胎儿心内强回声光点在产前诊断中的意义
孙艳美 张宁 张攀 楚伟 霍平 高健 李亚丽
·论著·
胎儿心内强回声光点在产前诊断中的意义
孙艳美 张宁 张攀 楚伟 霍平 高健 李亚丽
目的探讨胎儿心室强光点与染色体核型异常的关系。方法对河北省人民医院1 443例伴胎儿心室强光点的孕妇行产前诊断,抽取羊水或脐血进行胎儿染色体核型分析。结果1 443例胎儿心室强光点病例中异常核型发生率为4.85%,染色体非整倍体检出率为2.77%;孤立性心室强光点异常染色体核型发生率5.29%,非整倍体核型发生率0.79%;孤立性心室强光点(IEIF)合并其他超声软指标异常时,伴或不伴高龄、产前筛查阳性,染色体非整倍体发生率显著增高。结论单纯性IEIF染色体非整倍体率低,不应作为侵入性产前诊断指征,若合并其他超声软指标异常及高龄、产前筛查阳性时可选择行介入性产前诊断。
心室强光点;染色体核型异常;产前诊断
胎儿心室强回声光点是指出现于胎儿心室内的、与周围骨结构相似或者更强的光点,是妊娠期常见的超声发现,可单发,也可多发,它没有声影,通常是位于乳头肌附近或内侧,随房室瓣同步移动,其病理机制尚不清楚,多数学者认为这种心室内强回声光点是心室腱索或者乳突肌的微小钙化灶。一些研究发现,胎儿心室内强回声光点和胎儿染色体非整倍体异常关系密切,尤其是21-三体综合征[1-3]。然而,另一些学者的研究认为单纯性心室强光点并没有增加21-三体综合征的发生率[4,5],胎儿心室强光点是否会增加21-三体等非整倍体发生率,作为一种有创操作,侵入性产前诊断如羊膜腔穿刺、脐带血穿刺,是否还将胎儿心室强光点作为穿刺指征,这不仅让很多临床医生模糊,也给很多孕妇带来了困扰,目前国内大样本数据偏少,本文分析了1 443例因胎儿心室强光点行产前诊断的中、晚期妊娠孕妇,旨在探讨胎儿心室强光点和染色体异常的关系,并探讨不同危险因素与染色体核型异常的相关性,旨在为避免非必需的侵入性产前诊断提供理论依据。
1 资料与方法
1.1 一般资料 2010年8月至2017年2月伴有胎儿心室强光点于河北省人民医院生殖遗传科行产前诊断的孕妇,年龄18~47岁,孕周17~36周,共1 443例。术前夫妇双方均签订知情同意书。
1.2 检查仪器 胎儿超声采用Philips IU22型或者GE VOLUSON E8型彩色多普勒超声诊断仪。
1.3 检查方法
1.3.1 产前超声:产前诊断前常规进行胎儿全身系统检查,筛查胎儿是否发育异常或合并其他超声软指标,如:胎儿颈后皮肤皱褶增厚、侧脑室增宽、枕大池增宽、脉络丛囊肿、心室强光点、下腹局部回声增强、肾盂增宽、单脐动脉,羊水过多或过少等。
1.3.2 介入性产前诊断:孕妇取仰卧位,暴露腹部,常规消毒、铺单后,超声探头置于母体腹壁滑动,孕17~24周行B超引导下行羊膜腔穿刺术抽取羊水20 ml(1 023例),孕周超过24周行超声引导下脐静脉穿刺术,抽取胎儿脐带血2 ml(420例)进行染色体分析。
1.3.3 染色体核型分析:对取得的胎儿羊水、脐血标本进行常规细胞培养、制片、G显带,显微镜下分析30个核型, 若出现嵌合体等异常者增加众数分析和核型分析细胞数。
1.4 诊断标准 心室强光点:心室内孤立的、强度类似于临近骨回声的点状回声,不伴声影。见图1。
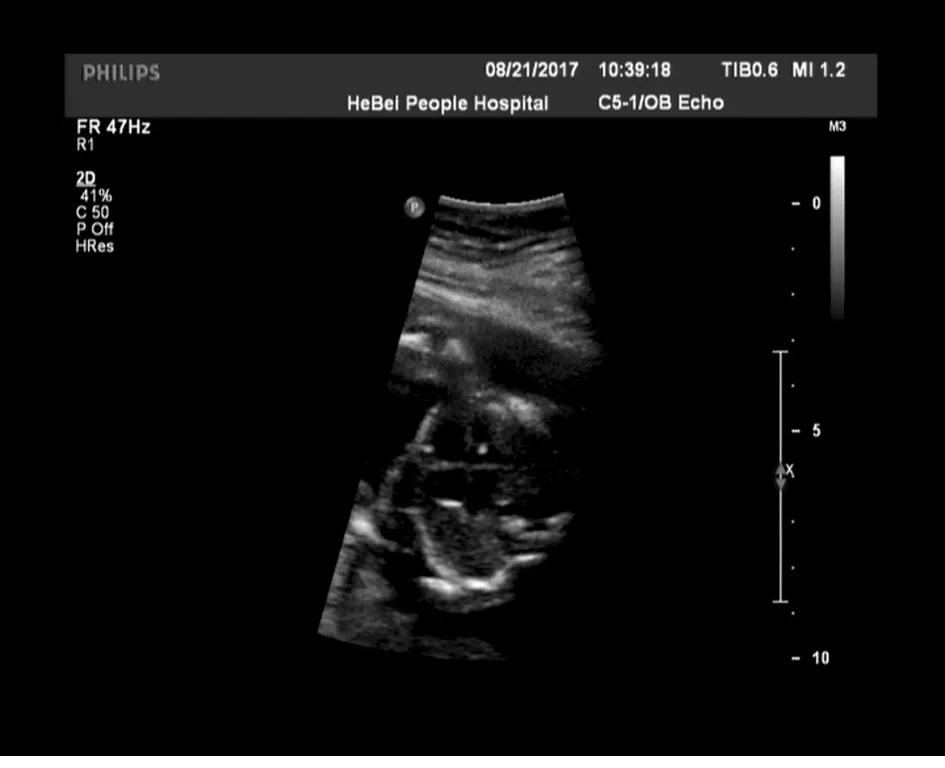
图1 心室强光点
1.5 统计学分析 应用SPSS 16.0统计软件,计数资料比较采用χ2检验,Plt;0.05为差异有统计学意义。
2 结果
2.1 超声分布及培养成功率 1 443例病例中,左心室强光点最常见,占64.86%(936例),右心室强光点占19.61%(28例),左右心室同时伴有强光点占15.52%(224例);1 443例产前诊断病例中,1 023例孕周lt;24周患者行羊膜腔穿刺,羊水培养成功率100%,420例孕周超过24周患者行脐带血穿刺术,脐带血培养成功率100%。
2.2 胎儿染色体核型异常检出率及分布 1 443例行产前诊断-染色体核型分析的孕妇中,胎儿异常核型共70例,其中染色体非整倍体40例(2.77%),21-三体35例,其中1例为罗伯逊异位型21-三体;结构异常30例,其中染色体倒置14例,缺失2例,易位13例(其中11例为平衡异位),异位伴缺失1例。见表1,图2。

表1 胎儿异常染色体核型分布
2.3 心室强光点位置与染色体核型异常相关性 1 443 例病例中,孤立性心室强光点(isolated echogenic intracardiac foci,IEIF)378例,异常核型20例,其中染色体非整倍体3例(0.79%),1例为21-三体,2例为克氏综合征;其中孤立性左心室强光点244例,异常核型发生率为13例,其中染色体非整倍体3例(1.23%);孤立性右心室强光点61例,孤立性左右心室强光点73例,均为染色体结构异常。3组比较,异
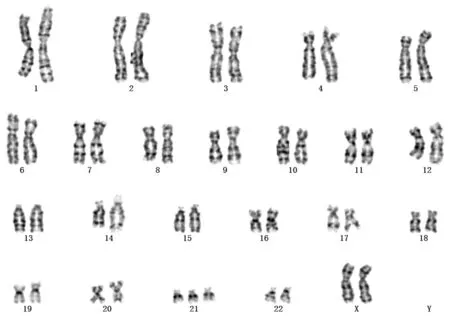
图2 21-三体核型图
常染色体核型发生率差异无统计学意义(Pgt;0.05)。因样本量少,且孤立性右心室强光点、孤立性左右心室强光点染色体非整倍体样本量为0,影响结果,3组未对染色体非整倍体发生率进行统计学分析。见表2。
2.4 合并其他产前诊断指征与染色体核型异常相关性 IEIF合并其他超声软指标异常372例,异常核型26例(6.99%),和IEIF组比较差异无统计学意义(Pgt;0.05);其中染色体非整倍体13例(3.49%),10例为21-三体,较IEIF组染色体非整倍体发生率显著增高,差异有统计学意义(Plt;0.05)。IEIF合并高龄217例,胎儿核型异常发生率为3.69%(8/217),其中染色体非整倍体6例(2.76%),和IEIF组比较升高,但差异无统计学意义(Pgt;0.05)。IEIF合并产前筛查阳性319例,异常核型发生率为2.82%,染色体非整倍体发生率0.63%,和IEIF组比较差异无统计学意义(Pgt;0.05)。IEIF合并高龄、超声软指标异常72例,异常核型发生率为20.83%(15/72),其中染色体非整倍体10例,均为21-三体,另有1例为罗伯逊易位合并21-三体,较IEIF组异常核型率及非整倍体发生率明显升高,差异有统计学意义(Plt;0.05)。IEIF合并产前筛查阳性、超声软指标异常85例,异常核型发生率为5.89%(5/85),其中染色体非整倍体5例,4例为21-三体,1例为18-三体,与IEIF组相比染色体非整倍体发生率明显增高,差异有统计学意义(Plt;0.05)。见表2。
3 讨论
20世纪90年代初有学者提出胎儿心室强光点可能和染色体异常,尤其是21-三体综合征存在潜在的关联。2006年Goncalves等[6]在23 360 名接受孕中、晚孕期超声检查的孕妇中,发现了373例胎儿伴随心室强光点,其中染色体异常发生率为3.7%,染色体非整倍体发生率为2.9%,认为胎儿心室强光点和染色体异常存在相关性,当伴随孕妇年龄gt;35岁时,胎儿染色体异常发生率明显增高。但是近年来一些专家也提出了不同的见解,1项62 111例大样本研究,发现胎儿心室强光点发生率为3.6%,而21-三体检出率为0.4%,发现伴发IEIF的孕妇21-三体发生率并没有增加,但是当合并高龄或产前筛查高风险时21-三体的发生率显著增高[7]。在本研究中我们分析了1 443例伴随心室强光点的产前诊断病例,胎儿异常核型(包括染色体结构异常和染色体非整倍体)共70例,其中染色体非整倍体40例(2.77%),其中确诊的378例IEIF患者中,总体染色体核型异常发生率为5.29%,其中染色体非整倍体3例(0.79%)。同时,在此研究中我们发现IEIF合并其他超声软指标异常时,染色体非整倍体发病率较IEIF组发生率显著增高,差异有统计学意义(Plt;0.05);但是当IEIF同时伴发高龄时,胎儿染色体核型异常率及非整倍体发生率增高,但是和IEIF较,差异均无统计学意义(Pgt;0.05),基于样本量不够大,还需进一步提高样本量。在我们的研究中单纯孤立性心室强光点染色体非整倍体发生率仅为0.79%,低于侵入性产前诊断流产风险,我们认为单纯IEIF并不应该作为侵入性产前诊断指针,这与一些学者观点[8]一致,认为在染色体非整体低危人群中,IEIF不应该作为侵入性产前诊断指征,即使在高危人群中,也需进行风险计算,且在非整倍体胎儿中心脏功能并没有明显改变,IEIF并不是进行胎儿超声心动图的指征。
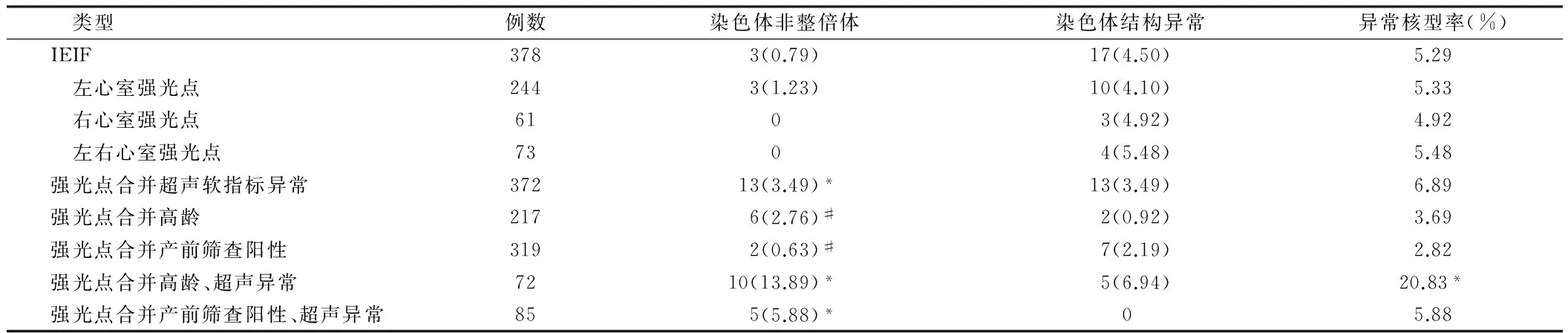
表2 其他产前诊断指征与染色体核型异常相关性 例(%)
注:与IEIF比较,*Plt;0.05
胎儿心室强光点的诊断基于超声下医师的诊断,尽管我们有一定的诊断标准,但是基于多种因素影响,漏诊和误诊不可避免,超声仪器的质量和分辨力、超声医师的主观判断、母体腹壁脂肪层厚度、胎儿体位等多种因素均会对结果产生影响。Winn等[9]分析了200例被诊断为心室强光点的病例,发现误诊率达17%;他们认为伪影多见于室间隔边缘、心内膜垫及三尖瓣处;为了避免诊误诊,可从以下4个方面加以区别:(1)根据位置辨别,强光点需位于心室内,其为乳头肌所在,对于室间隔边缘强回声光点需和伪影区别;(2)多角度辨别,心室强光点多为漫反射点,与波束方向无关,多个角度均可观察到;(3)注意区别强光点是否是基于声波作用的镜面反射,当强光点位于这个反射区时,需多加辨别;(4)声波可以从心室两侧发生镜面发射,故伪影多伴一种“入口-出口”反应。
一些学者研究了胎儿心室点和胎儿心脏功能关系,Facio等[10]对125例心室强光点胎儿进行了超声心动图检查,分析了舒张期心室横径、收缩期主动脉和肺动脉直径、室间隔以及多普勒测量,包括肺动脉和主动脉最大收缩速度,峰值时间,速度时间积分和房室E/A比等,发现伴随心室强光点组和对照组相比无差异,认为IEIF和胎儿心脏收缩、舒张功能无相关性,IEIF不应作为胎儿超声心动图指征;Yozgat等[11]的研究也支持这一观点,它们通过对50例孤立性左心室强光点胎儿进行超声心动图检查,发现心室点组和对照组相比主动脉瓣的峰值速度,二尖瓣E/A比、改良心肌功能指数(mod-MPI)均无差异;但是某些学者研究认为虽然胎儿心室强光点的存在不是胎儿超声心动图的指征,也不影响19~28周胎儿超声心动图常规测量(DV速度比和DV舒张时间间隔),但它与v波下降和a波速度的变化相关,这些变化可能间接与胎儿心脏收缩末期收缩减轻和心房收缩增加有关,建议伴随心室强光点胎儿检查胎儿的DV流速[12]。有研究随访了48例核型正常的伴随左心室强光点胎儿,22~24周进行超声心动图检查,研究认为胎儿心室强光点和胎儿心脏结构异常无相关性,但是中孕期胎儿超声心动图显示超声心动图显示低E/A比,认为可能和心脏舒张功能障碍相关[13]。2014年美国胎儿超声影像协会提出了妊娠中期胎儿超声软指标阳性的处理意见:伴随心室强光点胎儿应进行系统胎儿超声检查,并进行染色体非整倍体筛查[14]。尽管前期已经做了大量研究,但是调查数据显示在伴随心室强光点的高危人群中选择侵入性产前诊断率较其他软指标差异不大,但是在伴随心室点的T21低危人群中,选择侵入性产前诊断率仍较高[15,16]。本研究中因选择行胎儿超声心动图比例较低,未对相关数据进行统计。
目前关于胎儿心室强光点多集中于遗传学研究,一些学者发现胎儿心室强光点可能在其他方面和母体关系密切,认为目前胎儿心室强光点及肠道强回声更多见于亚洲女性,和母体低体重指数关系密切,认为母亲低体重指数可以作为筛查胎儿心室强光点及肠道强回声的独立危险因素[17];2015年Huang等[18]筛查了上海1 720名孕妇,检出伴随心室强光点胎儿205例,与无心室点胎儿相比,孕妇呼吸道感染率升高,尽管具体机制不是很明了,提示我们胎儿心室强光点可能不单单是乳头肌的小钙化点,可能参与了机体其他功能。
近年来,随着高通量测序技术的发展,无创产前筛查技术(non-invasive prenatal testing,NIPT)在临床应用越来越多,其从母体血中提取胎儿游离DNA进行生物信息学分析,检测胎儿染色体非整倍体异常,对 T21、T18和T13的敏感性、特异性高,在一定情况下NIPT可作为介入性产前诊断的替代方法[19,20]。2017年美国母胎医学联盟提出游离DNA筛查联合超声筛查应用指南[21]:(1)在进行游离DNA筛查的孕11~14周孕妇,仅筛查颈项透明带厚度(1B级);(2)在游离DNA筛查阴性,但伴随孤立性超声软指标之一,不应建议性侵入性产前诊断(2B);(3)在游离DNA筛查阴性人群中,在没有其他临床指征的超声软指标,如脉络丛囊肿、心室强光点,应描述其为不具有临床意义的指标或称之为正常变异(2B级);(4)在没有其他临床意义的孤立性超声软阳性的女性中,如脉络丛囊肿或心室强光点),若早、中孕期筛查结果均为阴性,我们建议将该发现描述为不具有临床意义的指标或正常变异(2B级);(5)我们建议所有通过超声显示胎儿结构异常的女性应进行产前诊断染色体微阵列分子(1A级);(6)不推荐常规游离DNA筛查微缺失(1B级)。
本研究结合以上研究表明,胎儿孤立性心室强光点不应作为侵入性产前诊断指征,可选择行游离DNA筛查,若结果阴性,则考虑孤立性心室强光点无临床意义或正常变异。本研究样本量较大,共有1 443例合并心室强光点的胎儿进行了染色体核型分析,不仅分了非整倍体,对染色体结构异常进行了相关研究,但是孤立性心室点及不同位置心室点样本量偏小,还需进一步加大样本量。
1 Agathokleous M,Chaveeva P,Poon LC,et al.Meta-analysis of second-trimester markers for trisomy 21.Ultrasound Obstet Gynecol,2013,41:247-261.
2 石晓梅,方群,陈宝江,等.超声软指标在筛查胎儿21三体综合征中的应用.中华妇产科杂志,2013,48:81-85.
3 Ginsberg Y,Khatib N,Weiner Z,et al.The recurrence of sonographic “soft markers”:ominous sign or “just” genetics.Prenat Diagn,2017,37:469-472.
4 Coco C,Jeanty P,Jeanty C.An isolated echogenic heart focus is not an indication for amniocentesis in 12,672 unselected patients.J Ultrasound Med,2004,23:489-496.
5 Mirza FG,Ghulmiyyah L,Tamim H,et al.Echogenic intracardiac focus on second trimester ultrasound:prevalence and significance in a Middle Eastern population.J Matern Fetal Neonatal Med,2016,29:2293-2296.
6 Gonçalves TR,Zamith MM,Murta CG,et al.Chromosomal and cardiac anomalies in fetuses with intracardiac echogenic foci.Int J Gynaecol Obstet,2006,95:132-137.
7 Shanks AL,Odibo AO,Gray DL.Echogenic intracardiac foci:associated with increased risk for fetal trisomy 21 or not? J Ultrasound Med,2009,28:1639-1643.
8 Rodriguez R,Herrero B,Bartha JL.The continuing enigma of the fetal echogenic intracardiac focus in prenatal ultrasound.Curr Opin Obstet Gynecol,2013,25:145-151.
9 Winn VD,Sonson J,Filly RA.Echogenic intracardiac focus:potential for misdiagnosis.J Ultrasound Med,2003,22:1207-1214.
10 Facio MC,Hervías-Vivancos B,Broullón JR,et al.Cardiac biometry and function in euploid fetuses with intracardiac echogenic foci.Prenat Diagn,2012,32:113-116.
11 Yozgat Y,Kilic A,Ozdemir R,et al.Modified myo-cardial performance index is not affected infetuses with an isolated echogenic focus in the left ventricle.J Matern Fetal Neonatal Med,2014,22:1.
12 Avci ME,Yozgat Y,anlikan F.Utility of ductus venosus blood flow in the study of cardiac function in fetuses with intracardiac echogenic focus.J Clin Ultrasound,2016,44:170-174.
13 Degani S,Leibovitz Z,Shapiro I,et al.Cardiac function in fetuses with intracardiac echogenic foci.Ultrasound Obstet Gynecol,2001,18:131-134.
14 Reddy UM,Abuhamad AZ,Levine D,et al.Fetal imaging:executive summary of a joint Eunice Kennedy Shriver National Institute of Child Health And Human Development,Society For Maternal-fetal Medicine,American Institute of Ultrasound in Medicine,American College of Obstetricians And Gynecologists,American College of Radiology,Society For Pediatric Radiology,and Society of Radiologists in Ultrasound Fetal Imaging workshop.Am J Obstet Gynecol,2014,210:387-397.
15 Chasen ST,Razavi AS.Echogenic intracardiac foci:disclosure and the rate of amniocentesis in low-risk patients.Am J Obstet Gynecol,2013,209:377.e1-3.
16 Murphy H,Phillippi JC.Isolated intracardiac echogenic focus on routine ultrasound:implications for practice.J Midwifery Womens Health,2015,60:83-88.
17 Bornstein E,Sheiner E,Barnhard Y,et al.The association of maternal BMI with fetal echogenic intracardiac foci and echogenic bowel.J Matern Fetal Neonatal Med,2010,23:781-784.
18 Huang Q,Cheng W,Huang Y.Echogenic intracardiac focus in fetus and association with maternal respiratory tract infection in Shanghai,China.Clin Exp Obstet Gynecol,2015,42:763-766.
19 Gil MM,Quezada MS,Revello R,et al.Analysis of cell-free DNA in maternal blood in screening for fetal aneuploidies:updated meta-analysis.Ultrasound Obstet Gynecol,2015,45:249-266.
20 Drury S,Hill M,Chitty LS.Cell-Free Fetal DNA Testing for Prenatal Diagnosis.Adv Clin Chem,2016,76:1-35.
21 Society for Maternal-Fetal Medicine (SMFM).Electronic address:pubs@smfm.org1,Norton ME,Biggio JR,et al.The role of ultrasound in women who undergo cell-free DNA screening.Am J Obstet Gynecol,2017,216:B2-B7.
10.3969/j.issn.1002-7386.2017.22.008
项目来源:河北省科技计划项目(编号:17277728D);河北省医学科学研究重点课题计划(编号:20160464)
050071 石家庄市,河北省人民医院
李亚丽,050071 石家庄市,河北省人民医院;
E-mail:lyl8703@sina.com
R 445.14
A
1002-7386(2017)22-3396-04
2017-06-28)

