腔镜下与开放性甲状腺切除术的临床效果比较
冯志刚,杨雨民
(内蒙古民族大学附属医院,内蒙古通辽028000)
腔镜下与开放性甲状腺切除术的临床效果比较
冯志刚,杨雨民
(内蒙古民族大学附属医院,内蒙古通辽028000)
目的对比观察腔镜下与开放性甲状腺手术的临床疗效。方法将80例甲状腺疾病患者随机分为两组各40例,观察组行腔镜下甲状腺手术,对照组行开放性甲状腺手术,观察两组围手术期指标、术后疼痛及并发症情况。结果两组手术时间比较,差异无统计学意义(P>0.05);与对照组比较,观察组住院时间、拔管时间缩短,术中出血量、引流总量、术后VAS减少(P均<0.05);观察组术后出现出血、喉返神经损伤及甲状旁腺功能低下各1例,对照组术后出现出血2例、窒息3例、喉返神经损伤2例、甲状旁腺功能低下1例;观察组并发症发生率(7.50%)低于对照组(20.00%),差异有统计学意义(P<0.05)。结论与开放性甲状腺手术比较,腔镜下甲状腺手术治疗能取得较好临床疗效,且手术损伤小、术后痛疼减轻、并发症少。
甲状腺疾病;原发性甲状腺功能亢进;甲状腺良性肿瘤;腔镜下手术;开放性手术
随着人们生活水平的提升,患者对外科手术的期待也在提高。传统开放性甲状腺手术不仅创伤较大、术后疼痛明显,且颈部切口会极大地降低美观度[1,2]。随着腔镜技术和器械的进步,腔镜手术被逐渐地运用于临床各科[3,4]。2013年6月~2015年6月,我们对比观察了腔镜下与开放性甲状腺手术的临床疗效。现报告如下。
1 资料与方法
1.1 临床资料 纳入标准[5,6]:①Ⅱ度肿大以内原发性甲状腺功能亢进,以及单纯性甲状腺肿、结节性甲状腺肿、甲状腺腺瘤等甲状腺良性肿瘤;②术前B超检查,甲状腺两侧的结节不超过3枚或同侧或峡部的多个结节,结节最长直径≤4 cm;③肿瘤界限清楚,具有一定活动度,既往无颈部手术或放疗史,无相关手术禁忌证;④患者和家属签署知情同意书。收集内蒙古民族大学附属医院收治的患者共80例,男女各40例,年龄19~54岁;术前病理诊断为原发性甲状腺功能亢进17例,结节性甲状腺肿39例,甲状腺腺瘤24例。将患者随机分为观察组和对照组各40例,其基线资料具有可比性;本研究获医院伦理委员会批准,患者或家属均知情同意。
1.2 手术方法 对照组行开放性甲状腺手术:患者取仰卧位,全身麻醉后开始手术。在颈前胸骨柄上一横指做5~10 cm横切口,逐层切开,颈阔肌深部分离皮瓣;切开颈白线,拉开颈前肌显露甲状腺;根据病变情况行甲状腺部分切除、双侧次全切除或单侧腺叶切除,行腺叶切除时常规显露并保护喉返神经。术毕逐层缝合切口,切口下刺口留置引流管。观察组行腔镜下甲状腺手术:患者气管插管后行全身麻醉,取仰卧头高足低位,两腿分开,主刀医师立于两腿之间进行操作。手术经乳晕入路,右侧乳晕3点处直径10 mm置观察孔,右乳晕11点处及左乳晕12点处直径5 mm置操作孔;注入膨胀液后,先利用皮下扩张器在胸壁扩张隧道;置入镜鞘后注入CO2,压力范围5~6 mmHg。置入操作鞘,用超声刀分离足够间隙。切开颈白线,使用腔镜专用甲状腺拉钩牵开颈前肌群,手术方式及范围同开放手术,使用超声刀离断血管及腺体。术毕经观察孔取出标本,检查后缝合白线,经左侧乳晕切口引出多孔引流管。皮下隧道于术后用砂袋压6~12 h,引流量<5 mL时即可取出引流管。
1.3 观察指标[7,8]记录两组围手术期指标,包括手术时间、术中出血量、引流总量、拔管时间、住院时间等,术后参考可视化视觉模拟评分法(VAS)评价疼痛情况[9,10],记录术后并发症情况。
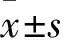
2 结果
2.1 两组手术时间、术中出血量、引流总量、拔管时间、住院时间及术后VAS比较 见表1。
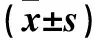
表1 两组手术时间、术中出血量、引流总量、拔管时间、住院时间及术后VAS比较
注:与对照组比较,*P<0.05。
2.2 两组术后并发症比较 观察组术后出现切口渗血、喉返神经损伤及甲状旁腺功能低下各1例,对照组术后出现切口渗血2例、窒息3例、喉返神经损伤2例、甲状旁腺功能低下1例;观察组并发症发生率(7.50%)低于对照组(20.00%),差异有统计学意义(P<0.05)。
3 讨论
根据相关统计,甲状腺疾病每年的增加比例大约在0.3%。甲状腺肿瘤和结节性甲状腺肿是临床中较常见的甲状腺疾病类型,且大部分是良性病变,因此临床治疗主要采取手术切除病灶[11,12]。甲状腺病变多发生于青壮年,且女性居多。在传统的开放性手术下,病灶可以得到较彻底地切除,疗效较好;但是,该方式的缺点主要有创伤大,术后并发症多,这些都会给患者带来额外的痛苦[13]。另外,术后患者颈部切口较大而且暴露,而切口疤痕势必会有损美观,对年轻女性患者造成一定心理负担,也会影响到其正常的社交活动。因此,是否存在这样的手术方式,它既可以取得良好手术效果又在最大程度上维持美观,极大地减轻患者的生理和心理双重痛苦,这成为了临床医生的关注点之一[14]。
作为近十几年发展起来的一种新型手术方式,腔镜甲状腺手术以腔镜外科手术为基础,在临床上得到广泛应用。它可以改变传统手术中的切口部位,因此掀起外科手术史上的一次技术革命。当前,在治疗甲状腺时,腔镜下切除术有经乳晕、胸乳、腋窝、经口等多种入路,其中经乳晕及经胸乳使用最广泛。该术式优势鲜明,不仅适应证广泛,而且手术切口在胸部,具有部位隐蔽、瘢痕小、无碍美观的优点。得益于腔镜的放大效果,神经血管及其他各种解剖关系更加容易辨认;超声刀控制出血作用明显,使视野清晰;若动作技巧熟练且认真,则很少出现神经损伤、甲状旁腺误切、出血和气管损伤等并发症[15]。
本研究结果显示,与对照组比较,观察组住院时间、拔管时间缩短,术中出血量、引流总量减少;虽然观察组手术时间长于对照组,但差异不具有统计学意义。所以,采用腔镜下甲状腺切除能更好地减轻手术给患者带来的不良影响。另外,观察组术后VAS明显低于对照组,说明对患者采用腔镜下的手术方式能更好地减轻患者术后痛疼。本研究结果发现,观察组术后并发症发生率低于对照组,说明腔镜下甲状腺切除术安全性更高。所以,采用腔镜下甲状腺切除的手术方式不仅出血量较少,术后的疼痛程度也较轻,由此患者的生理痛苦得到了缓解甚至消除,且住院时间明显缩短。因此,我们认为,与开放性甲状腺手术比较,腔镜下甲状腺手术治疗甲状腺疾病可取得满意的手术效果,并具有手术损伤小、术后痛疼减轻、术后并发症少等优点,值得在临床推广应用。
[1] 闵长国,邱剑,殷瑞忠,等.腔镜甲状腺手术220例经验及技巧[J].中华普通外科学文献,2015,5(2):397-400.
[2] 王小刚,高晓峰,杨维桢,等.完全乳晕路径腔镜甲状腺手术172例临床体会[J].陕西医学杂志,2016,45(9):1213-1215.
[3] 张轶,李正凯,李洪涛,等.经胸乳入路腔镜甲状腺手术与传统甲状腺手术的疗效对比[J].现代肿瘤医学,2015,24(1):3585-3588.
[4] 郭涛. 20例甲状腺手术患者手术方式的选择及效果比较分析[J].中国医药指南,2015,31(9):171.
[5] 魏广贤.探讨腔镜辅助甲状腺切除术对甲状腺病良性疾病的临床治疗效果[J].世界最新医学信息文摘,2015,15(2):81.
[6] 杨宁,李志刚,段建平.胸乳入路腔镜甲状腺手术与颈部入路甲状腺手术治疗甲状腺疾病的临床效果比较[J].中国医学创新,2016,14(12):66-69.
[7]王平,谢秋萍.腔镜甲状腺手术临床应用争议和共识[J].中国实用外科杂志,2015, 35(1):76-78.
[8] 黄宁,黄东,韦晓远.胸乳路径的腔镜甲状腺手术与开放性手术的对比研究[J].中外医学研究,2016,14(30):12-13.
[9] 徐新,沈毅,马跃磊.小切口甲状腺切除术治疗甲状腺腺瘤43例临床疗效观察[J].吉林医学,2015,36(7):1342-1343.
[10] 梅俊.腔镜甲状腺手术分别经乳晕与胸骨前径路治疗甲状腺良性肿瘤的临床对比研究[J].安徽医药,2016,20(8):1554-1556.
[11] 王书佳,王立平. 路径式护理在腔镜下甲状腺腺瘤切除术中的应用[J].护士进修杂志,2015,30(7):142-144.
[12] 张多钧,任志忠,范新明,等.经胸乳入路腔镜甲状腺切除术治疗甲状腺良性病变的临床应用[J].腹腔镜外科杂志,2016,21(4):277-280.
[13] 洪维聪,郭宇.开放甲状腺手术中应用超声刀与传统方法的对比研究[J].中华全科医学,2015,13(5):498-500.
[14] 陈健,郑红梅,江亮,等.改良式胸乳晕径路完全腔镜下甲状腺切除术122例临床报告[J].临床耳鼻咽喉头颈外科杂志,2015,29(7):603-606.
[15] 王政坤,刘卫国,张润,等.经腋窝入路腔镜甲状腺切除术的临床研究[J].腹腔镜外科杂志,2015,20(9):255-257.
10.3969/j.issn.1002-266X.2017.34.029
R653
B
1002-266X(2017)34-0086-02
2017-05-23)
杨雨民(E-mail: 52dodo25@163.com)

