狼疮性膀胱炎的临床特征及危险因素分析*
戴晓丹,肖亦之,蒋莹,谢晓韵,黄婧,谢艳莉,宁旺斌,赵洪军,罗卉,游运辉,左晓霞,周亚欧
(中南大学湘雅医院 风湿免疫科,湖南 长沙 410008)
狼疮性膀胱炎的临床特征及危险因素分析*
戴晓丹,肖亦之,蒋莹,谢晓韵,黄婧,谢艳莉,宁旺斌,赵洪军,罗卉,游运辉,左晓霞,周亚欧
(中南大学湘雅医院 风湿免疫科,湖南 长沙 410008)
目的 分析狼疮性膀胱炎患者的临床特征及危险因素。方法 选取27例确诊的狼疮性膀胱炎的住院患者作为病例组,并选取性别、年龄及病程相匹配的无狼疮性膀胱炎的系统性红斑狼疮(SLE)住院患者共135例作为对照组,回顾性分析两组间临床表现、实验室检查与影像学的差异;通过Logistic回归分析初步探讨狼疮性膀胱炎的危险因素。结果 狼疮性膀胱炎的发生率1.3%,主要表现为下尿路症状、双侧输尿管扩张及肾积水等;与对照组相比,狼疮性膀胱炎患者的胃肠道症状的发生率高于无狼疮性膀胱炎的患者,但狼疮性肾炎和蛋白尿的发生率低于后者,差异有统计学意义(P<0.05);SLE合并狼疮性膀胱炎组患者补体低于对照组,抗SSA抗体的阳性率高于对照组(P<0.05);狼疮性膀胱炎组SLEDAI评分低于对照组(P<0.05);Logistic回归分析发现胃肠道症状、低补体为狼疮性膀胱炎的危险因素。结论 胃肠道症状及低补体为狼疮性膀胱炎的危险因素,抗SSA抗体与狼疮性膀胱炎密切相关。
狼疮性膀胱炎;危险因素;临床特征;输尿管扩张;肾积水;胃肠道症状;抗SSA抗体
系统性红斑狼疮(systemic lupus erythematosus,SLE)是累及多系统的自身免疫性疾病。在泌尿系统损害中,约50%~75%有肾脏受累的临床表现,几乎所有的患者有肾脏病理改变[1-2],而SLE致膀胱及肾盂输尿管受累少见,发生率仅0.6%~2.3%[3-5]。1983年,ORTH等[6]第一次提出狼疮性膀胱炎,报道6例有膀胱炎症状的SLE患者,以慢性间质性膀胱炎为特征。为探索狼疮性膀胱炎患者的临床特征及危险因素,本研究回顾性分析中南大学湘雅医院2009~2016年收治的27例狼疮性膀胱炎的患者与135例非狼疮性膀胱炎的SLE患者的临床资料。
1 资料与方法
1.1 一般资料
选取2009年1月-2016年12月中南大学湘雅医院风湿免疫科确诊的狼疮性膀胱炎的住院患者共27例,作为病例组。并选取同期性别、年龄、病程相匹配的无狼疮性膀胱炎的SLE住院患者共135例,作为对照组。根据其他学者的研究[4-7],制定本研究的纳入和排除标准。所有患者符合1997年美国风湿病学会修订的SLE分类标准[8]。所有狼疮性膀胱炎患者满足以下2个条件:①由不明原因引起的输尿管炎和(或)膀胱炎,细菌学检查为阴性;②抗生素治疗无效,糖皮质激素治疗有效。排除非SLE导致的膀胱炎,如泌尿系感染(包括泌尿系结核)、环磷酰胺引起的出血性膀胱炎,神经源性和由肾结石引起的梗阻性疾病。
1.2 方法
分析两组病例的一般资料(性别、年龄和病程)、临床表现(面部红斑、光过敏、口腔溃疡、关节炎、浆膜炎、神经精神狼疮、狼疮性肾炎、肺间质病变、血液系统损害、胃肠道受累及发热等)、实验室指标[抗双链 DNA(doulde-stranded DNA,dsDNA)抗体,抗可溶性抗原(extractable nucler antigen,ENA)、免疫全套、血常规、尿常规、尿培养、血沉、C反应蛋白等)、影像学(泌尿系彩色B超、腹部CT、肺部X线和肺部CT等)]分析狼疮性膀胱炎的危险因素。采用系统性红斑狼疮疾病活动度评分表(systemic lupus ery thematosus diseaseac ativity index,SLEDAI)评估疾病活动度[9]。
1.3 统计学方法
数据分析采用SPSS 18.0统计软件,计量资料以均数±标准差(±s)表示,呈正态分布、方差齐的计量资料用t检验,呈非正态分布或方差不齐,则用秩和检验。计数资料用χ2检验。单因素分析有统计学差异的变量,用Logistic回归分析,评价狼疮性膀胱炎的危险因素,P<0.05为差异有统计学意义。
2 结果
2.1 一般资料情况
2009年1月-2016年12月中南大学湘雅医院风湿免疫科确诊的SLE住院患者共2 160例,有27例确诊狼疮性膀胱炎,发生率1.3%。狼疮性膀胱炎组:男性3例,女性24例,男∶女=1∶8;年龄18~55岁,平均(37.04±11.38)岁;平均病程为(52.77±65.57)个月。对照组与狼疮性膀胱炎患者组性别、年龄及病程相匹配,差异无统计学意义(见表1)。
表1 两组病例一般资料比较 (±s)
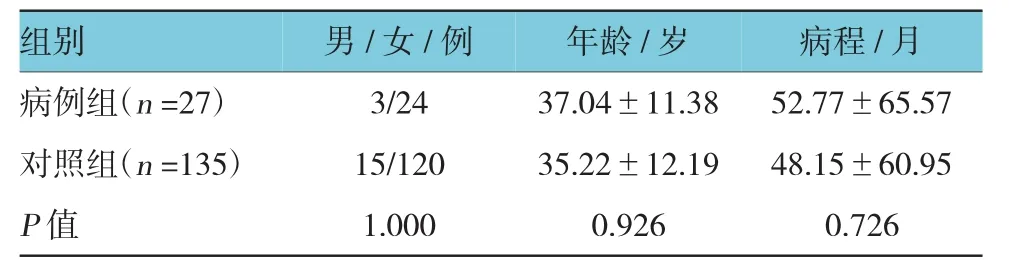
表1 两组病例一般资料比较 (±s)
组别病程/月病例组(n=27) 3/24 37.04±11.38 52.77±65.57对照组(n=135) 15/120 35.22±12.19 48.15±60.95 P值 1.000 0.926 0.726男 /女 /例 年龄/岁
2.2 狼疮性膀胱炎患者的临床特征
在27例患者中,15例(55.6%)有下尿路症状(耻骨上疼痛、尿频、尿急和夜尿等),其中9例(60%)同时伴有胃肠道症状。21例(77.78%)有胃肠道症状(恶心、厌食、腹痛、呕吐及腹泻等),包括18例(66.7%)肠系膜血管炎、10例(37%)假性肠梗阻。以下尿路症状为首发症状起病的有5例(18.52%),均同时伴有胃肠道症状。24例(88.89%)有肾积水,23例(85.19%)有双侧输尿管扩张。
2.3 狼疮性膀胱炎患者的治疗和转归
本研究的所有狼疮性膀胱炎患者均接受糖皮质激素[1~3 mg/(kg·d)]和(或)环磷酰胺(Cytoxan,CTX)治疗,有下尿路症状的15例患者仅有1例无明显缓解(缓解时间平均4.5 d),该患者后来行输尿管内留置D-J管手术,后因脓毒症死亡。27例患者中,仅有1例患者死亡,有9例狼疮性膀胱炎患者在半个月后复查腹部彩色B超,7例患者输尿管扩张和肾积水完全恢复或改善,2例患者仍有输尿管扩张和肾积水。出院2年内有4例狼疮性膀胱炎患者复发。
2.4 临床表现情况
与对照组比较,狼疮性膀胱炎患者胃肠道症状的发生率高于无狼疮性膀胱炎的患者(P=0.00),但狼疮性肾炎的发生率远低于后者(P=0.00),差异有统计学意义。狼疮性膀胱炎组SLEDAI评分>9分的患者例数低于对照组(P<0.05),差异有统计学意义。两组在面部红斑、光过敏、口腔溃疡、关节炎、浆膜炎、神经精神狼疮、肺间质病变、血液系统损害及发热等方面差异无统计学意义(见表2)。
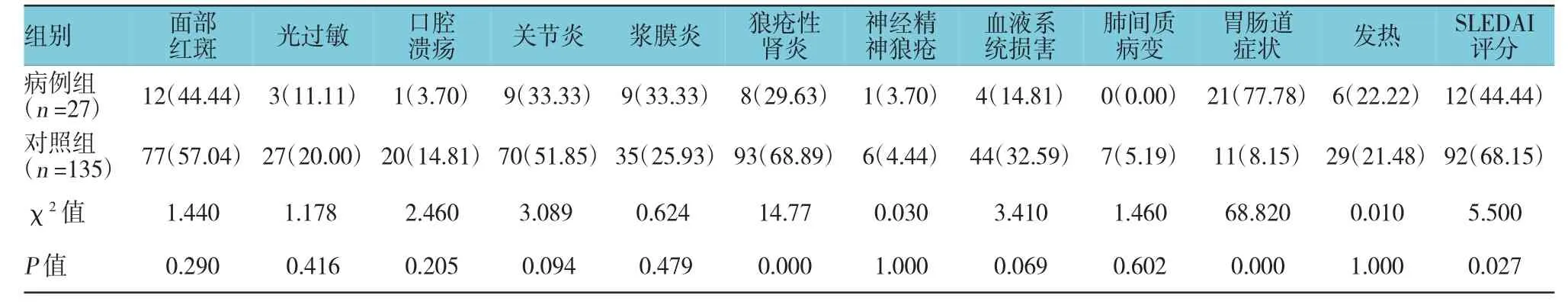
表2 两组临床表现比较 例(%)
2.5 实验室指标情况
狼疮性膀胱炎组患者补体C3水平、蛋白尿低于对照组,抗SSA抗体的阳性率高于对照组(P<0.05),差异有统计学意义;两组其他自身抗体的阳性率、白细胞减少、血小板减少、贫血、血尿、血沉及C反应蛋白增高的差异无统计学意义(见表3)。
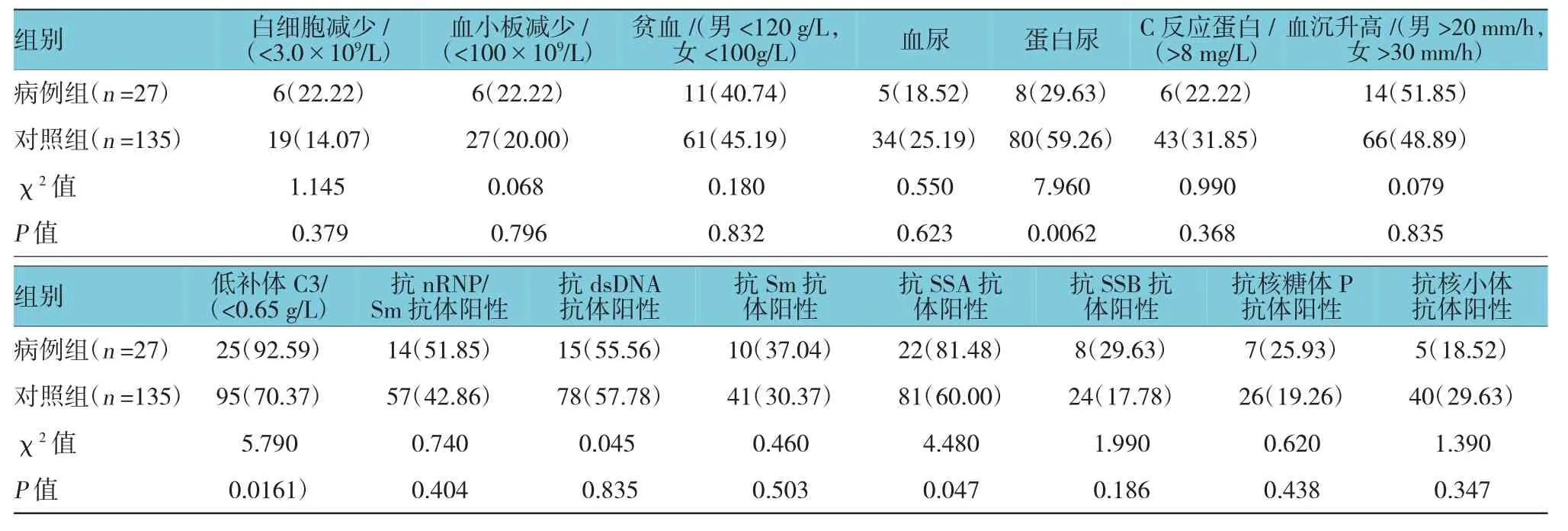
表3 两组的实验室指标比较 例(%)
2.6 狼疮性膀胱炎的危险因素分析
将上述单变量分析差异有统计学意义的因素进行Logistic回归分析,结果显示胃肠道症状、低补体为狼疮性膀胱炎的危险因素(见表4)。
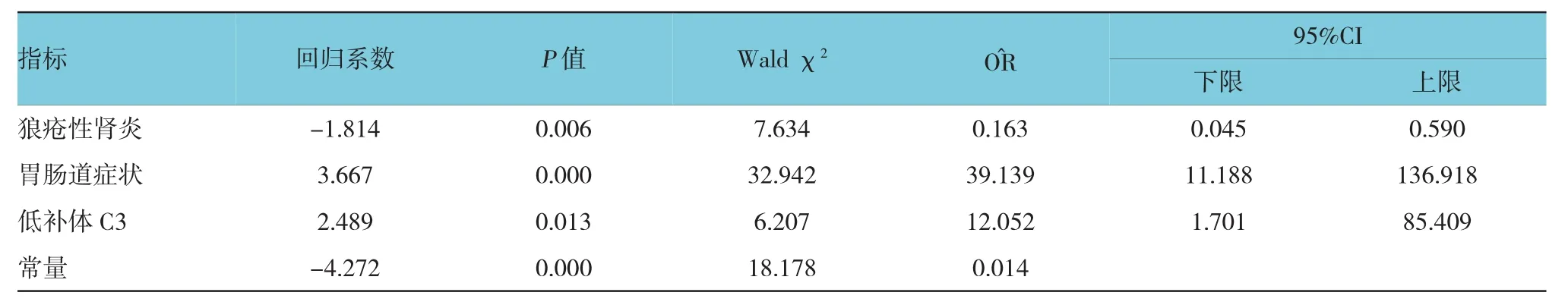
表4 狼疮性膀胱炎相关因素的Logistic回归分析
3 讨论
狼疮性膀胱炎是SLE少见并发症,本研究中SLE患者的狼疮性膀胱炎的发生率为1.3%,与MIN JK等报道相近[5]。狼疮性膀胱炎患者男∶女比为1∶8,性别比与SLE患者一致[3],提示性别不是SLE患者发生狼疮性膀胱炎的危险因素;狼疮性膀胱炎发病年龄 18~55岁,平均(37.04±11.38)岁;SLE 起病到发生狼疮性膀胱炎时间0~5年,平均病程为(52.77±65.57)个月。这与ZHANG等[3]的研究结果基本一致。发病机制不明,有研究者认为是由免疫复合物引起的血管炎有关[10]。膀胱病理活检可见黏膜下组织广泛水肿,血管周围单核细胞的浸润及间质性膀胱炎。部分患者不愿接受或不能耐受膀胱镜检查时则将泌尿系超声和(或)CT作为主要诊断依据[4,7]。
狼疮性膀胱炎下尿路症状表现为尿频、尿急、夜尿和耻骨上疼痛[11],但部分患者无下尿路症状或较轻微易漏诊[12],而有尿路症状的患者易误诊为尿路感染。在收治的27例患者中,88.89%的狼疮性膀胱炎患者伴有双侧输尿管扩张和肾积水。其他研究也表明,肾积水和输尿管扩张出现在92%的狼疮性膀胱炎患者中[3,13],多为双侧[14],原因可能是逼尿肌的痉挛及输尿管膀胱的水肿、纤维化[6]。本研究中12例无下尿路症状,而在常规超声检查时发现双侧输尿管扩张和肾积水后才进一步完善检查明确为狼疮性膀胱炎。因此,了解狼疮性膀胱炎的临床特征是早期诊治的关键。
膀胱炎常合并胃肠道症状[15-18],表现为肠系膜血管炎、假性肠梗阻或肠穿孔等[19],有研究者认为,可能是膀胱壁与肠壁拥有相同的自身抗原[20]。本研究发现,27例狼疮性膀胱炎的患者有21例(77.78%)患者出现胃肠道症状,是狼疮性膀胱炎的危险因素。有5例(18.52%)以下尿路症状为首发症状起病,均同时伴有胃肠道症状。因此,当SLE的患者出现明显的胃肠道症状,应警惕存在狼疮性膀胱炎。
狼疮性肾炎是SLE最常见的并发症之一[21]。在本组27例狼疮性膀胱炎患者中,仅有8例(29.63%)出现狼疮肾炎,发生率低于对照组(68.89%)。同时出现蛋白尿的患者少于对照组。该发现与ZHANG等[3]和JH KOH等[4]报道的一致。提示狼疮性膀胱炎和狼疮性肾炎可能存在不同的发病机制。
狼疮性膀胱炎与非膀胱炎的SLE患者不仅在脏器受累方面有一定的差异,两者在血清免疫学特征方面也存在差异。有研究表明,亚洲人的胃肠道受累的SLE患者中,抗SSA抗体的阳性率高于对照组,且与双侧输尿管扩张和肾积水有关[16,22-23]。本研究中狼疮性膀胱炎组22例(81.48%)抗SSA抗体阳性,阳性率高于对照组(60%)。提示肠壁和膀胱壁平滑肌受累可能与抗SSA抗体有关,也可能与种族差异有一定关系。有文献报道,狼疮性膀胱炎患者补体水平低于对照组患者[3-4]。本研究同样发现,狼疮性膀胱炎组补体C3水平较对照组低,提示狼疮性膀胱炎与SLE疾病活动相关。SLEDAI评分是评价SLE疾病活动度的常用指标,但在本研究中,狼疮性膀胱炎组SLEDAI评分反而低于对照组,与上述低补体水平变化不一致,其可能是由于SLEDAI评分不包含消化系统受累和输尿管膀胱受累。
大剂量糖皮质激素[1~3 mg/(kg·d)]和环磷酰胺对狼疮性膀胱炎有效[4-5,18]。本研究中复查9例狼疮性膀胱炎患者,有78%的患者输尿管扩张和肾积水完全恢复,而22%的患者改善不明显。输尿管积水导致的梗阻症状是可以通过早期治疗得到改善。若延误治疗,可能出现严重梗阻和不可逆转的挛缩膀胱[24],导致生活质量的下降。对于激素和免疫抑制剂不敏感的患者,考虑行输尿管内留置D-J管、输尿管膀胱再植术等手术治疗[11]。本研究随访狼疮性膀胱炎患者从膀胱炎发病2年中,有14.81%出现复发。因此,狼疮性膀胱炎症状好转后仍要复查泌尿系彩超。
综上所述,胃肠道症状及低补体为狼疮性膀胱炎的危险因素,抗SSA抗体与狼疮性膀胱炎密切相关。如果SLE患者出现严重的胃肠道症状,需警惕发生狼疮性膀胱炎,如同时有异常频繁的尿频、尿急和双侧输尿管扩张者,尿细菌学阴性,狼疮性膀胱炎诊断基本成立,必要时完善膀胱镜及膀胱活检明确诊断,积极的治疗可改善预后。
[1]YAP D Y,CHAN T M.Lupus nephritis in Asia:clinical features and management[J].Kidney Diseases,2015,1(2):100-109.
[2]游运辉,左晓霞,尹红玲,等.71例狼疮性肾炎的病理与临床分析[J].中国现代医学杂志,2008,18(5):626-627.
[3]ZHANG G,LI H,HUANG W,et al.Clinical features of lupus cystitis complicated with hydroureteronephrosis in a Chinese population[J].The Journal of Rheumatology,2011,38(4):667-671.
[4]KOH J H,LEE J,JUNG S M,et al.Lupus cystitis in Korean patients with systemic lupus erythematosus:risk factors and clinical outcomes[J].Lupus,2015,24(12):1300-1307.
[5]MIN J K,BYUN J Y,LEE S H,et al.Urinary bladder involvement in patients with systemic lupus erythematosus:with review of the literature[J].The Korean Journal of Internal Medicine,2000,15(1):42-50.
[6]ORTH R W,WEISMAN M H,COHEN A H,et al.Lupus cystitis:primary bladder manifestations of systemic lupus erythematosus[J].Annals of Internal Medicine,1983,98(3):323-326.
[7]李懿莎,罗卉,谢艳莉,等.狼疮性膀胱炎2例并文献复习[J].中南大学学报(医学版),2011,36(8):813-816.
[8]HOCHBERG M C.Updating the American college of rheumatology revised criteria for the classification of systemic lupus erythematosus[J].Arthritis and Rheumatism,1997,40(9):1725.
[9]GLADMAN D D,IBANEZ D,UROWITZ M B.Systemic lupus erythematosusdisease activity index2000[J].The Journalof Rheumatology,2002,29(2):288-291.
[10]GEORGIN-LAVIALLE S,IZZEDINE H,LAUNAY-VACHER V,et al.Why is a shrunken bladder and a nephrotic kidney an expression of the same disease[J].Nephrology,Dialysis,Trans-plantation,2004,19(12):3193-3195.
[11]张学斌,李汉忠.系统性红斑狼疮致肾盂输尿管积水临床分析(附23例报告)[J].临床泌尿外科杂志,2010,25(6):429-432.
[12]KINOSHITA K,KISHIMOTO K,SHIMAZU H,et al.Two cases of lupus cystitis with no bladder irritation symptoms[J].Internal Medicine,2008,47(16):1477-1479.
[13]SHIMIZU A,TAMURA A,TAGO O,et al.Lupus cystitis:a case report and review of the literature[J].Lupus,2009,18(7):655-658.
[14]李守宾.系统性红斑狼疮的泌尿生殖系统并发症[J].重庆医学,2012,41(35):3775-3777.
[15]LEE S S,LI C S,LI P C.Clinical profile of Chinese patients with systemic lupus erythematosus[J].Lupus,1993,2(2):105-109.
[16]KOIKE T,TAKABAYASHI K.Lupus cystitis in the Japanese[J].Internal Medicine,1996,35(2):87-88.
[17]KORNU R,OLIVER Q Z,REIMOLD A M.Recognizing concomitant lupus enteritis and lupus cystitis[J].Journal of Clinical Rheumatology,2008,14(4):226-229.
[18]吕成银,宣文华,张缪佳,等.系统性红斑狼疮肠系膜血管炎合并泌尿道受累临床分析[J].中华风湿病学杂志,2016,20(11):769-773.
[19]ALARCON-SEGOVIA D,ABUD-MENDOZA C,REYES-GUTIE RREZ E,et al.Involvement of the urinary bladder in systemic lupuserythematosus.A pathologic study[J].The Journalof Rheumatology,1984,11(2):208-210.
[20]NAKAUCHI Y,SUEHIRO T,TAHARA K,et al.Systemic lupus erythematosus relapse with lupus cystitis[J].Clinical and Experimental Rheumatology,1995,13(5):645-648.
[21]陈维飞,左晓霞,罗卉,等.系统性红斑狼疮肾脏损害与自身抗体关系研究[J].中国现代医学杂志,2008,18(17):2573-2575.
[22]陆翠,胡喜梅,张娟,等.狼疮肠系膜血管炎的临床特征及治疗[J].中国全科医学,2014(17):2020-2023.
[23]CHEN M Y,LEE K L,HSU P N,et al.Is there an ethnic difference in the prevalence of lupus cystitis?A report of six cases[J].Lupus,2004,13(4):263-269.
[24]LIU B,FU D W.Low compliance bladder plays a role in hydronephrosis in lupus cystitis:a case report[J].Lupus,2014,23(8):829-832.
Clinical feature and risk factor of lupus cystitis*
Xiao-dan Dai,Yi-zhi Xiao,Ying Jiang,Xiao-yun Xie,Jing Huang,Yan-li Xie,Wang-bin Ning,Hong-jun Zhao,Hui Luo,Yun-hui You,Xiao-xia Zuo,Ya-ou Zhou
(Department of Rheumatology and Immunology,Xiangya Hospital,Central South University,Changsha,Hunan 410008,China)
ObjectiveTo explore the clinical features and risk factors of lupus cystitis.MethodsA total of 162 patients with systemic lupus erythematosus (SLE)were enrolled,among whom 27 patients with lupus cystitis.The clinical manifestations,laboratory findings and radiographic differences between the two groups were analyzed retrospectively.The clinical characteristics and the risk factors of patients with lupus cystitis were analyzed.ResultsThe incidence of lupus cystitis was 1.3%.The main clinical manifestations were lower urinary tract symptoms,hydronephrosis and bilateral ureteral dilatation.The incidences of gastrointestinal symptoms in lupus cystitis patients were significantly higher than those in SLE patients without lupus cystitis(P<0.05),while the incidence of lupus nephritis and proteinuria were statistically lower than those in the control group(P<0.05).The positive rate of anti-SSA antibody and the SLEDAI score in patients with lupus cystitis were lower than that in control group(P<0.05).Logistic regression analysis showed that gastrointestinal symptoms and low complement were the risk factors of lupus cystitis.ConclusionsGastrointestinal symptoms and low complement are risk factors of lupus cystitis.Anti-SSA antibody is closely related to lupus cystitis.
lupus cystitis;risk factor;clinical feature;bilateral ureteral dilatation;hydronephrosis;gastrointestinal symptom;anti-SSA antibody
R593.24
A
10.3969/j.issn.1005-8982.2017.11.013
1005-8982(2017)11-0063-05
2017-03-16
2015年度“湘雅医院-北大未名临床与康复研究基金”(No:xywm2015118)
周亚欧,E-mail:zhouyaou@csu.edu.cn

