缺血性卒中急性期降压药物方案对卒中后认知障碍的影响
耿闪,刘娜,孟品,籍牛,孙永安,徐英达,张广慧,何效兵,蔡增林,王蓓,
·论著·
缺血性卒中急性期降压药物方案对卒中后认知障碍的影响
耿闪,刘娜,孟品,籍牛,孙永安,徐英达,张广慧,何效兵,蔡增林,王蓓,
徐蓓,李在坡,钮晓勤,张永进,徐丙超,周芯羽,何明利
目的 探讨缺血性卒中急性期不同降压方案对卒中后认知功能障碍(PSCI)的影响 方法 选取发病24 h内入院的首发缺血性脑卒中患者796例,按照高血压防治指南选取合理的降压方案并按其分组,对其认知功能进行1年的随访,采用logistics回归分析发病3个月时各降压方案与认知功能障碍之间的关系。结果 以钙拮抗剂(CCB)+转换酶抑制剂(ACEI)+β-受体拮抗剂(βB)组为参照的logistics回归分析发现,单用药物组、四联降压组及其他组PSCI风险均显著高于参照组[CCB:OR=2.31, 95%CI=1.22~4.39; ACEI:OR=3.07,95%CI=1.41~6.67; 血管紧张素受体拮抗剂(ARB):OR=3.34, 95%CI=1.40~7.96; CCB+ACEI+βB+D:OR=2.24, 95%CI=1.04~5.67; CCB+ARB+βB+D:OR=2.50, 95%CI=1.07~5.84; 其他:OR=6.10, 95%CI=1.72~21.61]。结论 缺血性卒中急性期二联及三联降压方案对PSCI可能具有预防意义。
脑梗死;高血压;降压方案;认知功能障碍
卒中后认知功能障碍(PSCI)主要表现在记忆、理解、感知、语言、执行能力等不同认知功能领域单个或多个的受累,卒中急性期约有2/3的患者伴有认知功能障碍[1],其中20%~30%在发病3个月左右发展为痴呆[2]。高血压作为PSCI的主要危险因素之一[3],已有研究[4]证实单一降压药物应用对认知功能具有改善作用。Fogari等[5]研究证实降压药物联合应用对PSCI有更好的改善作用。通过精选降压药物或方案,在调整血压的同时实现对认知功能的保护是预防PSCI的可行方法,但关于何种降压方案效果更佳目前尚存在争议。本研究纳入急性缺血性脑卒中患者,研究其降压方案与认知功能之间的关系,为卒中急性期最佳降压方案的选择及PSCI的预防提供证据支持。本研究是一项基于住院卒中患者的单中心观察性临床注册研究(临床试验注册号:ChiCTR-TRC-14004804)。研究方案基于中华人民共和国卫生计生委“脑卒中高危因素筛查与干预项目”确定的“脑卒中再发风险评估表”与“随访表”内容。
1 对象与方法
1.1 对象 选取2013年1月~2014年6月收住连云港市第一人民医院神经内科的首发缺血性脑卒中患者。入选标准:(1)符合全国第四届脑血管病学术会议修订的各类脑血管病诊断要点,确诊为缺血性脑卒中(脑梗死);(2)发病时间≤24 h;(3)有明确神经系统定位体征,NIHSS评分4~24分,且NIHSS第5项上肢和第6项下肢评分之和≥2分;(4)入院时收缩压(SBP)≥140 mmHg(1 mmHg=0.133 kPa)和(或)舒张压(DBP)≥90 mmHg以及既往有高血压史,并正在服用降压药物治疗的血压正常者;(5)取得患者或患者合法授权代理人签署的知情同意书。排除标准:(1)出血性脑卒中;(2)重度意识障碍,NIHSS的1a意识水平评分>1分;(3)发病前mRS评分>1分;(4)严重精神障碍与痴呆;(5)严重的全身性疾病,预计生存期<90 d;(6)谷氨酸转氨酶(ALT)或天冬氨酸转氨酶(AST)>80 U/L,或既往患有严重肝病;(7)肌酐清除率<30 ml/min或既往患有严重肾病;(8)失语;(9)不能配合完成蒙特利尔认知评估量表(MoCA)评分;(10)研究者认为不适合参加本研究的患者。本研究共纳入796例患者,男429例(53.5%),平均年龄(63.1±9.2)岁,初中以下受教育程度435例(54.2%)。其中卒中24 h血压恢复正常者192例(24.1%),随访14 d共失访20例(2.5%),随访1年共失访124例(15.6%),死亡62例(7.8%)。研究经我院伦理委员会审查批准(批准文号:连一医伦理:2012-06)。
1.2 方法
1.2.1 分组及指标定义 对入院24 h后SBP≥140 mmHg和/或DBP≥90 mmHg的患者,规范降压治疗指本次脑梗死发病前15 d内患者规范服用一种或以上任何《中国高血压防治指南(第三版)》推荐的降压药物——钙拮抗剂(CCB)单用、转换酶抑制剂(ACEI)单用、血管紧张素受体拮抗剂(ARB)单用、CCB+ACEI、CCB+ARB、CCB+ACEI+β-受体拮抗剂(βB)、CCB+ARB+βB、CCB+ACEI+βB+利尿剂(DD)、CCB+ARB+βB +DD和其他降压方案,根据其既往用药效果调整降压方案,并按其分组。发病前15 d内未用或非连续降压或无法按照前述方案归类的组合方案,定义为不规范用药,将其归入其他降压方案组;根据《中国高血压防治指南(第三版)》对血压不能达标者,改换降压方案,经两次改换方案仍不达标者,通过提高剂量使血压尽可能在发病14 d内控制在接近目标值水平,并用最后降压方案治疗至研究终点。脑梗死后的降压方案统计以发病14 d时患者实际降压方案为准。血压达标定义为:卒中非急性期血压控制在SBP<140 mmHg或/和DBP<90 mmHg。根据中国发展改革委员会2012年重大民生项目“脑卒中高危人群筛查与干预项目”之规定,高脂血症定义为低密度脂蛋白胆固醇(LDL-C)≥4.14 mmol/L,和(或)高密度脂蛋白胆固醇(HDL-C)<1.04 mmol/L,和(或)甘油三酯(TG)≥2.26 mmol/L,或者住院前服用调脂药物。心房纤颤由入院时或者住院期间的ECG结果诊断。患者于入院时测量体质量与身高,体质量指数(BMI)=体质量(kg)÷[身高(m)2]。溶栓治疗为脑卒中发病4.5 h内静脉给予溶栓制剂重组组织型纤溶酶原激活物(rt-PA)或脑卒中发病12 h内动脉给予rt-PA或接触溶栓。
1.2.2 血压监测及病例随访 血压测量方法与前期的研究[6]相同,在发病24 h内每4 h记录血压1次,发病第2~7 d,每日至少记录血压2次,之后每周随访一次诊室血压。采用MoCA评定认知功能[6]。
2 结 果
2.1 一般资料 见表1。全组共纳入796例,入院时单一用药、二联、三联、四联用药及其他组间收缩压、舒张压差异均有统计学意义(均P<0.05);其余变量差异均无统计学意义(均P>0.05)。
2.2 各时相点PSCI发生率变化 PSCI发生率于发病3个月达峰值(72.8%),后逐渐下降,至发病12个月仍有下降趋势。
2.3 各时相点不同降压方案组间血压达标率变化 见表2。入院时总达标率仅为17.2%,14 d时逐渐上升,3个月达标率为89.9%,以后逐渐趋于稳定(6个月时为91.6%,12个月为91.7%);入院时各降压组间达标率差异有统计学意义(均P<0.01),发病14 d各降压组间达标率差异无统计学意义(均P>0.05),但总体达标率较低(63.5%),发病3个月、6个月、12个月各降压方案组间达标率差异无统计学意义(均P>0.05),但四联降压方案组与其他降压方案组达标率均低于别的降压方案组。
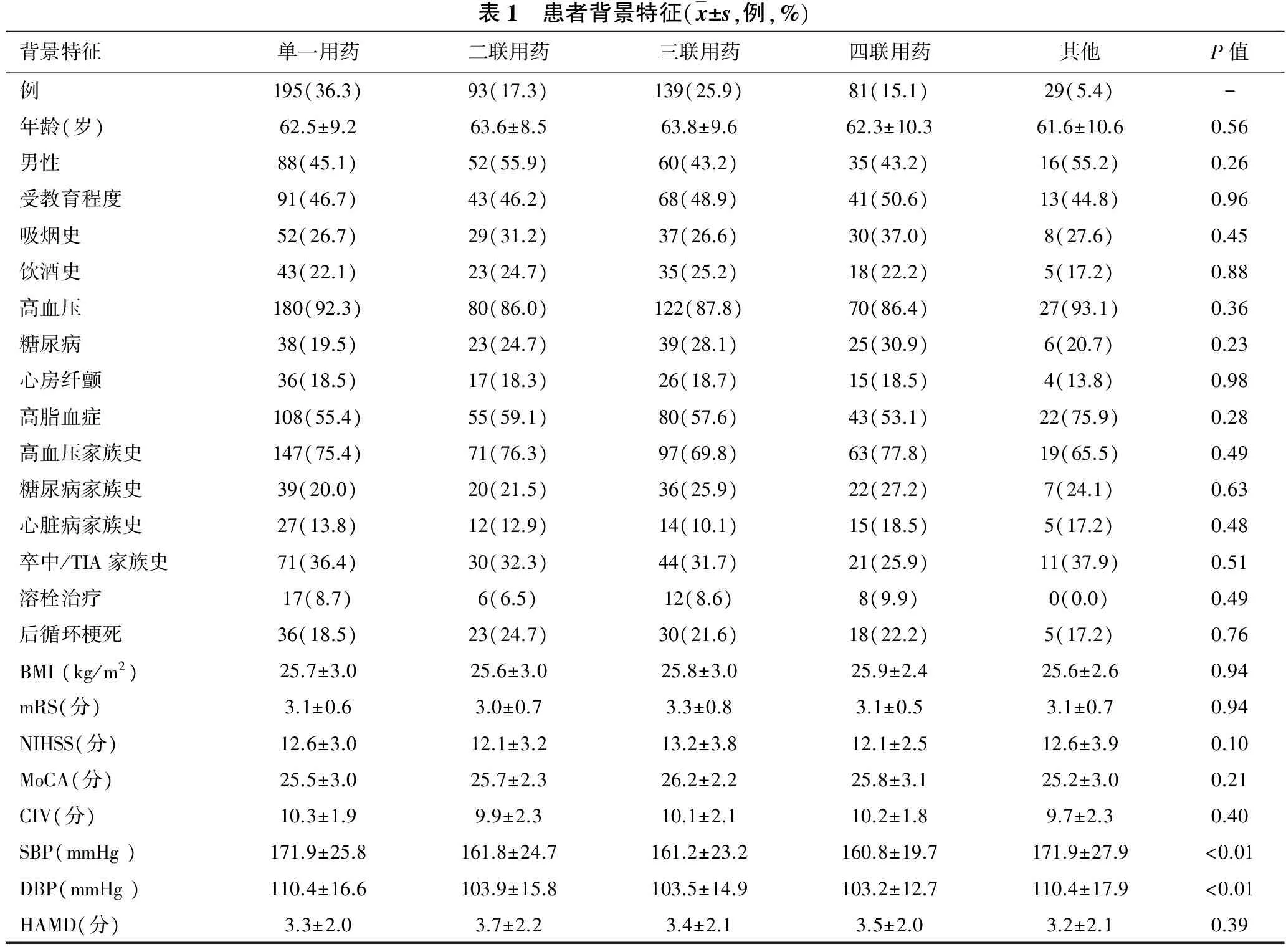
表1 患者背景特征(x±s,例,%)背景特征单一用药二联用药三联用药四联用药其他P值例195(36.3)93(17.3)139(25.9)81(15.1)29(5.4)-年龄(岁)62.5±9.263.6±8.563.8±9.662.3±10.361.6±10.60.56男性88(45.1)52(55.9)60(43.2)35(43.2)16(55.2)0.26受教育程度91(46.7)43(46.2)68(48.9)41(50.6)13(44.8)0.96吸烟史52(26.7)29(31.2)37(26.6)30(37.0)8(27.6)0.45饮酒史43(22.1)23(24.7)35(25.2)18(22.2)5(17.2)0.88高血压180(92.3)80(86.0)122(87.8)70(86.4)27(93.1)0.36糖尿病38(19.5)23(24.7)39(28.1)25(30.9)6(20.7)0.23心房纤颤36(18.5)17(18.3)26(18.7)15(18.5)4(13.8)0.98高脂血症108(55.4)55(59.1)80(57.6)43(53.1)22(75.9)0.28高血压家族史147(75.4)71(76.3)97(69.8)63(77.8)19(65.5)0.49糖尿病家族史39(20.0)20(21.5)36(25.9)22(27.2)7(24.1)0.63心脏病家族史27(13.8)12(12.9)14(10.1)15(18.5)5(17.2)0.48卒中/TIA家族史71(36.4)30(32.3)44(31.7)21(25.9)11(37.9)0.51溶栓治疗17(8.7)6(6.5)12(8.6)8(9.9)0(0.0)0.49后循环梗死36(18.5)23(24.7)30(21.6)18(22.2)5(17.2)0.76BMI(kg/m2)25.7±3.025.6±3.025.8±3.025.9±2.425.6±2.60.94mRS(分)3.1±0.63.0±0.73.3±0.83.1±0.53.1±0.70.94NIHSS(分)12.6±3.012.1±3.213.2±3.812.1±2.512.6±3.90.10MoCA(分)25.5±3.025.7±2.326.2±2.225.8±3.125.2±3.00.21CIV(分)10.3±1.99.9±2.310.1±2.110.2±1.89.7±2.30.40SBP(mmHg)171.9±25.8161.8±24.7161.2±23.2160.8±19.7171.9±27.9<0.01DBP(mmHg)110.4±16.6103.9±15.8103.5±14.9103.2±12.7110.4±17.9<0.01HAMD(分)3.3±2.03.7±2.23.4±2.13.5±2.03.2±2.10.39
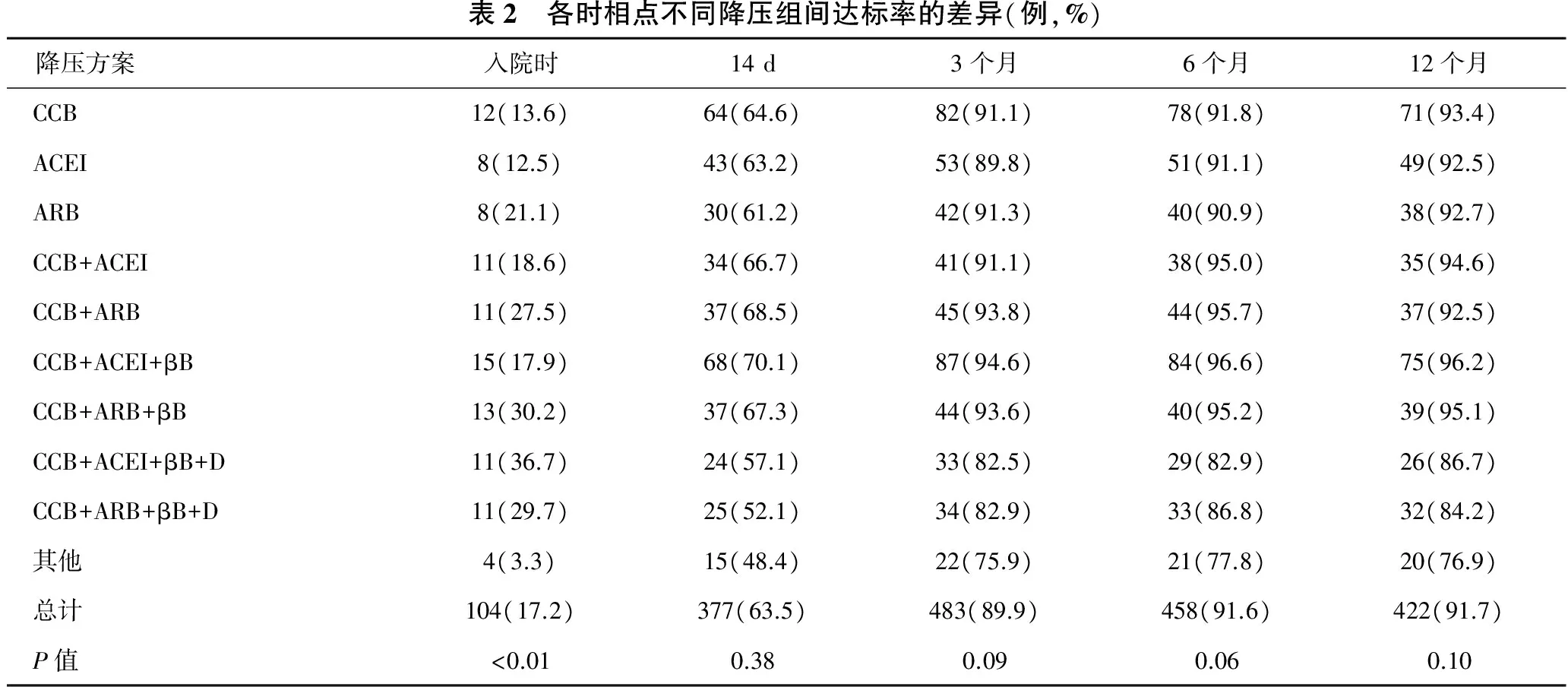
表2 各时相点不同降压组间达标率的差异(例,%)降压方案入院时14d3个月6个月12个月CCB12(13.6)64(64.6)82(91.1)78(91.8)71(93.4)ACEI8(12.5)43(63.2)53(89.8)51(91.1)49(92.5)ARB8(21.1)30(61.2)42(91.3)40(90.9)38(92.7)CCB+ACEI11(18.6)34(66.7)41(91.1)38(95.0)35(94.6)CCB+ARB11(27.5)37(68.5)45(93.8)44(95.7)37(92.5)CCB+ACEI+βB15(17.9)68(70.1)87(94.6)84(96.6)75(96.2)CCB+ARB+βB13(30.2)37(67.3)44(93.6)40(95.2)39(95.1)CCB+ACEI+βB+D11(36.7)24(57.1)33(82.5)29(82.9)26(86.7)CCB+ARB+βB+D11(29.7)25(52.1)34(82.9)33(86.8)32(84.2)其他4(3.3)15(48.4)22(75.9)21(77.8)20(76.9)总计104(17.2)377(63.5)483(89.9)458(91.6)422(91.7)P值<0.010.380.090.060.10
2.4 降压方案与PSCI的相关性 单用药物组PSCI的风险高于参照组(CCB组:OR=2.31,95%CI=1.22~4.39;ACEI组:OR=3.07,95%CI=1.41~6.67;ARB组:OR=3.34,95%CI=1.40~7.96,均P<0.05);二联用药及CCB+ACEI+βB组高于参照组,但差异均无统计学意义(CCB+ACEI组:OR=1.41,95%CI=0.67~2.97;CCB+ARB组:OR=1.71,95%CI=0.81~3.61;CCB+ARB+βB组:OR=1.13,95%CI=0.55~2.33);四联降压组及其他组PSCI的风险明显高于参照组(CCB+ACEI+βB+D组:OR=2.24,95%CI=1.04~5.67;CCB+ARB+βB+D组:OR=2.50,95%CI=1.07~5.84;其他组:OR=6.10,95%CI=1.72~21.61,均P<0.05)。经多模型调整后,上述趋势依然存在。
3 讨 论
本研究显示,发病3个月时PSCI发生率达高峰(72.8%),以后逐渐下降。该结果与Jokinen等[7]的研究相似,但其机制尚不明确,推断可能与卒中后全脑功能紊乱与应激性损伤高峰的出现及其可逆性的恢复相关[8]。
高血压的治疗和控制在卒中二级预防领域一直以来有着不可取代的地位[9-10],中国高血压防治指南(2010版)、ESH/ESC高血压指南(2013版)均推荐CCB、ACEIs、ARB、βB和DD作为一线降压药物,并提出联合降压可以增加降压作用、抵消或减轻不良反应。但由于四联降压方案,主要见于难治性高血压的患者,其对卒中预后不利[11]。因此本研究以CCB+ACEI+βB组为参照,对PSCI高峰期(3个月)进行Logistics分析,发现单一用药、四联降压PSCI的风险均高于二联及三联降压方案,并且其他组的PSCI风险最高(OR=6.10,P<0.05),单一用药组中CCB组PSCI风险最低(OR=2.31,P<0.05)。另外,本研究对各时间点不同降压方案组间血压达标率进行分析,发现发病14 d、3个月、6个月、12个月各降压方案组间达标率均无明显差异(P>0.05),但四联降压方案组达标率仍有低于其他降压组的趋势。
目前关于何种降压药物有更好的神经保护及认知改善作用尚无定论。Zamponi[12]认为CCB对认知功能具有保护作用。Shah等[13]和Zhuang等[14]则发现ACEIs和DD能更有效的降低痴呆的发病风险。然而,Davies等[15]在一项病例对照研究中证实ARB比其他降压药能更好的降低痴呆的风险(OR=0.55,95%CI:0.49~0.62)。该差异可能与研究人群的年龄、受教育程度、随访时间及具体用药种类不同相关。ADVANCE研究[16]表明,CCB与培哚普利或者吲达帕胺联用与单一用药方案相比,全因死亡的风险降低28%。Coca[17]在降压药物对认知功能及痴呆的潜在作用的综述中阐明ACEIs与DD联合对认知功能及痴呆有改善作用。可能为联合降压方案降压更迅速[18]、更有效的控制24 h血压、增加脑血流灌注,从而实现对认知功能的改善[19-20]。Tóth 等[21]研究认为联合降压可以重建肾素和钠之间的平衡,降压的同时控制和减少单一用药带来的不良事件的发生。四联降压通常用于顽固性高血压的人群,部分患者的血压难以有效控制。另外,引起顽固性高血压的原因——肾素-血管紧张素活性增加、睡眠呼吸暂停相关的交感神经功能亢进[22]等因素,也被证实与认知功能下降相关[23-24]。因此,四种降压药物联合在认知功能改善方面并未得到优于三联药物的效果。
总之,本研究通过796例首发缺血性脑卒中的高血压患者进行为期1年的随访发现,降压药物对PSCI可能具有预防意义,二联、三联用药对认知功能的改善程度优于单一用药、四联用药及其他组,且以CCB+ACEI+βB组效果更为显著,单用药物中以CCB类的药物效果更佳。
[1]Yu KH, Cho SJ, Oh MS, et al. Cognitive impairment evaluated with vascular cognitive impairment harmonization standards in a multicenter prospective stroke cohort in Korea[J]. Stroke, 2013, 44: 786.
[2]Pendlebury ST, Rothwell PM. Prevalence, incidence, and factors associated with pre-stroke and post-stroke dementia: a systematic review and meta-analysis[J]. Lancet Neurol, 2009, 8: 1006.
[3]冯琼华,韦永胜,黄雨兰,等.腔隙性脑梗死后认知功能障碍的影响因素[J].临床神经病学杂志,2009,22:210.
[4]Peters R, Collerton J, Granic A, et al. Antihypertensive drug use and risk of cognitive decline in the very old[J]. J Hypertens, 2015,33: 2156.
[5]Fogari R, Mugellini A, Zoppi A, et al. Effect of telmisartan/hydrochlorothiazide vs lisinopril/hydrochlorothiazide combination on ambulatory blood pressure and cognitive function in elderly hypertensive patients[J]. J Hum Hypertens, 2006, 20: 177.
[6]刘娜,孟品,耿闪,等.缺血性卒中急性期血压水平与卒中后认知障碍的关系[J].第三军医大学学报,2016,38:855.
[7]Jokinen H, Melkas S, Ylikoski R, et al. Post-stroke cognitive impairment is common even after successful clinical recovery[J]. Eur J Neurol, 2015, 22: 1288.
[8]Ajmani RS, Metter EJ, Jaykumar R, et al. Hemodynamic changes during aging associated with cerebral blood flow and impaired cognitive function[J]. Neurobiol Aging, 2000, 21: 257.
[9]Group P. Randomised trial of a perindopril-based blood-pressure-lowering regimen among 6,105 individuals with previous stroke or transient ischaemic attack[J]. Lancet, 2001,358: 1033.
[10]Bangalore S, Schwamm L, Smith EE, et al. Secondary prevention after ischemic stroke or transient ischemic attack[J]. Am J Med, 2014,127: 728.
[11]Towfighi A, Markovic D, Ovbiagele B. Consistency of blood pressure control after ischemic stroke: prevalence and prognosis[J]. Stroke, 2014, 45: 1313.
[12]Zamponi GW. Targeting voltage-gated Calcium channels in neurological and psychiatric diseases[J]. Nat Rev Drug Discov, 2016, 15: 19.
[13]Shah K, Qureshi SU, Johnson M, et al. Does use of antihypertensive drugs affect the incidence or progression of dementia?A systematic review[J]. Am J Geriatr Pharmacother, 2009,7: 250.
[14]Zhuang S, Wang HF, Li J, et al. Renin-angiotensin system blockade use and risks of cognitive decline and dementia: A meta-analysis[J]. Neurosci Lett, 2016, 624: 53.
[15]Davies NM, Kehoe PG, Ben-Shlomo Y, et al. Associations of anti-hypertensive treatments with Alzheimer ’s disease, vascular dementia, and other dementias[J]. J Alzheimers Dis, 2011, 26: 699.
[16]Chalmers J, Arima H, Woodward M, et al. Effects of combination of perindopril, indapamide, and calcium channel blockers in patients with type 2 diabetes mellitus: results from the action in diabetes and vascular disease: preterax and diamicron controlled evaluation (ADVANCE) trial[J]. Hypertension, 2014, 63: 259.
[17]Coca A. Hypertension and vascular dementia in the elderly: the potential role of anti-hypertensive agents[J]. Curr Med Res Opin, 2013, 29: 1045.
[18]Schuchert A. Present-day treatment of arterial hypertension[J]. Med Monatsschr Pharm, 2010, 33: 462.
[19]Efimova NY, Chernov VI, Efimova IY, et al. Influence of antihypertensive therapy on cerebral perfusion in patients with metabolic syndrome: relationship with cognitive function and 24-h arterial blood pressure monitoring[J]. Cardiovasc Ther, 2015, 33: 209.
[20]王秀艳,赵惠荣,郭晶,等.颈动脉内膜-中层厚度、血清超敏C反应蛋白水平与老年人认知功能障碍的相关性研究[J].临床神经病学杂志,2014,27:193.
[21]Tóth K, PIANIST Investigators. Antihypertensive efficacy of triple combination perindopril/indapamide plus amlodipine in high-risk hypertensives: results of the PIANIST study (Perindopril-Indapamide plus AmlodipiNe in high rISk hyperTensive patients)[J]. Am J Cardiovasc Drugs, 2014, 14: 137.
[22]Bursztyn M. Resistant hypertension and healthy lifestyle: impact on prognosis[J]. Hypertension, 2014, 64: 459.
[23]Kishi T, Sunagawa K. Combination therapy of atorvastatin and amlodipine inhibits sympathetic nervous system activation and improves cognitive function in hypertensive rats[J]. Circ J, 2012, 76: 1934.
[24]Wharton W, Goldstein FC, Zhao L, et al. Modulation of renin-angiotensin system may slow conversion from mild cognitive impairment to alzheimer ’s disease[J]. J Am Geriatr Soc, 2015, 63: 1749.
Effect of antihypertensive drugs in acute phase of cerebral infarction on cognitive impairment after stroke
GENGShan,LIUNa,MENGPin,etal.
DepartmentofNeurology,LianyungangHospitalAffillatedtoXuzhouMedicalUniversery,Lianyungang222000,China
Objective To investigate the effects of different antihypertensive regimens on post-stroke cognitive impairment(PSCI). Methods Seven hundreds and ninety-six patients within 24 h of first onset admitted to hospital were selected. According to the guidelines for prevention and treatment of hypertension, patients were divided into groups and reasonable antihypertensive regimens were selected, their cognitive function were followed up for 1 year. Logistics regression analysis was used to analyze the relationship between the antihypertensive regimens and cognitive impairment at 3 months. Results With the calcium channel blockers(CCB)+angiotensin-converting enzyme inhibitors(ACEI)+β blockers(βB)group as a reference, logistics regression analysis showed the hazard of PSCI in the single drug, 4 drugs combination and others drugs group were significantly higher than control group [CCB:OR=2.31, 95%CI=1.22-4.39; ACEI:OR=3.07, 95%CI=1.41-6.67; angiotensin receptor blockers(ARB):OR=3.34, 95%CI=1.40-7.96, CCB+ACEI+βB+D:OR=2.24, 95%CI=1.04-5.67, CCB+ARB+βB+D:OR=2.50, 95%CI=1.07-5.84, other:OR=6.10, 95%CI=1.72-21.61]. Conclusion The double and triple drugs combination of antihypertensive regimens maybe helpful for prevention of PSCI.
ischemic stroke; hypertension; antihypertensive regimens; cognitive impairment
222000 徐州医科大学附属连云港医院神经内科
R743.3
A
1004-1648(2017)03-0185-05
2016-08-16
2016-11-17)

