电话健康教育对提高阻塞性睡眠呼吸暂停低通气综合征患者持续气道正压通气依从性的效果观察
盛 艳,饶龙华
(湖北医药学院附属襄阳市第一人民医院,湖北襄阳 441000)
·健康教育·
电话健康教育对提高阻塞性睡眠呼吸暂停低通气综合征患者持续气道正压通气依从性的效果观察
盛 艳,饶龙华
(湖北医药学院附属襄阳市第一人民医院,湖北襄阳 441000)
目的 观察电话健康教育对提高阻塞性睡眠呼吸暂停低通气综合征患者持续气道正压通气治疗依从性的效果。方法 按随机数字表将72例患者分为观察组38例、对照组34例。对照组接受常规健康教育,观察组在此基础上接受出院后2周1次的电话健康教育。出院时及持续气道正压通气治疗6个月复诊时评价患者的Epworth嗜睡评分、匹兹堡睡眠质量指数以及自我效能量表及依从性等。结果 持续气道正压通气治疗6个月后,观察组Epworth嗜睡评分及匹兹堡睡眠质量指数低于对照组,自我效能量表各维度得分高于对照组,依从性好例数高于对照组,经比较,差异均有统计学意义。结论 电话健康教育可以明显提高阻塞性睡眠呼吸暂停低通气综合征患者持续气道正压通气治疗依从性。
阻塞性睡眠呼吸暂停低通气综合征;正压通气;健康教育
阻塞性睡眠呼吸暂停低通气综合征(obstructive sleep apnea hypopnea syndrome,OSAHS)是一种常见的呼吸紊乱性疾病,睡眠期间反复发作上呼吸道阻塞致间歇低氧,引起患者日间嗜睡、记忆力减退以及认知障碍等临床症状,严重影响患者的生活质量[1]。持续气道正压通气(continuous positive airway pressure,CPAP)是OSAHS的首选治疗方法,可以明显改善日间嗜睡情况,降低心率和肺动脉压力,提高患者生存质量[2]。CPAP治疗需要长期规律使用,否则会导致病情反复甚至加重,研究显示OSAHS患者CPAP治疗1年、2年的依从性仅为81%和72%[3]。2014年6月至2015年6月,本院呼吸内科对80例使用CPAP治疗OSAHS的患者,分别给予常规健康教育和电话健康教育,观察不同健康教育模式对CPAP治疗的效果,现报告如下。
1 对象与方法
1.1 研究对象 本研究获得本院伦理委员会审核通过,符合相关伦理学要求。入组标准:经多导睡眠图(polysomnography, PSG)监测符合OSAHS诊断标准[4],年龄大于18岁,未接受过OSAHS的手术治疗,未接受过CPAP治疗,愿意购买仪器在家中行CPAP治疗;签署知情同意书,愿意接受随访者。排除标准:诊断为轻度OSAHS、单纯性肥胖低通气综合征者;伴有其他睡眠障碍性疾病,如中枢性睡眠呼吸暂停综合征等;既往患有恶性肿瘤、严重肝肾疾病、精神疾病等。剔除标准:干预过程失访、不配合者。符合入组标准和排除标准并在呼吸内科住院接受CPAP治疗的 OSAHS患者80例,应用随机数字表分为对照组和观察组各40例,干预过程失访8例,实际纳入观察组38例、对照组34例。两组患者的一般资料比较见表1。
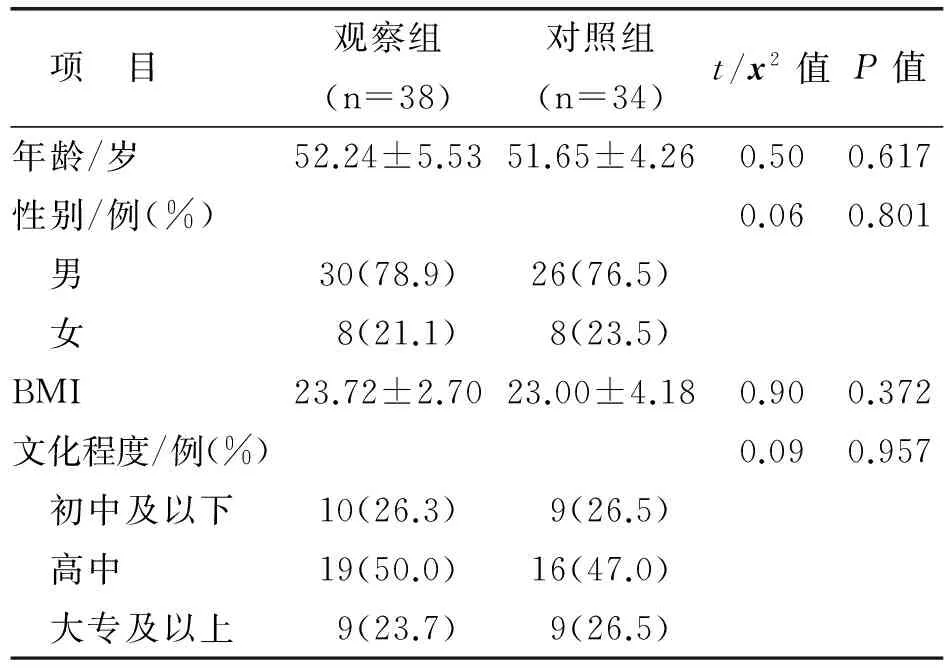
表1 两组患者的一般资料比较
1.2 院内干预方法 所有患者在初次PSG诊断检查后,由固定医生与护士对患者及其家属进行2次、每次30 min的CPAP使用前健康教育,嘱其定期进行自动压力滴定和多导睡眠监测,同时安排患者及其家属观察观看有关OSAHS疾病特点、预防治疗方法的视频,由医生讲解CPAP工作原理,使用过程中可能出现的问题、应对措施等。
1.3 出院时及院外干预方法
1.3.1 对照组 出院时给予常规治疗指导,包括告知患者CPAP需要持续治疗,嘱其使用后第6个月复诊,并指导患者出院后改变饮食习惯,适当控制体质量,积极参加体育锻炼,保持良好的生活习惯,戒烟戒酒等。出院后,不予任何随访。
1.3.2 观察组 出院时给予同对照组的常规指导外,出院后行电话健康教育指导。随访时间为治疗开始后的半年,每2周1次。
1.3.2.1 成立健康教育小组 科室护士长担任小组长,同时选择6名临床经验丰富、具有较强医患沟通技巧的高年资护士作为组员,统一进行电话健康教育方案的学习,力求同质化。
1.3.2.2 制定及实施随访方案 参考相关文献[5-6],制定及实施随访方案。饮食指导:电话询问患者的饮食次数、食物种类以及近期吸烟、饮酒情况等,嘱患者少食肥肉、动物内脏以及多食新鲜蔬菜、豆类、牛奶,尤其是必须戒烟戒酒,反复强调吸烟、饮酒可加重夜间呼吸功能紊乱,同时告知家属对患者吸烟、饮酒情况进行记录及劝导。体育锻炼:鼓励患者进行适当体育锻炼,建议每日进行有氧运动如快步走、慢跑、骑自行车等;同时建议患者每周登记体质量,肥胖者进行适当减肥。CPAP治疗评估:评估患者的治疗状况,包括睡眠质量、夜尿次数、生活习惯是否改变及有何改变,也包括CPAP每天使用时间、每周使用的天数,是否有口干、鼻塞、眼红等不舒适的感觉,佩戴面罩有何不适,对呼吸机的工作噪声有何感觉等,根据患者反映的情况进行解决。心理疏导及疑难解答:如果治疗过程患者存在紧张、焦虑、烦躁等不良情绪,有针对性地进行心理护理,并根据其发生原因进行指导,同时对患者提出的问题进行耐心解答。随访时间15~25 min。
1.4 评估指标及方法 出院前及CPAP使用后第6个月复诊对患者进行Epworth嗜睡评分(Epworth Sleepiness Scale,ESS)、匹兹堡睡眠质量指数(Pittsburgh Sleep Quality Index,PSQI)、睡眠呼吸暂停自我效能量表(Self-efficacy Measure for Sleep Apnea,SEMSA)及依从性评价。
1.4.1 ESS 该量表由澳大利亚Epworth 医院睡眠疾病中心研制,国内研究显示其中文版信度、效度良好[7]。其对阅读、看电视、乘车等8种情况下打瞌睡的可能性进行评估,采用1~3分的4级评分法,0分为不会发生瞌睡,1分为发生瞌睡的可能性很小,2分为打瞌睡的可能性中等,3分为很可能打瞌睡。根据患者每项的分数相加得到总分,分数越高代表白天嗜睡情况越严重。总分为0~24分,0~6分为无嗜睡,7~12分为轻度嗜睡,13~18分为中度嗜睡,≥19分为严重嗜睡。
1.4.2 PSQI 用于评定患者最近1个月的睡眠质量。由19个自评和5个他评条目构成,将所有条目组合成7个因子,包括睡眠质量、入睡时间、睡眠时间、睡眠效率、睡眠障碍、催眠药物和日间功能,每个因子按0~3分等级记分,统计所得总分反映睡眠质量,总分范围0~21分,得分越高则睡眠质量越差[8]。
1.4.3 SEMSA 该量表由美国Weaver教授等研制,主要用于评估患者对CPAP治疗相关的社会认知程度。国内邓婷[9]进行中文版翻译及修订,研究显示其具有良好的信度和效度。中文版包括风险认知、结果预期、自我效能3个维25条目。每条目1~4分,各维度得分为维度所有项目的平均分。得分越高表示疾病风险认知越高,CPAP治疗预期越高,自我效能感越高[9]。
1.4.4 依从性评价 所有患者在出院前及CPAP使用后第6个月复诊时,当天20:00由本院睡眠监测室行PSG睡眠监测,监测时间>7 h,并于当天读取监测机记录的呼吸暂停低通气指数(apnea hypopnea index,AHI)、最低氧饱和度(LSaO2)等参数。参考国内外相关文献[5,10],CPAP依从性良好临床判断标准是患者治疗期间有≥70%夜晚使用CPAP治疗,且使用CPAP的时间≥4 h/晚。患者6个月回院复诊时导出呼吸机内自动记录机器使用时间,计算患者的依从性程度。
2 结 果
2.1 两组患者出院时及CPAP治疗6个月后各项评价指标比较 见表2。
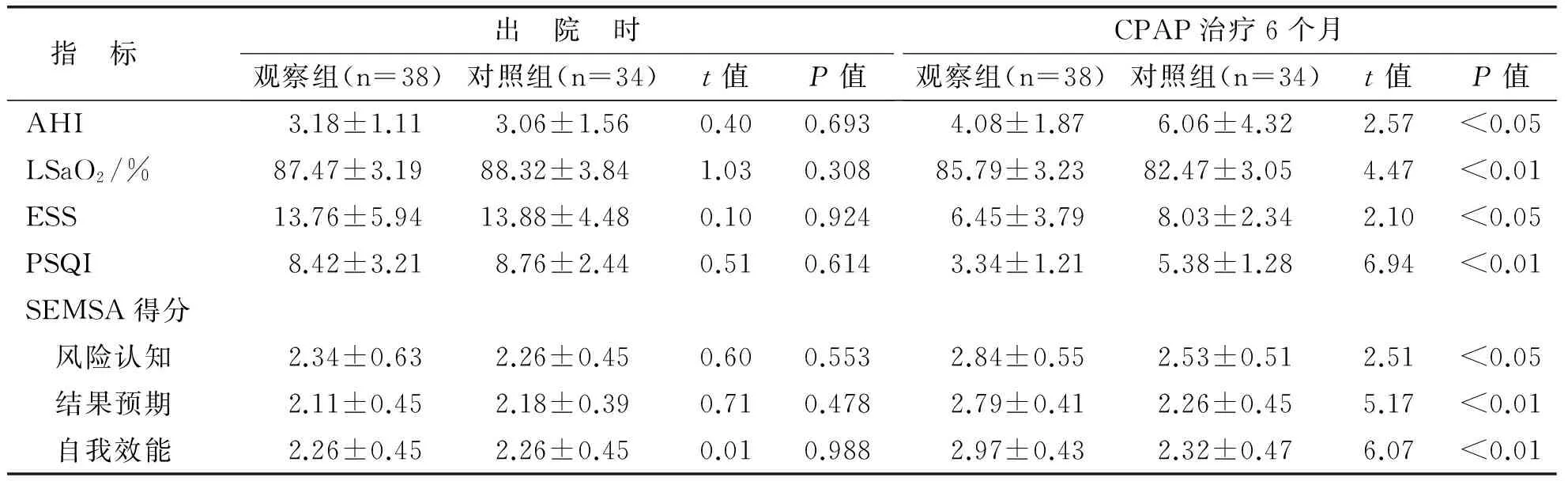
表2 两组患者出院时及CPAP治疗6个月后各项评价指标比较
2.2 两组患者依从性比较 复诊时,观察组依从性好26例(68.4%),对照组11例(32.4%),经比较,x2=9.35,P=0.002。
3 讨 论
3.1 CPAP治疗依从性是成功的关键 OSAHS是一种慢性睡眠呼吸障碍性疾病,目前研究显示OSAHS是老年人中高血压、冠心病、心肌梗死、脑卒中等发病的独立危险因素[11-12]。经鼻CPAP治疗是目前治疗OSAHS最常用、有效的非手术治疗方法。研究显示CPAP治疗可以明显改善患者的最低血氧饱和度、ESS得分、凝血系统指标及血小板计数等[13]。但治疗过程中患者会出现口干、鼻塞、腹胀等诸多不适,使患者治疗依从性降低,减少CPAP治疗时间,降低了CPAP治疗效果,导致患者睡眠质量以及相关症状难以改善[2]。本次研究显示依从性好的患者6个月复诊时ESS得分明显降低,提示依从性对CPAP的治疗具有关键作用。
3.2 电话健康教育的优势 CPAP治疗依从性是治疗OSAHS成功与否的关键环节,因此实施有效的干预措施以提高患者的依从性成为目前的研究热点。有文献报道,采用多媒体、发放健康知识手册、个体交谈等多种健康教育方法,或定期接受门诊随访,通过调整呼吸机使用改善佩戴过程的不适感,以提高患者的依从性[2]。然而此类方法本身就需要患者具有高度的依从性,同时增加患者交通、时间等方面的治疗成本。因此,有学者尝试采用电话随访的方法进行健康教育,一方面减少患者的往返门诊的成本,减少治疗成本,同时有利于医院减少医护人员的人力资源成本,还可以提高患者的便捷性和满意度[5,14-15]。电话随访作为院外护理支持体系中重要的手段之一,目前已经广泛用于各个科室的随访过程中。一方面可以及时、有效地的掌握患者治疗及康复状况,如果治疗过程患者发生口干、鼻塞、眼痛、头晕头痛等不适时,护理人员可以及时给出解决措施,例如湿化器内添加去矿物质水并将湿化度调大,如果患者抱怨呼吸机噪声大、影响睡眠可以建议患者将呼吸机置于平稳的物体上,减少机器震动,如果考虑鼻面罩大小不合适、头带固定松紧度不合适时,护理人员可以通过电活指导调整。另一方面又可以有针对性的实施健康教育,通过多次随访评估健康教育的实施效果。本研究显示,观察组患者使用CPAP治疗期间的依从性好于对照组,与国内相关研究结果一致[5],CPAP治疗6个月后观察组ESS及PSQI评分低于对照组,SEMSA各维度得分高于对照组,经比较,差异有统计学意义。由此提示随着电话健康教育深入,观察组依从性好,进而睡眠质量也随着上升,自我效能也日益增加,OSHAS病情也进而控制,患者对CPAP治疗更有信心,依从性也更好,形成一个良性循环。说明电话健康教育可以明显提高患者CPAP治疗的依从性。
[1] 王建丽,张立强.美国内科医师学院关于阻塞性睡眠呼吸暂停低通气综合征诊疗指南解读[J].临床内科杂志,2015,32(6):431-432.
[2] 匡亚辉,许燕玲,易红良,等.健康教育干预对阻塞性睡眠呼吸暂停低通气综合征患者CPAP治疗依从性Meta分析[J].护理学报,2016,23(3):13-18.
[3] 郭岩斐,杨鹤,孙铁英.老年阻塞性睡眠呼吸暂停低通气综合征患者持续气道正压通气治疗的依从性[J].中华老年医学杂志,2010,29(5):378-381.
[4] 中华医学会呼吸病学分会睡眠呼吸障碍学组.阻塞性睡眠呼吸暂停低通气综合征诊治指南(2011年修订版)[J].中华结核和呼吸杂志,2012,35(1):9-12.
[5] 孙龙凤,孔德磊,王爱平.电话随访对阻塞性睡眠呼吸暂停综合征患者使用正压通气依从性的影响[J].中华护理杂志,2012,47(2):118-120.
[6] Anttalainen U,Melkko S,Hakko S,et al.Telemonitoring of CPAP therapy may save nursing time[J].Sleep Breath,2016,20(4):1209-1215.
[7] 彭莉莉,李进让,孙建军,等.Epworth嗜睡量表简体中文版信度和效度评价[J].中华耳鼻咽喉头颈外科杂志,2011,46(1):44-49.
[8] 路桃影,李艳,夏萍,等.匹兹堡睡眠质量指数的信度及效度分析[J].重庆医学,2014,43(3):260-263.
[9] 邓婷.HAPA模型在OSAHS患者CPAP依从性中的应用研究[D].天津:天津医科大学,2013.
[10] Sawyer AM,Gooneratne NS,Marcus CL,et al.A systematic review of CPAP adherence across age groups: clinical and empiric insights for developing CPAP adherence interventions[J].Sleep Med Rev,2011,15(6):343-356.
[11] 陈晓,林其昌.阻塞性睡眠呼吸暂停相关性高血压的综合治疗[J]. 中华肺部疾病杂志(电子版),2014,7(6):66-69.
[12] 周晓平.持续气道正压通气对阻塞性睡眠呼吸暂停综合征患者心律失常和心肌梗死发生率的影响[J].中国老年学杂志,2012,32(9):1938-1939.
[13] 孙睿.持续气道正压通气治疗老年阻塞性睡眠呼吸暂停低通气综合征的临床疗效分析[J].实用医学杂志,2014(9):1427-1429.
[14] 水小芳,陈文宇,陆卫芬,等.微信健康教育在阻塞性睡眠呼吸暂停低通气综合征患者行为干预中的应用[J].中华现代护理杂志,2015,21(34):4148-4151.
[15] 胡小红,吴巧珍,叶爱珠,等.延续护理对阻塞性睡眠呼吸暂停综合征患者生存质量的影响[J].护理与康复,2014,13(1):6-9.
盛艳(1983-),女,本科,主管护师.
2017-02-29
饶龙华,湖北医药学院附属襄阳市第一人民医院
R473.56
A
1671-9875(2017)07-0790-04
10.3969/j.issn.1671-9875.2017.07.032

