硬膜外腔应用不同性质阿片药物对胸腹腔镜食管癌手术麻醉的影响
林奕彬 孙来保 曾志文 林伟雄
硬膜外腔应用不同性质阿片药物对胸腹腔镜食管癌手术麻醉的影响
林奕彬1孙来保2*曾志文1林伟雄1
目的比较硬膜外腔应用不同性质阿片药物对胸腹腔镜食管癌手术麻醉的影响。方法选择行“胸腹腔镜下食管癌根治术”的患者63例,ASAⅠ~Ⅱ级;年龄50~65岁。将患者分为3组,每组21例:S组为静吸全麻+罗哌卡因复合舒芬太尼混合液行胸段硬膜外麻醉;M组为静吸全麻+罗哌卡因复合吗啡混合液行胸段硬膜外麻醉;C组为对照组,麻醉为舒芬太尼静脉复合全身麻醉。记录麻醉前(T0)、诱导气管插管后2min(T1)、切皮(T2)、游离食管(T3)、CO2气腹(T4)、胃食管颈吻合(T5)、术毕(T6)、气管拔管后5min(T7)的血流动力学变化和Narcotrend脑电麻醉深度值;麻醉药的使用量;停麻醉药物至恢复自主呼吸的时长(D1),停麻醉药物至气管拔管的时长(D2),达送离PACU标准的时长(D3);麻醉苏醒并发症。结果S组在术中及术后血流动力学变化明显较M组和C组平稳(P<0.05)。S组舒芬太尼及七氟烷在术中维持量明显低于C组(P<0.05)。S组D1、D2、D3时长均明显短于M组和C组(P<0.05)。S组在气管拔管后躁动发生率明显低于M组和C组(P<0.05)。结论对于胸腹腔镜食管癌手术,胸段硬膜外腔应用舒芬太尼麻醉恢复快,且可明显降低术后躁动发生率。
硬膜外;舒芬太尼;吗啡;食管癌根治术
全身麻醉复合胸段硬膜外麻醉是食管癌手术的较理想麻醉方法[1]。硬膜外麻醉的药物选择一般为局麻药,但对于胸腹腔镜下食管癌根治术,手术部位涉及颈胸腹部,单靠局麻药作为硬膜外麻醉用药为该手术提供镇痛,显然很难满足手术镇痛需要。因此,硬膜外阻滞复合阿片药物可为胸腹腔镜食管癌根治术提供镇痛,而阿片药物硬膜外腔应用在胸腹腔镜食管癌根治术的麻醉镇痛仍较少见。由于水溶性及脂溶性阿片药物有着不同的物理化学性质,哪种性质的阿片药物更适于复合局麻药应用于胸段硬膜外麻醉下行胸腹腔镜食管癌根治术,目前仍未知。因此,本研究拟比较吗啡或舒芬太尼复合局麻药行胸段硬膜外麻醉的效果及副作用。
1 资料与方法
1.1 临床资料
经我院伦理委员会审核批准,与患者签定“麻醉知情同意书”。选择行“胸腹腔镜下食管癌根治术”的患者;ASAⅠ~Ⅱ级;50~65岁,体重45~60 kg。剔除标准:术前接受放、化疗的患者;合并心肺功能不全、心脑血管缺血性疾病、风湿性心脏病、心肌病的患者;肝肾功能不全患者;存在不宜行硬膜外穿刺的患者;长期使用阿片类药物的患者;术中出现过敏、顽固低氧血症、恶性心律失常、大出血等危重并发症患者。将63例患者随机分为3组,每组21例:S组为静吸全麻+罗哌卡因复合舒芬太尼混合液行胸段硬膜外麻醉;M组为静吸全麻+罗哌卡因复合吗啡混合液行胸段硬膜外麻醉;C组为对照组,麻醉为舒芬太尼静脉复合全身麻醉。
1.2 研究方法
入室后,建立静脉输液通路,连接多功能心电监护仪,Narcotrend脑电麻醉深度监测。S组与M组硬膜外麻醉实施:选择T7-8椎间隙为穿刺点行硬膜外腔穿刺并向头端置管3 cm,给予2%利多卡因注射液将麻醉平面调为T5~T12;术中镇痛维持方案:舒芬太尼50μg+罗哌卡因100mg用生理盐水稀释成50mL;或吗啡10mg+罗哌卡因100mg用生理盐水稀释成50mL。硬膜外麻醉平面固定后,开始硬膜外泵注麻醉药物,初始泵注速度为5mL/h;视HR及MAP每增减20%,硬膜外药物泵注速度增减5mL/h。C组在气管插管后开始予舒芬太尼0.4μg/kg·h静脉输注;视HR及MAP每增减20%,增减舒芬太尼静脉输注0.1μg/kg·h。全麻诱导行支气管封堵导管插管,麻醉维持Narcotrend麻醉深度值在适当的麻醉深度(45~55/D1~D2)。研究安全控制:术中若收缩压低于80mmHg或下降幅度大于麻醉前的30%则静脉注射多巴胺或多巴胺泵注;若心率低于50次/分钟则静脉注射阿托品。术中输注液体的速度为10mL/kg·h,不用激素类药物。所有入组患者术毕带管送麻醉后恢复室(PACU)。患者麻醉恢复期间,出现躁动,可由PACU医师视情况静脉注射舒芬太尼0.2μg/kg。
1.3 监测指标
记录麻醉前(T0)、诱导气管插管后2 min(T1)、切皮(T2)、游离食管(T3)、气腹(T4)、胃食管颈吻合(T5)、术毕(T6)、气管拔管后5 min(T7)的HR、MAP;手术时长、术中麻醉药和血管活性药使用总量。记录停麻醉药物至恢复自主呼吸的时长(D1),停麻醉药物至气管拔管的时长(D2),达送离PACU标准的时长(D3)。(患者可送离PACU的标准:清醒,可对答,呼吸频率在12~20次/min,不吸氧状态下SpO2可维持在95%以上)。记录气管拔管后不良事件:屏气、喉痉挛;恶心、呕吐等不良反应。
1.4 统计方法
应用SPSS19.0统计学软件处理。计量资料以均数±标准差表示,组间比较采用单因素方差分析,重复测量数据组间比较采用重复测量数据的方差分析、组内各时点均数比较采用Bonferroni法,计数资料比较采用检验。P<0.05为差异有统计学意义。
2 结果
2.1 各组一般资料比较
三组患者一般资料比较无明显差异(P>0.05)。见表1。

表1 一般资料比较(n=21)
2.2 血流动力学指标的比较
组内比较:S组在术中各观察时点HR和MAP变化仅在T4时点较T0时点升高有统计学意义(P<0.05);M组在T3时点开始HR和MAP较T0时点明显升高,特别在T4、T5时点显著升高(P<0.05);C组HR和MAP在T2~4时点较T0时点明显升高(P<0.05)。组间比较:S组在术中各观察时点及T7时点的HR和MAP变化明显较M组和C组平稳(P<0.05);M组的HR和MAP在T2、T3时点低于C组,随后在T4~6时点明显高于C组(P<0.05)。见表2。
表2 3组不同时点血流动力学指标的比较
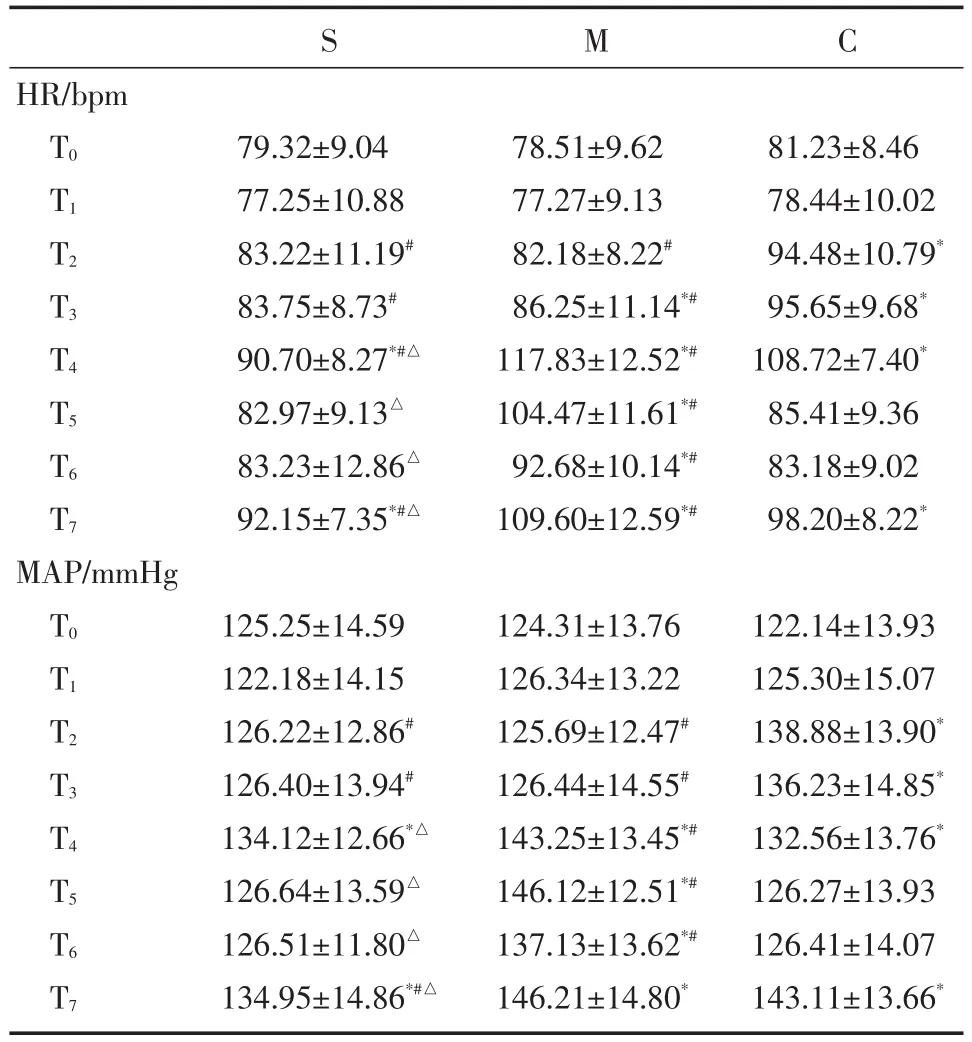
表2 3组不同时点血流动力学指标的比较
*与T0时点比较,*P<0.05。组间同时点比较:#与C组,#P<0.05;△与M组,△P<0.05
S M C HR/bpm T0 T1 T2 T3 T4 T5 T6 T7 79.32±9.04 77.25±10.88 83.22±11.19#83.75±8.73#90.70±8.27*#△82.97±9.13△83.23±12.86△92.15±7.35*#△78.51±9.62 77.27±9.13 82.18±8.22#86.25±11.14*#117.83±12.52*#104.47±11.61*#92.68±10.14*#109.60±12.59*#81.23±8.46 78.44±10.02 94.48±10.79*95.65±9.68*108.72±7.40*85.41±9.36 83.18±9.02 98.20±8.22*MAP/mmHg T0 T1 T2 T3 T4 T5 T6 T7 125.25±14.59 122.18±14.15 126.22±12.86#126.40±13.94#134.12±12.66*△126.64±13.59△126.51±11.80△134.95±14.86*#△124.31±13.76 126.34±13.22 125.69±12.47#126.44±14.55#143.25±13.45*#146.12±12.51*#137.13±13.62*#146.21±14.80*122.14±13.93 125.30±15.07 138.88±13.90*136.23±14.85*132.56±13.76*126.27±13.93 126.41±14.07 143.11±13.66*
2.3 术中用药量比较
术中七氟烷使用浓度流量S组明显低于M组及C组(P<0.05);S组舒芬太尼术中使用量明显低于C组(P<0.05)。见表3。
表3 术中用药量
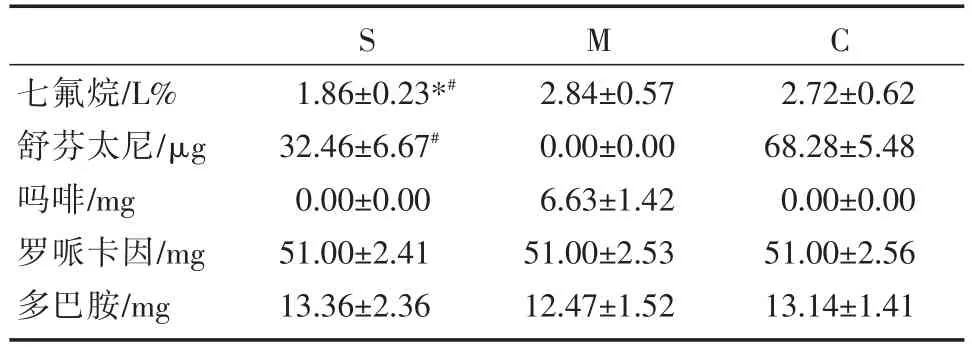
表3 术中用药量
*与M组比较,*P<0.05;#与C组比较,#P<0.05
S M C七氟烷/L%舒芬太尼/μg吗啡/mg罗哌卡因/mg多巴胺/mg 1.86±0.23*#32.46±6.67#0.00±0.00 51.00±2.41 13.36±2.36 2.84±0.57 0.00±0.00 6.63±1.42 51.00±2.53 12.47±1.52 2.72±0.62 68.28±5.48 0.00±0.00 51.00±2.56 13.14±1.41
2.4 麻醉恢复质量比较
S组在气管拔管后躁动、追加舒芬太尼镇痛的发生率明显低于M组和C组(P<0.05)。S组D1~3均明显短于M组和C组(P<0.05);M组D1~2较C组明显延长(P<0.05)。见表4。
表4 3组麻醉恢复质量比较
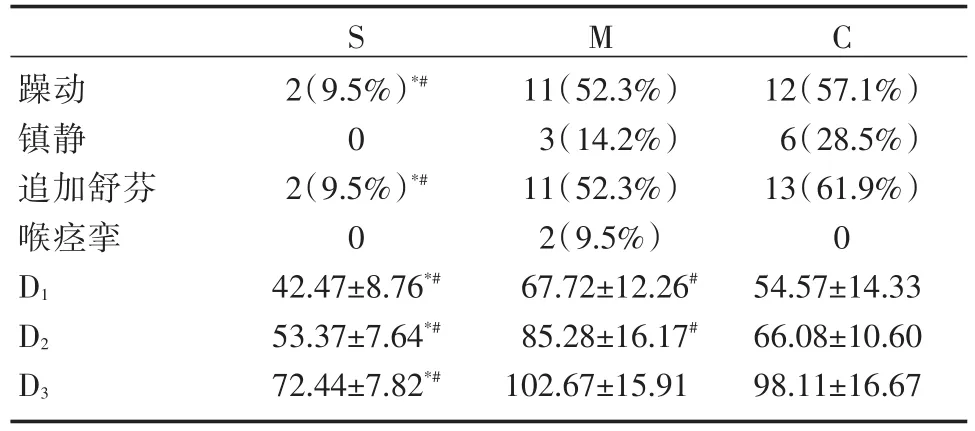
表4 3组麻醉恢复质量比较
*与M组比较,*P<0.05;#与C组比较,#P<0.05
S M C躁动镇静追加舒芬喉痉挛D1 D2 D3 2(9.5%)*#0 2(9.5%)*#0 42.47±8.76*#53.37±7.64*#72.44±7.82*#11(52.3%)3(14.2%)11(52.3%)2(9.5%)67.72±12.26#85.28±16.17#102.67±15.91 12(57.1%)6(28.5%)13(61.9%)0 54.57±14.33 66.08±10.60 98.11±16.67
3 讨论
有研究认为阿片药物复合局麻药应用于椎管内麻醉镇痛,降低药物剂量及副作用的同时具有协同优势,不影响麻醉效果[2]。阿片药物注射进入硬膜外腔后,需透过硬脊膜进入脑脊液,然后到达脊髓背角的灰质区域结合阿片受体。而决定阿片药物到达阿片受体脊髓作用部位的速度及生物利用度与阿片药物的物理化学性质有关[3]。舒芬太尼椎管内用药起效时间是10~15 min,持续时间2~5个小时[4,5]。Bameshki等人在食管癌切除术前,在蛛网膜下腔注入舒芬太尼与静脉注射舒芬太尼相比较,认为术前在蛛网膜下腔使用舒芬太尼镇痛起效快、有效,并维持到术后早期[6]。邹家平等人研究认为舒芬太尼20μg复合罗哌卡因行剖宫产硬膜外麻醉,亦可增强麻醉效果,副作用无增加[7]。Khaled M等人在右开胸三切口食管癌根治术中,以0.1 mL·kg-1·h-1的速度在胸段硬膜外腔泵注0.125%布比卡因复合10μg/mL芬太尼混合液作为术中镇痛[8]。0.2%罗哌卡因足以阻断胸段感觉神经和交感神经,是复合全身麻醉行食管癌根治术的理想浓度,能够较为满意地维持血流动力学稳定[9]。舒芬太尼的镇痛效价为芬太尼的10倍,因此,S组以0.2%罗哌卡因复合舒芬太尼作为胸段硬膜外腔镇痛维持用药。吗啡是水溶性阿片药物,由于吗啡在椎管内起效慢、镇痛作用可维持18~24 h[4],甚至有研究认为单剂量硬膜外吗啡释放可长达48 h[10]。吗啡常复合局麻药在手术中行硬膜外麻醉,Kamal等人以0.5%布比卡因复合0.005%吗啡作为腹部手术中的硬膜外麻醉用药[11]。M组以0.2%罗哌卡因复合吗啡作为胸段硬膜外腔镇痛维持用药。在本研究中,S组HR和MAP在气腹时升高,但升高幅度小于基础值的30%,且Narcotrend脑电麻醉深度监测值在45~55(D1~D2)范围,考虑为气腹导致腹腔压力升高所致血流动力学的一过性变化。M组HR和MAP在T4~6较T0时点明显升高,可见M组硬膜外腔用药及麻醉平面不能达到颈部及整个腹部,因此在腹部及颈部操作时不能有效抑制手术操作带来的血液动力学反应性变化。S组术中HR和MAP明显较M组及C组平稳,并且S组的七氟烷吸入浓度仅维持在1.5 L%左右,明显少于M组及C组,即可维持Narcotrend脑电麻醉深度监测值在D1~D2范围。
Jean等人在腹部手术后给予布比卡因5mg/h的速度持续硬膜外输注的同时复合舒芬太尼PCEA或PCIA,发现舒芬太尼PCEA的用药量为PCIA的50%[12]。本研究中,S组术中舒芬太尼的维持量为32.46±6.67μg,而C组术中舒芬太尼的维持量为68.28±5.48μg,即S组术中舒芬太尼的维持量约为C组的50%,可提供有效的镇痛效果,这大致与Jean等人的研究结果相符合。
长时间手术是术后躁动的危险因素[13]。术中硬膜外腔的阿片药物镇痛作用可维持到术后早期[6],本研究中,S组麻醉恢复相关时间较C组明显缩短,这与S组术中舒芬太尼的使用量减少有密切关系。而M组麻醉恢复相关时间较S组和C组明显延长,这可能与吗啡可降低呼吸中枢对血液CO2张力的敏感性和抑制脑桥呼吸调整中枢有关[14]。有文献报道,食管癌术后躁动瞻望的发生率高达50%[15]。S组在气管拔管后出现躁动、需要静脉追加舒芬太尼镇痛的发生率为9.5%,明显低于M组和C组。
综上所述,静吸全麻+罗哌卡因复合舒芬太尼混合液行胸段硬膜外麻醉应用于胸腹腔镜下食管癌手术的效果优于静吸全麻+罗哌卡因复合吗啡混合液行胸段硬膜外麻醉或舒芬太尼静脉复合全身麻醉,麻醉恢复快且明显降低术后躁动的发生率。
[1]邢翠燕,吴明毅,范海鹏.不同麻醉和镇痛方法对食管癌手术患者细胞免疫功能及应激激素水平的影响[J].南方医科大学学报,2010,30(2):284-287.
[2]Pöpping DM,Elia N,Wenk M,Tramèr MR.Combination of a reduced dose of an intrathecal local anesthetic with a small dose of an opioid:a meta-analysis of randomized trials[J]. Pain,2013,154(8):1383-1390.
[3]Bujedo BM.Spinal opioid bioavailability in postoperative pain[J].Pain Pract,2014,14(4):350-364.
[4]Bujedo BM,Santos SG,Azpiazu AU.A review of epidural and intrathecal opioids used in the management of postoperative pain[J].JOpioid Manag,2012,8(3):177-192.
[5]Rathmell JP,Lair TR,Nauman B.The role of intrathecal drugs in the treatment of acute pain[J].Anesth Analg,2005,101(5 suppl):S30-S43.
[6]Bameshki AR,Zanjankhah MR,Gilani MT,et al.Intrathecal sufentanil for intraoperative and postesophagectomy pain relief[J].South Med J,2010,103(3):197-201.
[7]邹家平,曹少珍,邓晓勤.舒芬太尼复合罗哌卡因硬膜外麻醉在剖宫产术中的应用[J].临床麻醉学杂志,2009,25(7):594-596.
[8]Fares KM,Mohamed SA,Hamza HM,et al.Effect of thoracic epidural analgesia on proinflammatory cytokines in patients sub⁃jected to protective lung ventilation during esophagectomy[J]. Pain Physician,2014,17(4):305-315.
[9]毛仲霞,赵敏,曲向林.全麻复合罗哌卡因硬膜外麻醉在食管癌患者手术中的应用[J].实用医学杂志,2011,27(18):3445-3446.
[10]Gambling D,Hughes T,Martin G,et al.A comparison of DepodurTM,a novel,single-dose extended-release epidural morphine,with standard epiduralmorphine for pain relief after lower abdominal surgery[J].Anesth Analg,2005,100(4):1065-1074.
[11]Kamal MM,Talaat SM.Comparative study of epidural mor⁃phine and epidural dexmedetomidine used as adjuvant to levobupivacaine in major abdominal surgery[J].Egyptian J Anaesth,2014,30(2):137-141.
[12]Joris JL,Jacob EA,Sessler DI,et al.Spinalmechanisms con⁃tribute to analgesia produced by epidural sufentanil combined with bupivacaine for postoperative analgesia[J].Anesth Analg,2003,97(5):1446-1451.
[13]Lepouse C,Lautner C A,Liu L,et al.Emergence delirium in adults in the post-anaesthesia care unit[J].British journal of anaesthesia,2006,96(6):747-753.
[14]PAUL G,BRUCE F,ROBERT K,主编.王伟鹏,李立环,主译.临床麻醉学[M].北京:人民卫生出版社,2006:289.
[15]Takeuchi M,Takeuchi H,Fujisawa D,et al.Incidence and risk factors of postoperative delirium in patients with esopha⁃geal cancer[J].Ann Surg Oncol,2012,19(12):3963-3970.
Com parision of the anesthesia effect of epidural different property opioids for laparoscopic and thoracoscopic esophagectom y
LIN Yibin1,SUN Laibao2,ZEN Zhiwen1,LINWeixiong1.1Department of anesthesiology,The Meizhou People Hospital,Meizhou 514031;2Department of Anesthesiology,The First Affiliated Hospital ofSun Yat⁃sen University,Guangzhou 510080,China.
Objective To compare the anesthesia effect of epidural different property opioids for laparoscopic and thoracoscopic esophagectomy.M ethods Sixty-three patients undergoing laparo⁃scopic and thoracoscopic esophagectomy,with an American Society of Anesthesiologists(ASA)physical status ofⅠorⅡ,age 50 to 65,were assigned to three groups(n=21 per group):group S,general anesthesia combined with epidural aneshesia by sufentanil and ropivacaine;group M,general anesthesia combinewith epidural anesthesia bymorphine and ropivacaine;control group C,general anesthesia and intravenous analgesia by sufentanil intraoperation.All patients were recorded HR,MAP and depth of anesthesia of Narcotrend monitor at the time before anesthesia(T0),2 min after intubation(T1),skin incision(T2),dissect esophagus(T3),CO2insufflation(T4),esophagogastroanastomosis(T5),finish surgery(T6),5min after extubation(T7).Anesthetic dose during surgery.Duration of finishing anesthesia to spontaneous breathing recovery(D1),to extubation(D2),to the standard of leaving PACU(D3)were recorded.Results Haemodynamics in Group S were more stable than group M and group C(P<0.05).The patients in Group S
less sufentanil and sevoflurane than group C(P<0.05).The incidence ofagitation after extubation in Group Swere lower than other two groups(P<0.05).The duration of D1,D2and D3in Group Swere also shorter than other two groups(P<0.05).Conclusion Thoracic epidural sufentanil can provide better analgesia,lower incidence of postoperative agitation on patients undergoing laparoscopic and thoracoscopic esophagectomy.
epidural;sufentanil;morphine;esophagectomy
R614
A
10.3969/j.issn.1009⁃976X.2017.03.019
2017-04-25)
1514031广东梅州梅州市人民医院麻醉一科;2510080广州中山大学附属第一医院麻醉科
*通讯作者:孙来保,Email:sunlaibao066@hotmail.com

