破除医保引导医疗资源配置的体制性障碍
朱俊生
(国务院发展研究中心金融研究所 北京 100010)
破除医保引导医疗资源配置的体制性障碍
朱俊生
(国务院发展研究中心金融研究所 北京 100010)
发挥医保对医疗资源配置的引导和调节作用,需要具备的基本条件是竞争性的医疗服务市场与法人化的充满活力的医保经办管理体制。要破除医疗服务和医疗保险领域的体制性障碍,重建竞争性的医疗服务市场,为医保引导和调节医疗资源配置奠定基础。
医保;医疗资源配置;垄断;竞争
当前我国医疗资源配置的问题突出,如医疗资源总量不足,不同地区、不同层级、不同所有制医疗机构资源配置的结构失衡,医疗资源的可得性、可及性不足与浪费、过度治疗并存,以及优质医疗资源稀缺等。医保要发挥对医疗资源配置的引导和调节作用,需要具备两个基本前提:一是要拥有一个竞争性的医疗服务市场,这样医保才能对医院和医生具有相当的约束能力,同时,医院和医生群体在外部竞争的压力下才具有自我约束机制,并重视维护和提升声誉。二是要拥有法人化的充满活力的医保管理体制,这样医保管理和经办部门才会有足够的动力推动支付制度改革,引导医疗资源的配置。因此,为了发挥医保对医疗资源配置的引导和调节作用,需要破除医疗服务领域行政垄断的体制性障碍,重建竞争性的医疗服务市场。医疗保险经办管理也要建立法人化治理机制。
1 行政垄断导致医疗资源供求失衡
1.1 医疗资源配置的供求失衡
在医疗服务领域存在如下基本的可观察的经验事实:一方面,医疗卫生服务需求迅速增加。2014年名义卫生总费用是1978年的321倍,剔除同期物价指数增长5.98倍的因素,卫生总费用增长53.7倍。同时,卫生总费用占GDP的比例也提高很快,从1978年的3.02%左右提高到2014年的5.6%(见图1)。这意味着医疗服务的需求在不断释放和快速增加。
另一方面,医疗服务供给及其资源动员能力非常低下。1978年到2014年,医疗服务机构的床位数增长3.23倍,如果剔除同期人口增长42%的因素,床位数仅增长2.3倍(见图2)。卫生技术人员也是如此,1978年到2014年仅增长3.08倍,剔除人口增长因素,实际仅增长2.17倍(见图3)。一直以来,医疗服务机构床位数与卫生技术人员的同时期增长速度远远低于卫生总费用(见图4)。
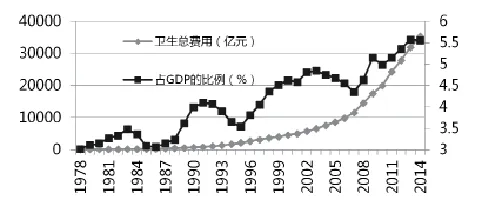
图1 我国卫生总费用及其占GDP的比例增长趋势(1978-2014) (单位:亿元、%)
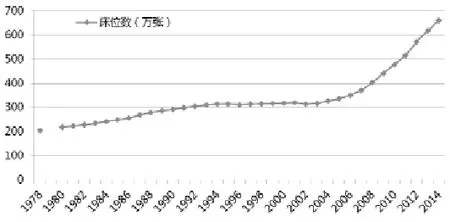
图2 我国卫生服务机构床位数增长趋势(1978-2014)(单位:万张)
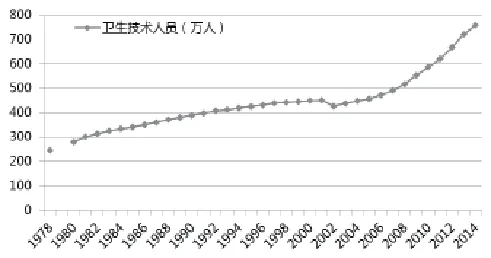
图3 我国卫生技术人员增长趋势(1978-2014) (单位:万人)
上述事实表明,医疗服务供求严重失衡,供不应求是其主要矛盾。[1]这进一步使得医院尤其是公立医院具有买方与卖方双向垄断地位,即面对众多的药厂,具有较大规模药品购买数量的公立医院处于一种买方优势地位。同时,公费医疗和医疗保险定点医院也主要以公立医院为主,而且这种定点资格很难被取消,这进一步强化了公立医院的买方垄断地位;面对患者,公立医院的卖方垄断主要体现在交易地位的不对称,即医生与医院具有对患者的处方权以及药品与医疗服务供给种类和数量决定权。
1.2 行政垄断与管制造成医疗资源配置失衡
医疗服务供求失衡的根本原因在于行政管制与垄断。长期以来,卫生主管部门对医疗服务实行严格的行政管制,包括进入管制、价格管制、生产管制、人员管制等。同时,通过行业政策、财政政策,在医疗行业体系内根据医院等级、所有制性质等进行资源分配,形成事实上的行政垄断。行政管制与垄断造成医疗服务领域开放不足,大量的市场资源、民间资源与国际资源难以进入医疗服务市场,从而导致严重的供求矛盾。总之,医疗卫生体制问题的症结在于行政垄断。对内体现为民营医院的市场准入面临诸多壁垒,对外则体现为外资医院进入国内市场举步维艰。行政体制管制与垄断使得市场准入受到严格限制,无法形成多元化、竞争充分的医疗服务供给格局,造成公立医院事实上的垄断地位。从2008年医疗卫生体制改革以来,民营医院床位数占比虽然有所增加,但2014年仍仅占16.84%(见图5)。同时,受制于医疗保险定点医院准入限制等因素的影响,民营医院的病床使用率远远低于公立医院,2014年二者相差近30个百分点(见图6)。这进一步使得民营医院的门诊人数和住院人数占比更低,2014年分别仅占全国门诊人数和住院人数的11.07%和12.75%(见图7、图8)。
同时,居于垄断地位的公立医院本身又成为行政化的附庸,行政等级制在资源配置中起决定性作用,既缺乏效率,也无公正可言。
另外,我国长期实行医疗服务价格和药品价格管制。这种管制显然无效,造成了诸如以药养医、过度医疗等问题。同时,管制还带来了“非意图后果”,比如,扭曲医疗服务市场,衍生出红包、回扣、医疗机构和医护人员声誉差、医患关系紧张等问题,这也进一步削弱了医疗资源的动员能力。
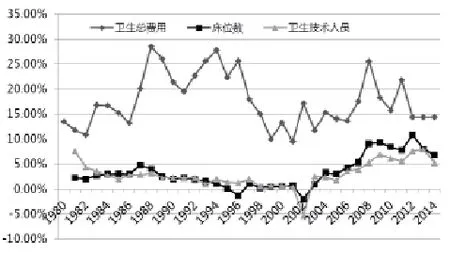
图4 卫生总费用、床位数、卫生技术人员增长速度比较(1978-2014)(单位:%)
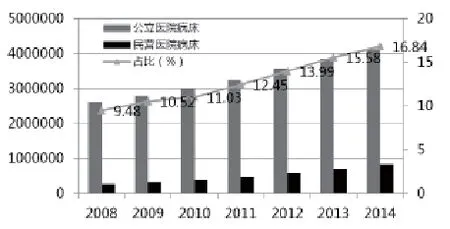
图5 医疗服务机构床位分布及其占比增长趋势(2008-2014)(单位:万张、%)
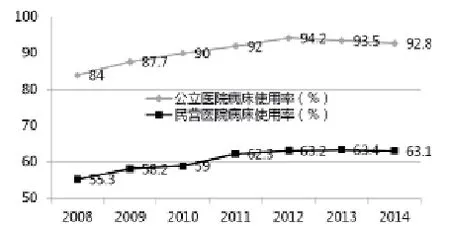
图6 公立医院和民营医院病床使用率比较(2008-2014)(单位:%)
3 医保体制不合理导致其缺乏优化医疗资源配置的动力
医疗保险制度的基本功能是资金筹集、风险集合与服务购买。[2]任何一个国家实施的政策都通过影响医疗保险制度的上述三大功能,来动员足够的资源提供基本卫生服务,为发生大额医疗费用支出的社会成员提供财务保障,避免其陷入贫困。[3]其中,购买服务是指向公共或私营卫生服务提供者获取服务的机制。战略性购买服务是提高卫生系统绩效的核心机制,支付方式是提高医疗保险基金使用效率,引导、调节和优化医疗资源配置的关键。支付方式改革的背后涉及到医疗保险管理体制的深层次问题,突出表现为管办不分。目前社会医疗保险的管理和经办的主体主要是各级政府部门。截至2014年底,全国医保经办机构编制人员共39276人,共设置副厅级、正处级、副处级、正科级、副科及以下规格的经办机构2115个,其中1057个经办机构参照公务员管理。
医保经办的排他性造成管办不分,医保行政主管部门与经办机构具有事实上的行政隶属关系,前者既履行监管职能,又参与微观经办,而后者没有独立性。医保行政主管部门对经办机构的人、财、物具有高度管制权,二者是管理者与被管理者的关系。管办不分造成医疗保险治理结构失衡以及权力运行难以得到有效的约束,并使得医保的体制和机制改革动力不足,不利于推动支付制度改革,从而难以发挥对医疗资源配置的引导和调节作用。
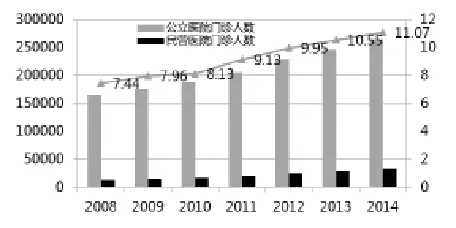
图7 公立医院和民营医院门诊人数及其占比比较(2008-2014)(单位:%)
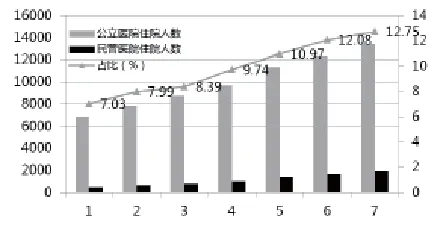
图8 公立医院和民营医院住院人数及其占比比较(2008-2014)(单位:%)
4 破除医保引导医疗资源配置的体制性障碍
如前所述,行政垄断造成医疗服务供求失衡与医保缺乏对优化医疗资源配置的动力。因此,要发挥医保对于引导和调节医疗资源配置的作用,就必须从垄断走向竞争,破除医保引导医疗资源配置的体制性障碍。具体而言,在医疗服务领域,要实现对内对外的双向开放,同时推动公立医院体制改革,推动医疗服务和药品价格的市场化。医疗服务资源配置的目标应该是使投保人公平地获得高效、优质的服务。实现这个目标的手段是多样的,政府可以建立公立医院满足投保人的需求,企业家也可以通过民营医院高效提供投保人所需服务。不同的服务生产形式之间应该是平等竞争的,因为只有竞争才能为医疗资源的配置带来高效的激励。政府不应把医疗保险服务关系国计民生且存在市场失灵等作为理由,来为自己谋取市场垄断权。然而,目前政府举办的公立医院几乎垄断了整个医疗保险服务市场,民营医院根本无力与其竞争。因此,在医疗服务生产过程中,要打破公立医院“管办合一”的局面,为医疗服务的生产提供一个好的基础秩序。同时,政府应遵照“提供和生产可以相分离”的理念,严格恪守“部门中性”的原则,真正平等的对待公立医院与民营医院,促使公立医院的垄断局面扭转为二者有序竞争的格局。莉诺·奥斯特罗姆认为,[4]“提供”关注的是谁为产品付款,以供人们消费。“生产”关注的是由谁来从事具体的生产。政府对于医疗卫生服务,更多的是应履行“提供者”的责任,而不是举办医院“生产”医疗服务。坚持“部门中性”的原则要求不得歧视不同的所有制,以生产者的资质和能力而不是所有制的性质作为评价生产者的标准,尽可能为各种所有制医院之间的竞争创造公平的环境。处理公立医院和私立医院的关键是在开放竞争中试错,相关的改革就是要启动一个开放的演化进程。
同时,在医疗保险提供主体和方式上,坚持“管办分开”的原则,即政府机构制定政策和监管政策执行,具体的医疗保险经办、微观管理方面的决策必须留给经办机构自身,让其成为独立法人。从长远来看,要引入竞争机制,从而为医保引导和调节医疗资源配置提供激励机制。
[1]周其仁.病有所医当问谁[M].北京大学出版社,2008.
[2]WHO (World Health Organization). 2000. World Health Report 2000: Health Systems—Improving Performance. Geneva.
[3]Gottret P, Schieber G. Health financing revisited: a practitioner’s guide. Washington, DC: The World Bank, 2006.
[4]埃莉诺·奥斯特罗姆.制度激励与可持续发展[M].三联书店出版社,2000.
Breaking down the Institutional Barriers for the Allocation of Medical Resources Guided by Medical Insurance
Zhu Junsheng
(Development Research Center of the State Council, Beijing, 100010)
To make medical insurance playing role in guiding and adjusting the allocation of medical resources, it is essential to establish competitive medical service market and competitive medical insurance management and handling system. To get rid of the institutional barriers in the fi eld of medical services and medical insurance, it need to rebuild the competitive medical services market, which lays the foundation for medical insurance to guide and adjust the allocation of medical resources.
medical insurance, allocation of medical resources, monopoly, competition
F840.684 C913.7
A
1674-3830(2017)2-12-4
10.19546/j.issn.1674-3830.2017.2.004
2016-11-14
朱俊生,国务院发展研究中心金融研究所教授、博士生导师,主要研究方向:保险与社会保障。

