急诊开腹胆囊切除术与急诊腹腔镜胆囊切除术治疗急性胆囊炎的成本-效益分析
周 健,杨岚清,李嘉伟,高 淳
·卫生经济学评价·
急诊开腹胆囊切除术与急诊腹腔镜胆囊切除术治疗急性胆囊炎的成本-效益分析
周 健1,杨岚清2,李嘉伟2,高 淳2
目的 分析急诊开腹胆囊切除术(OC)与急诊腹腔镜胆囊切除术(LC)治疗急性胆囊炎的临床效果和疾病负担成本。方法 选取2015年1—9月在上海市长宁区天山中医医院和上海交通大学医学院附属同仁医院就诊并住院的急性胆囊炎患者42例,其中行急诊LC者31例(LC组)、行急诊OC者11例(OC组)。比较两组患者一般资料、临床效果及疾病负担成本。结果 两组患者性别和月收入比较,差异无统计学意义(P>0.05);LC组患者年龄小于OC组,文化程度高于OC组(P<0.05)。两组患者发病至手术时间、手术时间和术中出血量比较,差异均无统计学意义(P>0.05);LC组患者术后下床时间、排气时间、进食时间、住院时间及总住院时间均短于OC组(P<0.05)。两组患者总费用比较,差异无统计学意义(P>0.05);LC组患者自负费用和西药费用少于OC组(P<0.05)。LC组患者出院后误工费用、总误工费用、家属照护费用及雇佣护工费用少于OC组(P<0.05)。LC组退休患者和非退休患者疾病总负担费用和个人承担费用均少于OC组(P<0.05)。结论 急诊LC治疗符合LC指征的急性胆囊炎患者的临床效果和疾病负担成本均优于急诊OC。
胆囊炎,急性;急诊处理;胆囊切除术,腹腔镜;费用效益分析
急性胆囊炎是临床常见的外科疾病,其是由胆囊管阻塞和细菌侵袭导致的胆囊炎症,典型的临床表现为右上腹阵发性绞痛,伴明显触痛和腹肌强直,需急诊处理。目前,急性胆囊炎主要采用外科手术治疗,常用的手术方式包括开腹胆囊切除术(open cholecystectomy,OC)和腹腔镜胆囊切除术(laparoscopic cholecystectomy,LC)。目前,有关OC和LC治疗急性胆囊炎临床效果的研究报道较多[1-4],但以患者为中心,量化核算符合LC指征时行不同手术治疗患者病程体验(如患者生理感受)和整体花费(如住院花费、治疗期间误工时间)的相关研究报道较少,如能做到全面量化分析OC和LC治疗急性胆囊炎的临床效果将有助于急诊医生在较短时间内协助急性胆囊炎患者选择合适的手术方案。本研究的数据来源于上海市长宁区已开展急性胆囊炎急诊手术的两家区域医疗机构,旨在分析急诊OC与急诊LC治疗急性胆囊炎的临床效果及疾病负担成本,为医患沟通手术方案、快速做出科学决策提供客观参考依据。
1 对象与方法
1.1 研究对象 选取2015年1—9月在上海市长宁区天山中医医院和上海交通大学医学院附属同仁医院就诊并住院治疗的急性胆囊炎患者42例,其中行急诊LC者31例(LC组)、行急诊OC者11例(OC组)。
1.2 LC手术指征[5-7](1)因急性胆囊炎前往急诊外科就诊;(2)入院查体体温≤37.5 ℃;(3)白细胞计数≤15×109/L;(4)发病至手术时间≤72 h;(5)B超检查示胆囊壁厚度≤5 mm。
1.3 诊断、纳入及排除标准 急性胆囊炎诊断标准[8]:(1)临床表现:急性发作,表现为上腹部疼痛,疼痛可为持续性、阵发性加剧,常伴有轻至中度发热、畏寒等;(2)体格检查:右上腹胆囊区域有压痛,Murphy征(+);(3)辅助检查:生化检查提示白细胞计数升高,超声检查可见胆囊增大、囊壁增厚。同时满足上述3条标准即可诊断为急性胆囊炎。纳入标准:(1)符合LC手术指征;(2)已行OC或LC并恢复正常工作或生活。排除标准[5-6]:(1)伴有急性胆囊炎严重并发症者,如胆囊壁坏疽、坏疽性穿孔、急性胆管炎等;(2)有上腹部手术史者;(3)B超检查显示肝大术野不清或胆囊萎缩者;(4)存在全麻手术禁忌证者;(5)术后诊断与术前不一致者;(6)信息不完整且无法补全者;(7)信息存在逻辑错误且无法修正者。
1.4 方法 采用自行设计的临床病例报告表,进行预调查以完善病例报告表内容,再进行全面调查。通过调用医院病例库收集患者以下内容:(1)一般资料,包括性别、年龄、文化程度、月收入;(2)入院信息,包括主诉、症状体征、辅助检查、入院诊断、术后诊断等;(3)住院信息,包括手术方式、手术情况(包括发病至手术时间、手术时间及术中出血量)、术后情况(包括下床用时、排气用时、进食用时、时间)、总住院时间等;(4)住院成本,包括总费用、自负费用、西药费用等;(5)照护成本,包括误工费用(包括出院后误工费用和患者总误工费用)、家属照护费用、住院雇佣护工费用等。由于退休患者与非退休患者疾病总负担费用和患者个人承担费用不同,故进行分层分析。退休患者的疾病总负担费用=总费用+雇佣护工费用,个人承担费用=自负费用+雇佣护工费用;非退休患者疾病总负担费用=总费用+家属照护费用+雇佣护工费用+患者总误工费用,个人承担费用=自负费用+家属照护费用+雇佣护工费用+患者总误工费用。误工天数=患者总住院时间+患者出院后无法按时上班在家休养时间,误工费用=误工天数×患者经济月收入(元)/30 d;家属照护费用=误工天数×患者家属经济月收入/30 d,雇佣护工费用=患者总住院时间×护工当日雇佣费用。
1.5 观察指标 比较两组患者一般资料、临床效果及疾病负担成本,其中临床效果包括手术情况、术中情况及总住院时间,疾病负担成本包括住院成本、照护成本、疾病总负担费用和个人承担费用。
2 结果
2.1 一般资料 两组患者性别和月收入比较,差异无统计学意义(P>0.05);LC组患者年龄小于OC组,文化程度优于OC组,差异有统计学意义(P<0.05,见表1)。
2.2 临床效果 两组患者发病至开始手术时间、手术时间和术中出血量比较,差异均无统计学意义(P>0.05,见表2);LC组患者术后下床用时、排气用时、进食用时、住院时间及总住院时间均短于OC组,差异有统计学意义(P<0.05,见表3)。
2.3 疾病负担成本
2.3.1 住院成本 两组患者总费用比较,差异无统计学意义(P>0.05);LC组患者自负费用和西药费用少于OC组,差异有统计学意义(P<0.05,见表4)。
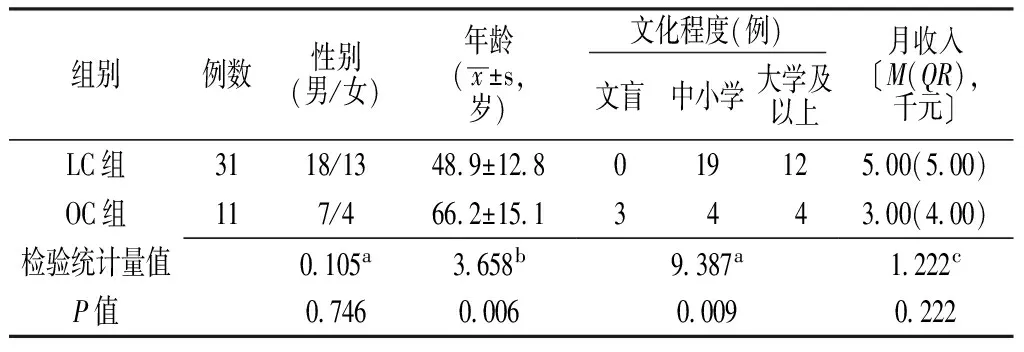
表1 两组患者一般资料比较
注:a为χ2值,b为t值,c为u值
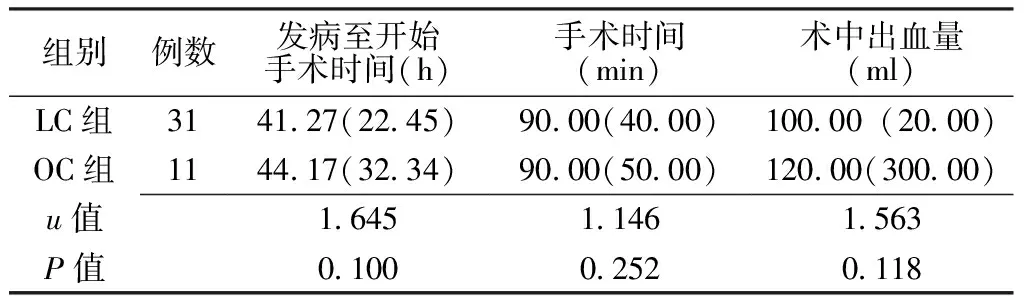
表2 两组患者手术情况比较〔M(QR)〕
表3 两组患者术后情况和总住院时间比较〔M(QR),h〕
Table 3 Comparison of postoperative condition and total hospital stays between the two groups
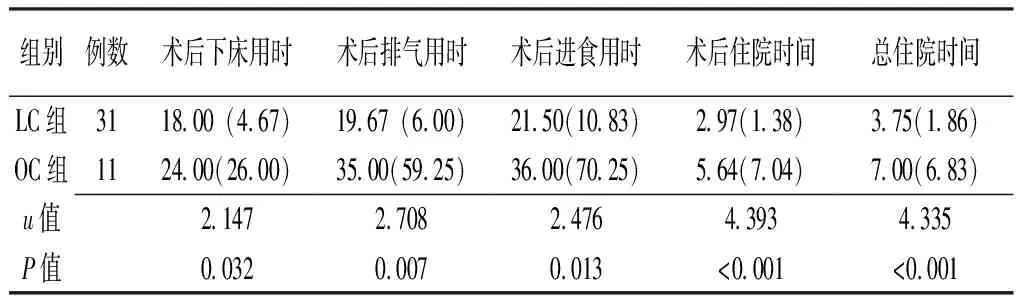
组别例数术后下床用时术后排气用时术后进食用时术后住院时间总住院时间LC组311800(467)1967(600)2150(1083)297(138)375(186)OC组112400(2600)3500(5925)3600(7025)564(704)700(683)u值21472708247643934335P值003200070013<0001<0001
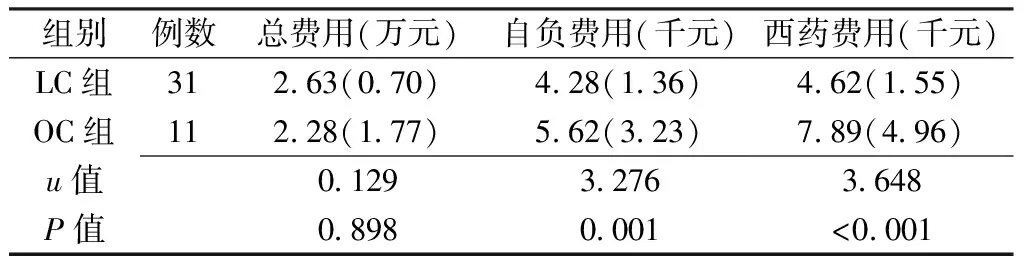
表4 两组患者住院成本比较〔M(QR)〕
2.3.2 照护成本 LC组患者出院后误工费用、患者总误工费用、家属照护费用及雇佣护工费用少于OC组,差异均有统计学意义(P<0.05,见表5)。
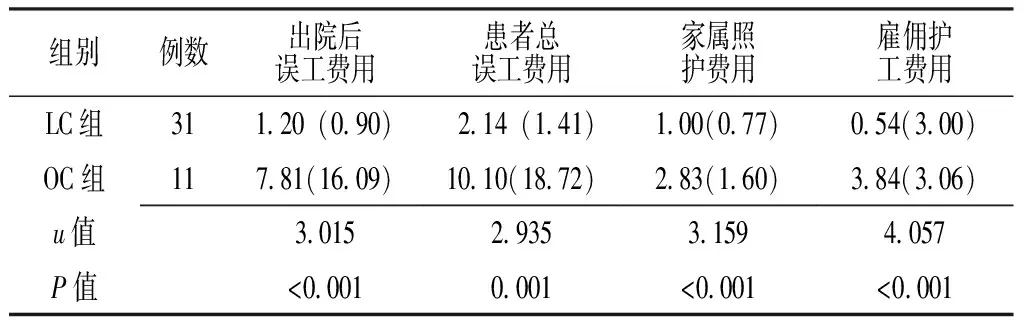
表5 两组患者照护成本比较〔M(QR),千元〕
注:出院后误工费用、患者总误工费用和家属照护费用为非退休患者相关费用
2.3.3 疾病总负担费用和个人承担费用 LC组退休患者和非退休患者疾病总负担费用和个人承担费用均少于OC组,差异有统计学意义(P<0.05,见表6)。
表6 两组患者疾病总负担费用和个人承担费用比较〔M(QR)〕
Table 6 Comparison of total burden of disease and personal burden of disease between the two groups
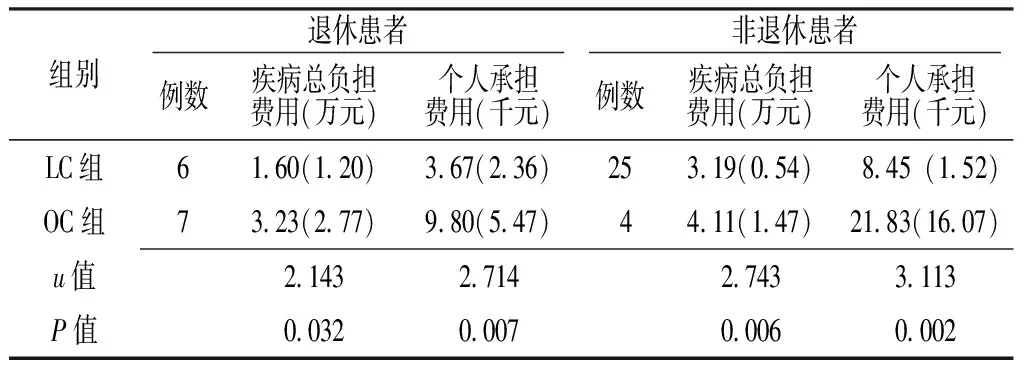
组别退休患者非退休患者例数疾病总负担费用(万元)个人承担费用(千元)例数疾病总负担费用(万元)个人承担费用(千元)LC组6160(120)367(236)25319(054) 845(152) OC组7323(277)980(547) 4 411(147)2183(1607)u值2143271427433113P值0032000700060002
3 讨论
胆囊炎根据起病缓急可分为急性胆囊炎和慢性胆囊炎,急性胆囊炎是外科常见的急腹症之一,其发病率位居急腹症第2位[9],其中90%~95%的急性胆囊炎是由胆囊结石引起,常并发继发感染[10]。急性胆囊炎一旦发作,亟须急诊手术。目前常用的急性胆囊炎手术方式有OC和LC。OC作为传统胆囊切除术,是目前治疗良性胆囊疾病的有效治疗手段,但术后并发症较严重[11]。急性胆囊炎患者一旦出现术后并发症,常提示预后不佳[10]。LC则因其手术时间短、疾病恢复快、并发症少等特点而逐渐成为急性胆囊炎常用的手术方式[12],但具有对患者手术指征要求严格、临床医生手术能力要求高等局限[5-7]。因此,对于符合LC手术指征的急性胆囊炎患者,急诊入院后采取哪种手术方式更合适是临床医生必须考虑的问题。
本研究结果显示,LC组患者术后下床用时、排气用时、进食用时、住院时间及总住院时间均短于OC组,与其他研究结果相一致[13-19],表明LC能有效提高急性胆囊炎患者疾病诊疗体验,缩短疾病恢复周期。本研究结果还显示,LC组患者自负费用、西药费用、出院后误工费用、患者总误工费用、家属照护费用及雇佣护工费用少于OC组,表明LC能缩短急性胆囊炎患者疾病治疗成本,减轻患者经济压力。但本研究结果与以往研究结果略有不同,覃潇茗等[4]研究结果显示,行LC治疗的急性胆囊炎患者疾病治疗成本低于行OC治疗者,但照护成本间无差异;刘建平[20]研究结果显示,行LC治疗的急性胆囊炎患者疾病费用高于行OC治疗者,但照护成本间无差异。分析原因可能与不同医疗机构治疗方案、手术者临床经验、疾病治疗收费结构及时间不同有关。再者,由于退休患者与非退休患者疾病负担费用构成不同,故本研究进行了分层分析,结果显示,LC组退休患者和非退休患者疾病总负担费用和个人承担费用均少于OC组;尤其是LC组非退休患者,疾病总负担费用较OC组大约少0.92万元,而个人承担费用大约少1.34万元(该数据可能由样本量差异及分布类型不同所致)。表明行不同手术方式的急性胆囊炎患者疾病总负担费用差异主要体现在个人负担费用,这在一定程度上导致患者自身需要承担更大的疾病医疗负担,造成医疗资源浪费和患者经济压力增加[21]。
综上所述,急诊LC治疗符合LC指征的急性胆囊炎患者的临床效果和疾病负担成本均优于急诊OC,因此,急诊LC更适合治疗具备LC手术指征的急性胆囊炎患者,但需要临床医生熟练掌握LC手术技能,才可以帮助患者减轻诊疗痛苦和节约诊疗费用。本研究仍存在以下不足:LC组患者年龄偏小、文化程度较高,可能对手术方式选择存在影响;本研究样本量较小,存在一定选择偏倚;且未分析具体影响机制。因此,LC对符合LC手术指征的急性胆囊炎患者的具体影响机制、适用情况、个体化治疗方案优化等均需要后续扩大样本量进行深入研究。
致谢:特别感谢张春敏研究期间协助病史采集工作。
[1]张有生.腹腔镜胆囊切除术与开腹胆囊切除术的临床对比[J].医学理论与实践,2015,28(2):207-209.
[2]佘小双.腹腔镜和开腹胆囊切除术的临床效果及并发症比较[J].吉林医学,2015,36(11):2309.DOI:10.3969/j.issn.1004-0412.2015.11.093.
[3]刘春霞.腹腔镜胆囊切除术治疗急性胆囊炎疗效研究[J].中外医疗,2015,34(29):86-87.DOI:10.3969/j.issn.1674-0742.2015.29.036.
[4]覃潇茗,向前,周杰,等.腹腔镜胆囊切除术与传统开腹胆囊切除术的成本-效用分析[J].中国全科医学,2014,17(33):3938-3943.DOI:10.3969/j.issn.1007-9572.2014.33.010.
[5]刘训龙,徐步青.腹腔镜胆囊切除术适应症的选择[J].肝胆胰外科杂志,1993(3):9-10.
[6]张华,徐义仁.腹腔镜及开腹胆囊摘除术的适应症探讨[J].现代医药卫生,2002,18(2):116-117.
[7]吴德平,陈本鑫.基层医院腹腔镜胆囊切除术适应症的把握、并发症的预防及处理[J].特别健康:下,2014(7):603-604.
[8]陈孝平,汪建平.外科学[M].8版.北京:人民卫生出版社,2013:459-460.
[10]中华医学会外科学分会胆道外科学组.急性胆道系统感染的诊断和治疗指南(2011版)[J].中华消化外科杂志,2011,10(1):9-13.
[11]夏永红.腹腔镜胆囊切除术和开腹胆囊切除术后并发症发生率的比较[J].中国普通外科杂志,2012,21(8):1010-1012.
[12]缪小飞,王彤.腹腔镜胆囊切除术的进展[J].腹腔镜外科杂志,2011,16(2):155-159.
[13]文君,肖渝清,张抒,等.急诊腹腔镜胆囊切除与急诊开腹胆囊切除术的临床对照研究[J].中国普外基础与临床杂志,2013,20(2):88-91.
[14]葛永,金传锁,罗志奎.腹腔镜与传统开腹胆囊切除术的临床疗效比较[J].中国医药科学,2013,3(20):209-210.
[15]冯连吉,尹光平,熊波,等.腹腔镜和开腹胆囊切除术治疗慢性胆囊炎急性发作疗效分析[J].河南外科学杂志,2013,19(5):40-41.
[16]秦胜利.腹腔镜与开腹胆囊切除术临床疗效对比观察[J].河北医学,2012,18(6):772-775.
[17]龚伯雄,蔡鸿.开腹手术及腹腔镜治疗急性胆囊炎的疗效对比[J].中国卫生产业,2012,33(4):149-150.
[18]毕维民,刘冠策,孙士海.腹腔镜胆囊切除和传统开腹术治疗急性胆囊炎疗效对比[J].中国实用医药,2012,17(17): 15-16.
[19]孙凯,龚自启.急性胆囊炎开腹与腹腔镜胆囊切除术的对比[J].现代预防医学,2011,38(23):5014-5015.
[20]刘建平.腹腔镜胆囊切除术与开腹胆囊切除术的临床疗效及住院费用对比[J].中国卫生产业,2012,9(1):26-27.
[21]李新娥,王志亮.腹腔镜与开腹胆囊切除术的成本效果分析[J].山东医药,2011,51(39):86-87.DOI:1 0.3969/j.issn.1002-266X.2011.39.048.
(本文编辑:谢武英)
Cost-effectiveness Analysis on Acute Cholecystitis between Emergency Open Cholecystectomy and Emergency Laparoscopic Cholecystectomy
ZHOUJian1,YANGLan-qing2,LIJia-wei2,GAOChun2
1.TianshanTraditionalChineseMedicineHospitalofChangningDistrict,Shanghai,Shanghai200051,China2.TongrenHospitalAffiliatedtoMedicineSchoolofShanghaiJiaotongUniversity,Shanghai200336,ChinaCorrespondingauthor:GAOChun,E-mail:13651787333@139.com
Objective To analyze the clinical effect and cost of disease burden on acute cholecystitis between emergency open cholecystectomy and emergency laparoscopic cholecystectomy.Methods From January to September 2015,Tianshan Traditional Chinese Medicine Hospital of Changning District,Shanghai,and Tongren Hospital Affiliated to Medicine School of Shanghai Jiaotong University,a total of 42 patients with acute cholecystitis were selected,thereinto 11 cases treated by emergency open cholecystectomy were served as control group,other 31 cases treated by emergency laparoscopic cholecystectomy were served as observation group.General information,clinical effect and cost of disease burden were compared between the two groups.Results No statistically significant differences of gender or monthly income was found between the two groups(P>0.05);age of observation group was statistically significantly younger than that of control group,while educational level of observation group was statistically significantly higher than that of control group(P<0.05).No statistically significant differences of duration between attack and operation,duration of operation or intraoperative blood loss was found between the two groups(P>0.05);getting out-of-bed time,evacuation time,taking food time after operation and total hospital stays of observation group were statistically significantly shorter than those of control group(P<0.05).No statistically significant differences of total cost was found between the two groups(P>0.05),while self-paid cost and Western medicine cost of observation group were statistically significantly less than those of control group(P<0.05).Missed working time related cost after discharge,total missed working time related cost,family care related cost and hiring nursing workers related cost of observation group were statistically significantly less than those of control group(P<0.05).In retired patients and non retired patients,total cost of disease burden and personal cost of disease burden of observation group were statistically significantly less than those of control group(P<0.05).Conclusion Emergency laparoscopic cholecystectomy has better clinical effect and cost of disease burden than emergency open cholecystectomy in treating acute cholecystitis patients with indications for laparoscopic cholecystectomy.
Cholecystitis,acute;Emergency treatment;Cholecystectomy,laparoscopic;Cost-benefit analysis
高淳,E-mail:13651787333@139.com
R 575.61
B DOI:10.3969/j.issn.1008-5971.2017.02.019
宝荣.胆囊炎的研究现状[J].临床消化病杂志,2006,18(6):328-330.
10.3870/j.issn.1005-541X.2006.06.003.
2016-12-05;
2017-02-04)
周健,杨岚清,李嘉伟,等.急诊开腹胆囊切除术与急诊腹腔镜胆囊切除术治疗急性胆囊炎的成本-效益分析[J].实用心脑肺血管病杂志,2017,25(2):75-78.[www.syxnf.net]
ZHOU J,YANG L Q,LI J W,et al.Cost-effectiveness analysis on acute cholecystitis between emergency open cholecystectomy and emergency laparoscopic cholecystectomy[J].Practical Journal of Cardiac Cerebral Pneumal and Vascular Disease,2017,25(2):75-78.
【编者按】 卫生经济学评价是指将经济学基本原理、方法和分析技术运用于临床药物治疗过程并从全社会角度展开分析,以求最大限度地利用现有医药卫生资源。目前常用的卫生经济学评价方法包括成本效果分析法、成本效用分析法、成本效益分析法及模型模拟法。本期“卫生经济学评价”均采用成本效益分析法,其中周健等分析了急诊开腹胆囊切除术与急诊腹腔镜切除术治疗急性胆囊炎的成本-效益,周丽华等分析了血塞通序贯疗法治疗急性脑梗死的成本-效益,对于提高医疗资源利用效率具有重要参考价值。敬请关注!
1.200051上海市长宁区天山中医医院 2.200336上海市,上海交通大学医学院附属同仁医院

