局部晚期非小细胞肺癌调强放疗放射性肺炎发生相关因素分析
王静 贾敬好 宋玉芝 杨海芳 王晓红 乔学英
·论著·
局部晚期非小细胞肺癌调强放疗放射性肺炎发生相关因素分析
王静 贾敬好 宋玉芝 杨海芳 王晓红 乔学英
目的 分析累及野调强放疗技术(intensity-modulated radiotherapy,IMRT)治疗局部晚期非小细胞肺癌放射性肺炎(radiation pnumonitis,RP)发生的相关因素。方法 回顾性分析2012年10月至2014年12月接受IMPT的局部晚期非小细胞肺癌患者60例,处方剂量50~66 Gy,1.8~2.4 Gy·次-1·d-1,5次/周。均采用放化疗综合治疗,其中放疗同期化疗19例。放疗3个月内每周参照RTOG急性放射损伤分级标准评价。结果 全组患者随访期间2级及以上RP发生率为30.0%(18/60)。对RP单因素分析显示是否吸烟、GTV体积、PTV照射体积、V5、V10、V13、V15、V20、V25、V30、全肺平均剂量(mean lung dose,MLD)、 D35、 D50、 D75、 D95均与RP发生相关(P<0.05),是否同期放化疗与RP发生接近统计学差异(P=0.089)。多因素分析显示仅V5是RP发生的独立危险因素P=0.045。对V5采用ROC曲线分析,曲线下面积为0.884,P=0.000,预测度为中等,将曲线中每例患者V5值所对应的灵敏度及特异度相加,结果二者之和为1.32(敏感性0.944,特异性0.381),所对应V5值为63%。以V5=63%为界值,V5 ≥63%组≥2级RP发生率为54.84%(17/31),V5<63%组RP发生率为3.45%(1/29)。结论 剂量体积直方图(dosevolumehistomgphy,DVH)参数与放射性肺炎的发生明显相关,其中V5是预测RP的剂量学指标,在制定调强放疗计划时,将V5的数值控制在63%以下,尽量减少低剂量照射范围的体积,避免严重RP的发生。
非小细胞肺癌;放射性肺炎;调强放疗
放射性肺损伤是胸部肿瘤放疗常见并发症之一,约13%~37%接受根治性放疗肺癌患者并发放射性肺炎(radiation pnumonitis,RP)[1]。RP既限制了靶区剂量的提高,又降低了患者生活质量。调强放疗较常规三维适形放疗能提高肿瘤剂量,缩短治疗时间,提高靶区适形性,理论上能提高放疗效果,目前较多的应用于头颈及盆腔肿瘤,但是由于低剂量增敏现象可能增加放射性肺炎的发生,调强放疗在肺癌的应用受到限制。本文回顾性总结了2012年10月至2014年12月在河北省唐山市人民医院放化科接受累及野调强放疗的局部晚期非小细胞肺癌60例,分析了与RP发生相关临床与剂量体积直方图(dose voulme histomgphy,DVH)参数,为放疗方案优化提供参考。
1 资料与方法
1.1 一般资料 经细胞学或病理组织学证实的非小细胞肺癌60例,男52例,女8例;年龄42~81岁,平均年龄(63±8)岁;Ⅲa 32例,Ⅲb期28例;均化放疗综合治疗,其中19例同期放化疗,均以铂类为主的方案。
1.2 治疗方法 患者均仰卧位,经体部热塑膜固定体位,CT模拟定位,层厚5 mm,三维适形调强治疗计划采用pinnacle计划系统。由副主任以上医师勾画靶区,并勾画双肺、脊髓、心脏、食管等正常组织。全组均采用累及野照射,在肺窗条件下勾画大体肿瘤体积(gross tumor volume, GTV)和纵隔窗条件下短径≥10 mm 的淋巴结GTVnd。临床靶体积(clinical target volume,CTV)为GTV外放8 mm,及肿大淋巴结累及区,计划靶区(planning target volume,PTV)在CTV基础上根据呼吸动度及摆位误差外放5~10 mm。6 MV-X线照射,处方剂量:PTV处方剂量50~70 Gy,PTV1剂量60~66 Gy,1.8~2.4 Gy/次,每周5次。危及器官的限量:两肺的V20≤30%,V30≤20%;脊髓0体积剂量≤45 Gy/6周;心脏V40≤50%。可采用序贯化疗或同期化疗,放疗前、疗中及放疗结束后1~3个月复查X线胸片或胸部CT,并给予跟踪随访。
1.3 观察指标 急性放射性肺损伤指放射治疗第1天开始至90 d内出现的与放射治疗相关的毒性反应,采用RTOG/EORTC分级方案进行评价(1995年)。0级:无变化;Ⅰ级:轻度干咳或劳累时呼吸困难;Ⅱ级:持续咳嗽,需麻醉性止咳药,稍活动即呼吸困难,但休息时无呼吸困难;Ⅲ级:重度咳嗽,对麻醉性止咳药无效,或休息时呼吸困难,临床或影像有急性放射性肺炎的证据,间断吸氧或可能需类固醇治疗;Ⅳ级:严重呼吸功能不全,持续吸氧或辅助通气治疗。
1.4 统计学分析 应用SPSS 17.0统计软件,计数资料采用χ2检验,计量资料用Mann-Whitney U检验行单因素分析,P<0.05者进行logistic多元回归分析。
2 结果
2.1RP发生率情况 随访至2015年3月,随访率为100%,发生2级及以上RP18例,其中2级13例,3级4例,4级1例。发生于放射治疗过程中2例,发生于放疗结束后1~3个月16例,中位发生时间2个月。
2.2RP单因素分析 分析显示吸烟患者RP发生率较非吸烟者发生率高(48.00%vs17.14%),差异有统计学意义(P=0.011)。见表1。
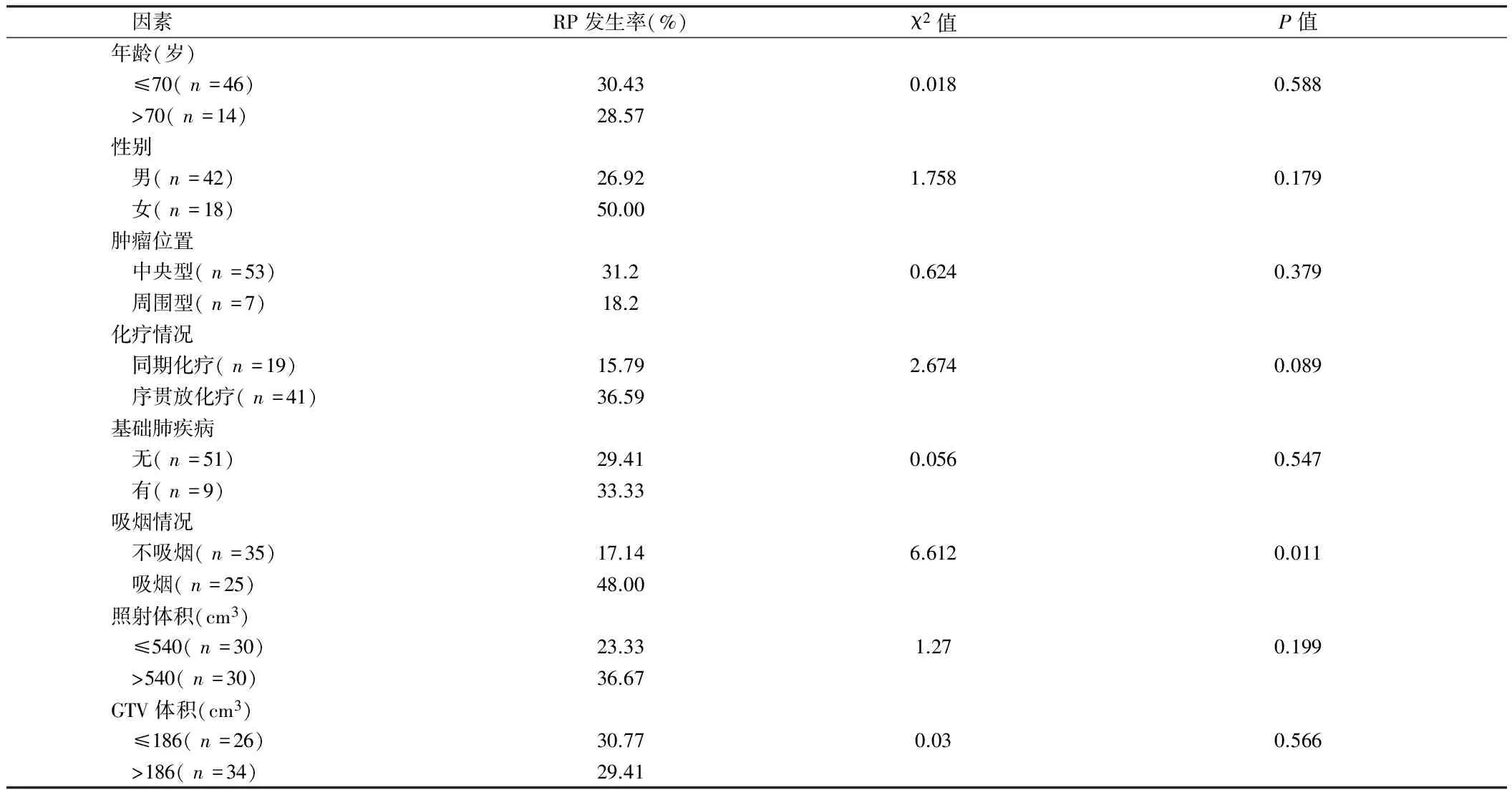
表1 RP临床计数参数的单因素分析
2.3DVH参数经单因素分析 显示GTV体积、照射体积、V5、V10、V13、V15、V20、V25、V30、全肺MLD、D35、D50、D75、D95均与放射性肺炎发生相关,差异有统计学意义(P<0.05)。见表2。
2.4 多因素分析 多因素分析显仅V5是RP发生的独立危险因素(P=0.045)。见表3。
2.5ROC曲线分析 为进一步分析V5与急性放射性肺炎发生的关系,以期找到合适的界值预测放射性肺炎的发生,对V5采用ROC曲线分析。结果显示,曲线下面积为0.884,P=0.000,预测度为中等。将曲线中每例患者V5值所对应的灵敏度及特异度相加,结果二者之和为1.32(敏感性0.944,特异性0.381),所对应V5值为63%。以V5=63%为界值,V5 ≥63%组≥2级RP发生率为54.84%(17/31),V5<63%组RP发生率为3.45%(1/29)。见图1。

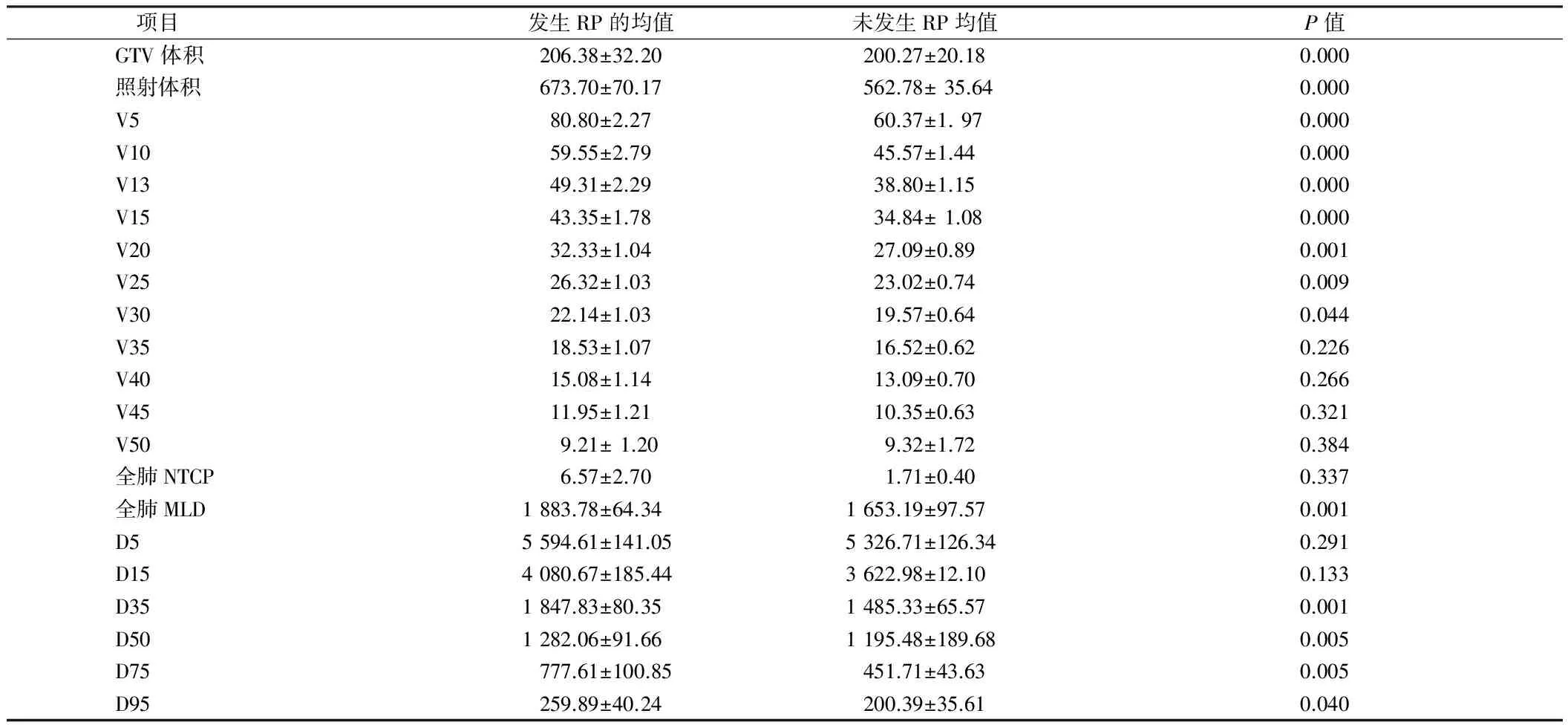
项目发生RP的均值未发生RP均值P值GTV体积206.38±32.20200.27±20.180.000照射体积673.70±70.17562.78±35.640.000V580.80±2.2760.37±1.970.000V1059.55±2.7945.57±1.440.000V1349.31±2.2938.80±1.150.000V1543.35±1.7834.84±1.080.000V2032.33±1.0427.09±0.890.001V2526.32±1.0323.02±0.740.009V3022.14±1.0319.57±0.640.044V3518.53±1.0716.52±0.620.226V4015.08±1.1413.09±0.700.266V4511.95±1.2110.35±0.630.321V509.21±1.209.32±1.720.384全肺NTCP6.57±2.701.71±0.400.337全肺MLD1883.78±64.341653.19±97.570.001D55594.61±141.055326.71±126.340.291D154080.67±185.443622.98±12.100.133D351847.83±80.351485.33±65.570.001D501282.06±91.661195.48±189.680.005D75777.61±100.85451.71±43.630.005D95259.89±40.24200.39±35.610.040
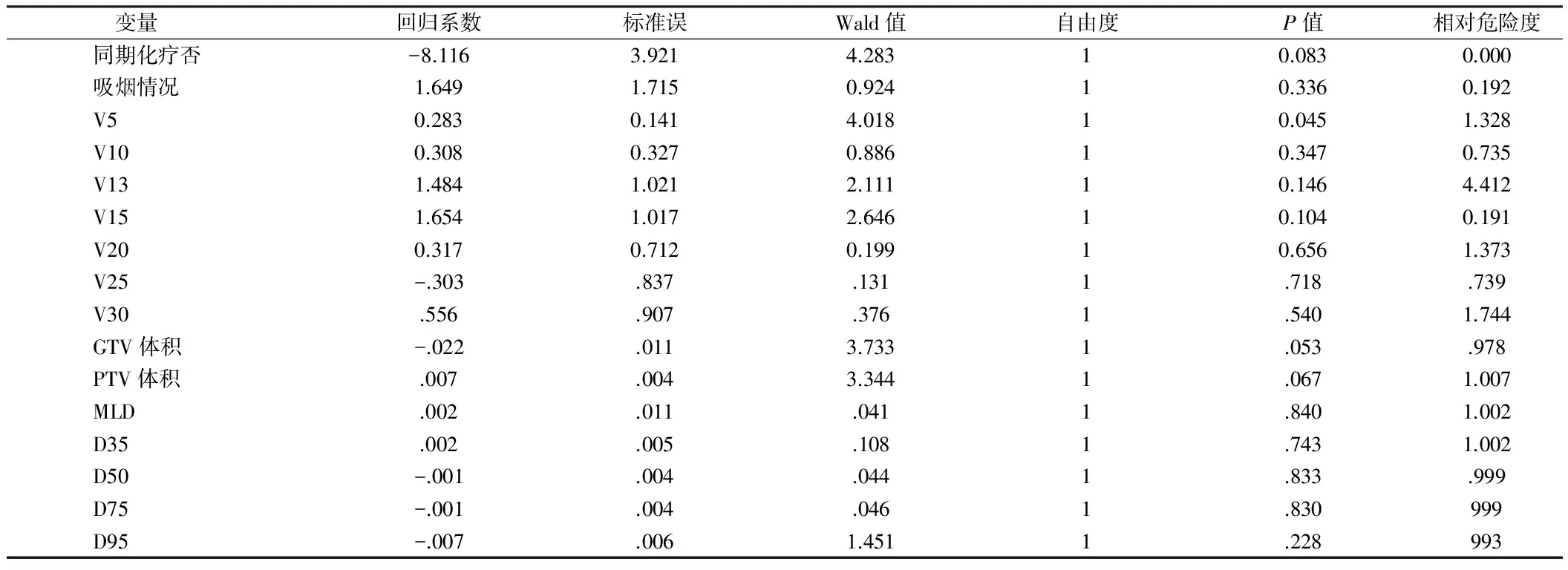
表3 Logistic多因素分析
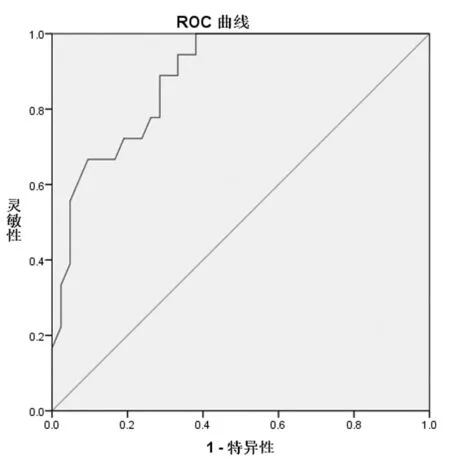
图1 V5的ROC曲线分析
3 讨论
肺癌是我国常见的恶性肿瘤,且就诊时多属于中晚期失去手术机会,放疗在非小细胞肺癌中占有重要地位,肿瘤局部放疗剂量不足是导致放疗失败的重要原因。随着放射物理学发展,调强放疗技术越来越多地应用于胸部肿瘤,调强放疗技术较三维适形放射治疗更能提高靶区适形性,提高肿瘤局部剂量,缩短治疗时间提高治疗效果,但是在设计治疗计划时,通常会采取更多的照射野,由于超过5个野的调强放疗将增加受照射的低剂量肺体积,考虑低剂量超敏所导致的肺部损伤,使调强放疗在肺癌中的应用进步缓慢[2]。Schallenkamp等[3]通过计划比较发现调强放疗技术较常规适形放疗能降低双肺的NTCP、V5、V13、V20和V30。Livingston等[4]前瞻性研究30例非小细胞肺癌患者均接受5野调强放疗计划并执行,随后对所有的患者再按照同样的标准行3DCRT计划,观察近期及远期副反应并记录DVH参数,结果显示4DIMRT技术较传统3DCRT技术能提高肿瘤剂量并且降低周围危及器官的剂量,故而在肺癌更适宜。Sue等[5]回顾性分析了151例局部晚期非小细胞肺癌同步放化疗的患者,调强放疗组1年RP发生率为8%,远低于3D-CRT组32%。调强放疗在肺癌应用的优势逐渐显露。本文RP发生率为30%,与文献报道大约有13%~37%的发生率[5]基本一致。
目前预测RP的危险因素尚不完善,但正常肺组织受照剂量是公认发生RP的危险因素,全肺照射时发生放射性肺损伤阈值很低,约6~8Gy,但部分肺组织受到照时,放射性肺损伤的阈值为20~30Gy。美国放射肿瘤学协作组发现,V20不仅与RP发生率及严重程度相关[6]。Duke大学的Marks等[7]前瞻性研究,发现V30的大小明显预示了RP发生的概率。Zhao等[8]观察食管癌术后调强放疗的患者,多因素分析发现放疗期间合并肺感染,MLD≥12Gy,V30≥13%与急性RP显著相关。本文并未得出V20或V30有意义的结果,可能与我院医师在制定治疗计划时都依据V20、V30值评价治疗计划,所分析病例计划均经V20、V30限制后的计划,故不能否认V20、V30在预测RP方面的价值。有学者研究报道了GTV体积与RP的发生明显相关,本文多因素分析显示GTV体积及PTV体积大小与RP发生接近统计学差异,P值分别为0.053及0.067,在临床工作中需进一步扩大样本量进行分层研究及分析[9,10]。在临床工作中,RP难于预测,存在多种多样性及不可预测性,难度很大。Jenkins等[11]提出新的RP的预测模型,值得临床及科研工作进一步借鉴及和验证。RP的预测需要多因素多模型的综合分析判断,能更好的为患者制定合理、个性化的诊疗计划,减轻损伤,提高患者的生存获益。
近年来关于低剂量区对RP的预测价值越来越受到关注,其中V5可能是RP最具有预测价值的指标。相关研究多因素分析发现只有V5与3级及以上RP的发生有关[12-14]。说明低剂量照射面积增大则RP发生率将增高,可能与“低剂量超敏有关”。Khalil等[15]的研究中,所有肺癌患者采用4~8野调强计划,Ⅰ期采用12例患者仅限制V20≤40%,Ⅱ期25例患者增加MLD≤20Gy限制条件,Ⅲ期50例患者继续增加V5≤ 60%这一限制条件,随访17个月,在Ⅰ~Ⅱ期阶段RP发生率高达41%,甚至6例(16%)发生致命性RP,加上V5这一限制条件虽然RP发生率未见下降,但是致命性RP是下降的。Pinnix等[16]回顾性分析110例胸部调强放疗的NHL及HL患者,最终发现V5 >55%是RP发生最密切的DVH参数。本研究结果显示双肺V5为RP发生的独立危险因素。为进一步分析V5与急性RP发生的关系,以期找到合适的界值预测RP的发生,对V5采用ROC曲线分析。结果显示,曲线下面积为0.884,P=0.000,预测度为中等。将曲线中每例患者V5值所对应的灵敏度及特异度相加,结果二者之和为1.32(敏感性0.944,特异0.381 性 ),所对应V5值为63%。以V5=63%为界值,V5 ≥63%组≥2级RP发生率为54.84%,V5<63%组RP发生率为3.45%,建议在制定胸部调强放疗计划时将V5控制在63%以下。
关于RP发生相关的临床因素研究较多。相关研究表明,在肺癌调强放疗中≥3级RP发生率为16%,其中年龄、是否化疗,平均肺受量以及PTV体积是预测RP的敏感因素[17]。本研究同样发现采用同期化疗(包括TP、GP、EP、DP)者RP发生率较对照组高,有统计学差异。本文由于同期应用化疗的病例数较少,未进行分层分析。至于放疗同期哪种化疗方案更有效,毒性更低,需进一步前瞻性对比研究,以便指导同期放化疗的方案筛选。对患者的治疗计划评估应综合考虑,对于DVH参数中肿瘤体积及照射体积大,V5范围明显较高者,同期放化疗需慎重。
本研究结果显示,V5与RP发生密切相关,对于临床威胁较大,调强放疗在局部晚期非小细胞肺癌RP发生率未见升高,且调强放疗较3D-CRT具有剂量学优势,因此,建议在制定调强治疗计划时应尽量避免大体积正常肺组织受到低剂量照射,以降低RP发生。
1RodriguesG,LockM,D'SouzaD,etal.Predictionofradiationpneumonitisbydose-volumehistogramparametersinlungcancer--asystematicreview.RadiotherOncol,2004,71:127-138.
2MurshedH,LiuHH,LiaoZ,etal.Doseandvolumereductionfornormallungusingintensity-modulatedradiotherapyforadvanced-stagenon-small-celllungcancer.IntJRadiatOncolBiolPhys,2004,58:1258-1267.
3SchallenkampJM,MillerRC,BrinkmannDH,etal.Incidenceofradiationpneumonitisafterthoracicirradiation:Dose-volumecorrelates.IntJRadiatOncolBiolPhys,2007,67:410-416.
4LivingstonGC,LastAJ,ShakespeareTP,etal.Toxicityanddosimetricanalysisofnon-smallcelllungcancerpatientsundergoingradiotherapywith4DCTandimage-guidedintensitymodulatedradiotherapy:aregionalcentre'sexperience.JMedRadiatSci,2016,63:170-178.
5SueS,ZhongXL,LiuHL,etal.Initialevaluationoftreatment-relatedpneumonitisinadvanced-stagenon-small-celllungcancerpatientstreatedwithconcurrentchemotherapyandintensity-modulatedradiotherapy.IntJRadiationOncologyBiolPhys,2007,68:94-102.
6GrahamMV,PurdyJA,EmamiB,etal.Clinicaldose-volumehistogramanalysisforpneumonitisafter3Dtreatmentfornon-smallcelllungcancer(NSCLC).IntJRadiatOncolBiolPhys,1999,45:323-329.
7MarksLB,SpencerDP,SherouseGW,etal.Theroleofthreedimensionalfunctionallungimaginginradiationtreatmentplanning:thefunctionaldose-volumehistogram.IntJRadiatOncolBiolPhys,1995,33:65-75.
8ZhaoY,ChenL,ZhangS,etal.Predictivefactorsforacuteradiationpneumonitisinpostoperativeintensitymodulatedradiationtherapyandvolumetricmodulatedarctherapyofesophagealcancer.ThoracCancer,2015,6:49-57.
9VinogradskiyY,SusanL,ZhongXL.InvestigationoftheRelationshipBetweenGrossTumorVolumeLocationandPneumonitisRatesUsingaLargeClinicalDatabaseofNon-Small-CellLungCancerPatients.InternationalJournalofRadiationOncologyBiologyPhysics,2012,82:1650-1658.
10MatsuoY,ShibuyaK,NakamuraM,etal.Dose-volumemetricsassociatedwithradiationpneumonitisafterstereotacticbodyradiationtherapyforlungcancer.IntJRadiatOncolBiolPhys,2012,83:e545-e549.
11JenkinsP,WattsJ.Animprovedmodelforpredictingradiationpneumonitisincorporatingclinicalanddosimetricvariables.IntJRadiatOncolBiolPhys,2011,80:1023-1029.
12 王澜,李晓宁,吕冬婕,等.肺低剂量区体积预测急性放射性肺炎价值探讨.中华放射肿瘤学杂志,2010,19:296-300.
13 王静,乔学英,曹彦坤,等.非小细胞肺癌三维适形放疗放射性肺炎发生的多因素分析.中国肿瘤临床,2009,19:1086-1089.
14 钟琼,邓江华,曾爱群,等.非小细胞肺癌三维适形调强放疗后放射性肺炎发生的相关因素分析.实用癌症杂志,2014,5:550-554.
15KhalilAA,HoffmannL,MoellerDS.Newdoseconstraintreducesradiation-inducedfatalpneumonitisinlocallyadvancednon-smallcelllungcancerpatientstreatedwithintensity-modulatedradiotherapy.ActaOncol,2015,54:1343-1349.
16PinnixCC,SmithGL,MilgromS.PredictorsofradiationpneumonitisinpatientsreceivingintensitymodulatedradiationtherapyforHodgkinandnon-Hodgkinlymphoma.IntJRadiatOncolBiolPhys,2015,92:175-182.
17JunDang,GuangLi,ZangS,etal.Comparisonofriskandpredictorsforearlyradiationpneumonitisinpatientswithlocallyadvancednon-smallcelllungcancertreatedwithradiotherapywithorwithoutsurgery.LungCancer,2014,86:329-333.
The related factors with radiation pneumonia after intensity modulated radiation therapy for locally advanced non-small cell lung cancer
WANGJing*,JIAJinghao*,SONGYuzhi,etal.
*DepartmentofRadiochemotherapy,People’sHospitalofTanshanCity,Hebei,Tangshan063000,China
Objective To analyze the related factors including dose-volume histogram (DVH) with radiation pneumonia (RP) after intensity modulated radiation therapy (IMRT) for locally advanced non-small cell lung cancer (NSCLC).Methods The clinical data about 60 patients with NSCLC who were treated by IMRT in our hospital from October 2012 to December 2014 were retrospectively analyzed.The PTV prescription dose was over 50~66Gy,1.8~2.4Gy·time-1·d-1,five times a week. All the patients were treated by radiotherapy in whom 19 patients received concurrent chemoradiotherapy.The clinical factors,DVH parameters and grade 2 or higher pneumonitis within 3 months after radiotherapy were observed.Results During follow-up, the incidence rate of grade 2 or higher RP was 30.0% (18/60). The single factor analysis for RP showed that smoking, GTV volume,PTV irradiated volume,V5,V10,V13,V15,V20,V25,V30,mean lung dose (MLD), D35, D50, D75, D95 were closely correlated to the occurrence of RP (P<0.05).ThemultifactoranalysisshowedthatV5onlywastheindependentriskfactorofRP(P<0.05).ROCanalysisshowedthattheareaunderROCcurveofV5was0.884 (P<0.01),TakingV5=63%ascriticalvalue,theincidencerateof≥grade2RPinV5≥63%groupwas54.84% (17/31),however,whichinV5<63%groupwas3.45% (1/29).Conclusion DVH parameters are closely correlated to the occurrence of RP,in which V5 is an independent factor of predicting RP,therefor, V5 value should be limited under 63% in order to decrease the volume of low dose irradiation range during IMRT to aviod the occurrence of RP.
non-small cell lung cancer; radiation pneumonitis; intensity modulated radiotherapy
10.3969/j.issn.1002-7386.2017.04.008
063000 河北省唐山市人民医院放化科(王静、贾敬好、杨海芳、王晓红);河北医科大学第四医院放疗五病区(宋玉芝、乔学英)
R
A
1002-7386(2017)04-0511-05
2016-10-15)

