小探头超声内镜检查对早期胃癌术前精确分期应用价值探讨*
何均辉,雷平光,文政伟
(广东省深圳市松岗人民医院 消化科,广东 深圳 518000)
胃癌是发病率最高的恶性肿瘤之一,有数据显示[1],其发病率占我国恶性肿瘤第二位,进展期胃癌的5年生存率不足50%,而胃癌死亡人数占恶性肿瘤死亡率的15%~25%[2]。已经证实,胃壁浸润深度﹑淋巴结转移范围是影响胃癌预后的主要原因。早期胃癌治疗以手术为主,但是在术前进行准确分期有利于指导临床选择最佳治疗方案,以提高治疗效果。可见,早期胃癌术前准确分期,对病情进行判断,对改善预后具有积极意义。小探头超声内镜可清晰判断胃癌局部浸润深度及范围。因此,本研究将小探头超声内镜检查应用于早期胃癌术前精确分期,现报道如下。
1 资料与方法
1.1 一般资料
选取本2016年5月‐2017年10月在本院行电子内镜显示存在可疑病灶,并经病理检查确诊为胃癌[3]者95例为研究对象。男53例,女42例;年龄39~75岁,平均(60.8±6.2)岁;所有患者均于小探头超声内镜检查后1~2周行内镜下黏膜切除术或黏膜下剥离术。
1.2 方法
检查设备包括CV 260SL型电子胃肠主机及光源,GIF-2TQ260M型电子胃镜及P2615型内镜用超声探头。所有患者均在检查前空腹10 h,行常规口咽部表面麻醉,先采用常规胃镜检查判断胃内大致情况,随后将超声内镜置入,以退镜法观察,采用脱气水充盈加水囊法扫描。十二指肠内注水200~250 ml,观察胰头及胰周淋巴结与幽门周围淋巴结。胃内注水500~550 ml,对全胃进行不间断探查,观察肿瘤与邻近结构﹑淋巴结情况。
1.3 小探头超声内镜分期标准
正常胃壁从内至外分为5层,早期胃癌中,超声内镜下显示病变侵及第1层﹑第2层,第3层高回声线连续完整,为T1a期;病变侵及第3层,第4层低回声连续未变窄,为T1b期;病变侵及第4层,第5层回声连续完整,为T2期。
1.4 病理学分期
小探头超声内镜检查后1~2周行内镜下黏膜切除术或黏膜下剥离术。将内镜切除黏膜标本以10%甲醛固定,从病变距标本边缘最短距离方向,间距2 mm连续切取,将组织进行石蜡包埋﹑切皮﹑染色。根据病理学检查分期作为金标准。
1.5 统计学方法
通过SPSS 20.0软件将本研究所有数据实施统计学处理。计数资料采用百分比(%)表示,χ2检验 ;多因素采用Logistic回归分析。P <0.05表示差异有统计学意义。
2 结果
2.1 临床分期对比
超声内镜分期准确率分别为T1a 92.50%,T1b 84.21%,T2 88.24%;超声内镜术前分期与术后病理分期呈高度一致性,Kappa值为0.789(P <0.05),见表1。

表1 超声内镜分期与术后病理分期对比 例
2.2 淋巴结转移
超声内镜对有(N+)淋巴结转移的判断准确率为86.44%,无(NO)淋巴结转移的判断准确率为86.11%,超声内镜术前判断淋巴结转移与术后病理判断结果呈一致性,Kappa值为0.765(P <0.05),见表 2。

表2 超声内镜与术后病理淋巴结诊断结果对比 例
2.3 影响小探头超声内镜分期准确性的临床病理因素
单因素分析显示,小探头超声内镜分期对不同病变位置分期准确率差异无统计学意义(P>0.05),对不同病变直径﹑是否存在溃疡及不同组织分化类型的准确率差异有统计学意义(P <0.05),见表3。经Logistic多因素回归分析显示,病变直径﹑组织分化类型及是否存在溃疡是影响小探头超声内镜分期准确性的主要因素,见表4。
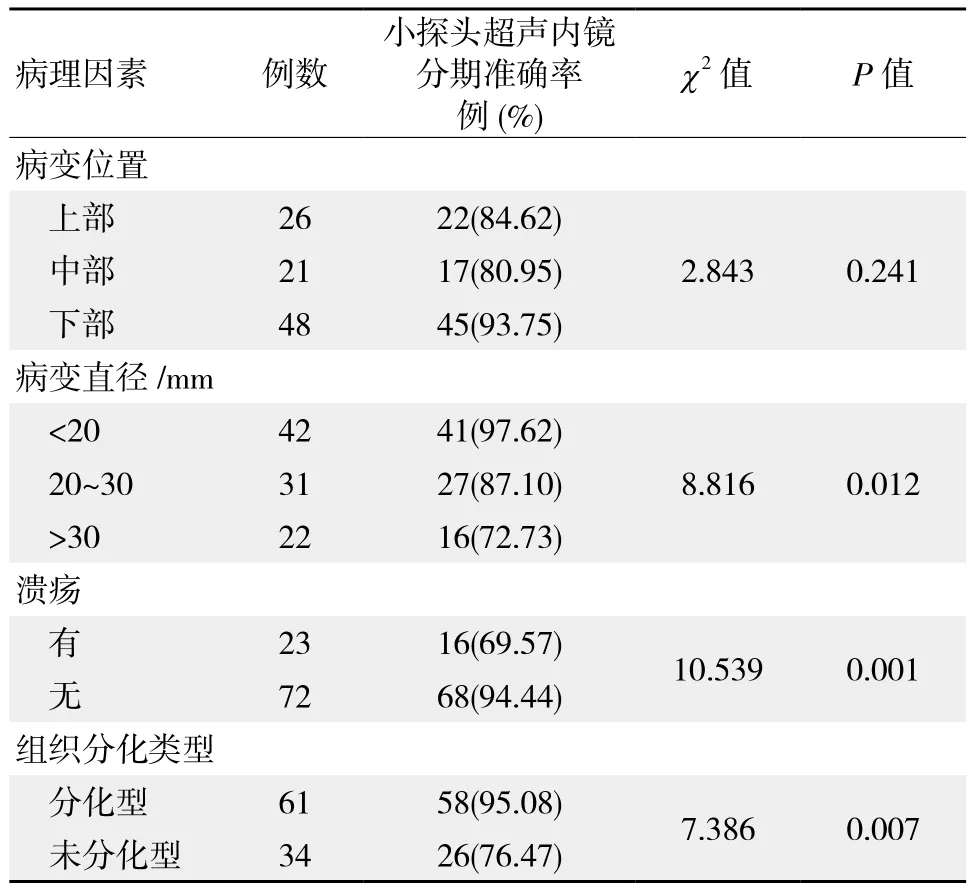
表3 影响小探头超声内镜分期准确率的单因素分析
3 讨论
早期胃癌是指局限于黏膜层或黏膜下层的胃部恶性肿瘤,手术治疗是早期胃癌首选治疗方案。现有手术方案较多,包括内镜下黏膜切除﹑内镜下黏膜剥离术等。但是内镜手术仅适用于肿瘤直径≤3 cm,无淋巴结转移患者,对于IIIb~IV期进展期胃癌单用手术难以取得满意效果,需要配合化疗控制病灶发展,才能延长患者生存时间[4-5]。因此,正确的术前分期对病情及预后判断﹑治疗方案选择等均有一定的指导意义。
以往主要通过胃镜判断对肿瘤定性,虽然诊断价值大,但是无法对浸润深度﹑淋巴结转移等进行判断,无法为临床制定治疗方案提供参考依据。超声内镜是目前术前判断胃癌浸润深度最准确的方法之一,在对周围淋巴结转移﹑邻近脏器浸润等判断方面具有显著优势[6-7]。本研究95例早期胃癌患者经小探头超声内镜检查,分期结果与术后病理结果对照,其分期准确率为88.42%,其中,T1a期的准确率达92.50%,T1b期为84.21%,T2期为88.24%,较国内相关报道准确率高,可能与内镜仪器不断改进﹑内镜医师经验丰富等因素相 关。
有研究报道[8],普通内镜与X线无法判断是否存在淋巴结转移,而CT对直径>1 cm肿大淋巴结的准确率不足50%。小探头超声内镜检查能探查直径0.3 cm以上淋巴结,可获取多个影像学指标,其判断准确率达75%~93%[9-10]。本研究对淋巴结转移的判断准确率为86.32%,与文献报道结果相近
本研究对影响小探头超声内镜检查分期准确性的因素进行分析,结果显示,不同病变部位的分期准确率差异无统计学意义,但是不同组织分化类型﹑不同病变直径及是否存在溃疡的分期准确率差异有统计学意义(P <0.05)。组织分化类型是影响分期准确率的因素之一,从病理学角度而言,未分化型早期胃癌产生黏膜下浸润﹑淋巴结转移及侵及脉管可能性更大,病理切片下可观察黏膜下散落单个癌细胞,但是这些细微病变无法在小探头超声内镜检查中发现,从而影响分期准确性[10-11]。已经证实[12],小探头超声内镜在伴有溃疡﹑病灶直径>30 mm的早期胃癌中分期准确率有所下降,伴有溃疡时,常出现黏膜下层炎性细胞浸润﹑纤维化等,小探头超声内镜易产生分期过度情况,而病灶直径>30 mm也容易产生分期过度[13]。
综合上述,小探头超声内镜在早期胃癌术前分期中准确率高,可判断肿瘤是否存在淋巴结转移。病灶直径>30 mm﹑未分化型及存在溃疡是影响分期准确率的主要因素。
[1]曹长琦, 李士杰, 闫炎, 等. 小探头内镜超声检查在早期胃癌T分期中的应用[J].中华消化外科杂志, 2015, 14(3): 212-215.
[2]Yamada T, Sugiyama H, Ochi D, et al. Risk factors for submucosal and lymphovascular invasion in gastric cancer looking indicative for endoscopic submucosal dissection[J]. Gastric Cancer, 2014, 17(4):692-696.
[3]中华医学会消化内镜学分会, 中国抗癌协会肿瘤内镜专业委员会. 中国早期胃癌筛查及内镜诊治共识意见(2014年, 长沙) [J]. 中华消化杂志, 2014, 34(7): 433-448.
[4]Yeo DM, Chung DJ, Cheung DY, et al. Temporal evolution of multidetector CT findings after endoscopic submucosal dissection in patients with early gastric cancer: Correlation with endoscopy[J].European Journal of Radiology, 2014, 83(6): 880-885.
[5]杨莹莹, 沈小春, 樊玲, 等. 超声内镜联合经内镜微探头在食管癌T﹑N分期中的价值[J]. 检验医学与临床, 2016, 13(11):1515-1517.
[6]Li C, Tian ZN, Cai JP, et al. Panax ginseng polysaccharide induces apoptosis by targeting Twist/AKR1C2/NF-1 pathway in human gastric cancer[J]. Carbohydrate Polymers, 2014, 102(1): 103-109.
[7]王警, 吴齐, 孙利, 等. 术前小探头超声内镜检查在早期胃癌治疗方式选择中的作用[J]. 中国内镜杂志, 2016, 22(2): 15-21.
[8]姚俊, 许亚平, 周春锁, 等. 小探头超声内镜对上消化道隆起病变的诊断价值[J]. 医学影像学杂志, 2016, 26(3): 555-557.
[9]闫炎, 吴齐, 步召德, 等. 术前超声内镜对早期胃癌浸润深度的诊断价值及其影响因素分析[J]. 中国肿瘤, 2014, 23(12):1039-1043.
[10]Watanabe T, Aoyagi K, Tomioka Y, et al. Endoscopic ultrasonography of duodenal aberrant pancreas: comparison with histology after endoscopic resection[J]. Journal of Medical Ultrasonics, 2015, 42(2): 277-280.
[11]谢军. 超声胃镜在胃癌术前检查中的应用价值[J]. 中国医药导报, 2014, 11(1): 90-93.
[12]郑雄, 孙颖, 胡梅洁, 等. 超声内镜对胃癌术前TN分期的诊断价值[J]. 蚌埠医学院学报, 2014, 39(11): 1531-1533.
[13]李丙生, 许岸高, 甘爱华, 等. 超声内镜联合 CT 检查对结直肠癌术前TNM分期诊断价值探讨[J]. 现代消化及介入诊疗,2014, 19(6): 364-367.

