绝经前乳腺癌术后辅助治疗对月经的影响
关竞红,马淼,孙强,陈蓉
(中国医学科学院 北京协和医学院 北京协和医院 1.乳腺外科;2.妇产科,北京 100730)
绝经前乳腺癌术后辅助治疗对月经的影响
关竞红1,马淼2#,孙强1,陈蓉2*
(中国医学科学院 北京协和医学院 北京协和医院 1.乳腺外科;2.妇产科,北京 100730)
目的 探讨乳腺癌术后辅助治疗对月经的影响。 方法 回顾性分析2014年9月至2015年2月在我院乳腺外科门诊随诊的216例绝经前乳腺癌患者资料。探讨不同的术后辅助治疗(仅接受化疗、仅接受他莫昔芬治疗、化疗联合他莫昔芬治疗)对月经状态的影响,并对接受术后辅助化疗患者出现化疗诱导闭经的相关因素进行探讨。 结果 术后接受辅助化疗的患者中超过半数(58.3%)出现闭经;仅接受他莫昔芬治疗的患者极少(3.6%)出现闭经,但近半数(43.9%)出现月经不规律;化疗诱导闭经的发生与年龄、化疗方案及是否同时接受他莫昔芬内分泌治疗有关(P<0.05),年龄>40岁、蒽环为主的化疗方案及接受他莫昔芬治疗均增加化疗诱导闭经的发生率(P<0.05);月经能否恢复与年龄有关(P<0.05),年龄>40岁增加化疗诱导长期性闭经的发生率(P<0.05),而与化疗方案、是否接受他莫昔芬治疗无关(P>0.05);短暂性闭经患者月经恢复时间平均为(8.0±2.5)个月,超过12.9月者几乎不再恢复月经。 结论 术后辅助化疗可能导致闭经,年龄越大、蒽环为主化疗及同时接受他莫昔芬治疗者越容易发生;仅接受他莫昔芬内分泌治疗患者极少出现闭经。
乳腺癌; 辅助治疗; 绝经前; 月经状态
(JReprodMed2017,26(2):106-111)
乳腺癌是女性最常见的恶性肿瘤之一,中国女性的乳腺癌发病年龄与欧美国家不同,呈现出明显的“双峰”态势:45~59岁为第一个高峰,70~74岁为第二个高峰。我国调查数据显示,以10年为间隔单位进行分组,40~49岁年龄组的妇女发病率最高[1]。乳腺癌的治疗是以手术为基础,结合化疗、放疗、内分泌治疗以及靶向治疗的综合治疗[2]。乳腺癌术后辅助治疗提高了乳腺癌患者的生存率,但对于绝经前乳腺癌患者,术后辅助治疗可能使这部分患者出现月经状态的改变。一方面,术后辅助化疗药物对卵巢的毒性作用,导致部分绝经前乳腺癌患者出现闭经,同时伴随而来的生育问题、生活质量的下降引起了医生和患者的关注和重视[3];另一方面,选择性雌激素受体调节剂他莫昔芬也可能使绝经前乳腺癌患者出现月经改变[4]。本研究调查绝经前乳腺癌患者接受术后辅助治疗对月经状态的影响,并对化疗诱导闭经发生的相关影响因素进行探讨。
资料与方法
一、临床资料
回顾性分析2014年9月至2015年2月在我院乳腺科门诊随诊的乳腺癌患者。
纳入标准:(1)年龄<50岁;(2)术后病理均经我院病理科证实;(3)手术时间距调查开始≥半年;(4)接受手术时均有规律月经;(5)有完整的子宫和卵巢。
全部患者均完成面对面的问卷调查,并由乳腺专科人员分析基础病例资料。
二、治疗方法回顾
根据乳腺癌分期和病理,所有患者于2010年10月18日至2014年8月25日接受了手术治疗,术后接受了不同的辅助治疗,包括术后仅辅助化疗、术后仅他莫昔芬治疗、术后辅助化疗联合他莫昔芬治疗。每个患者的术后辅助治疗方案均遵循中国抗癌协会乳腺癌诊治指南与规范[5]。
三、月经状态评估
月经状态评估通过问卷形式获得,包括具体改变过程、月经改变时的治疗疗程、月经改变后是否恢复以及月经恢复的时间。
月经状态尝试分成以下几种类型[6]:(1)月经规律:1年之内两次月经周期的周期长度变化<7 d;(2)月经不规律:1年之内两次月经周期长度变化≥7 d;(3)闭经:分为短暂性闭经(停经≥6个月,随访期间月经恢复)和长期性闭经(停经≥6个月,且至随访结束未恢复月经)。
化疗诱导闭经这一概念在国内外文献均有提及,但缺乏统一的标准,定义为化疗期间停经时间≥3~6个月[7-8],甚至≥12月或更久[3]。结合目前妇科内分泌领域关于闭经的定义[9]。本文定义化疗诱导闭经以≥6个月为界。
四、分组及数据分析
符合纳入标准的患者,根据术后不同的辅助治疗方案分为3组:仅辅助化疗、仅他莫昔芬治疗、辅助化疗联合他莫昔芬治疗;术后接受辅助化疗的患者,根据不同的化疗方案,进一步分为3个亚组:蒽环类为主的化疗方案、蒽环类+紫杉醇类药物的化疗方案、不含蒽环类药物的化疗方案。分析各组患者的月经状态。
五、统计方法
采用SPSS20.0软件进行统计学处理。计数资料采用频数(百分比)表示,计量资料采用均数±标准差表示。临床特征分析:年龄比较采用ANOVA分析,其余临床特征(例如:肿瘤大小、淋巴结状态、临床分期和激素受体等)比较采用卡方分析;不同辅助治疗方案组的月经改变比较采用卡方分析。影响化疗诱导闭经及化疗诱导长期性闭经发生的单因素及多因素分析均采用Logistic回归分析。单一样本采用单样本K-S检验进行正态分布检验。
结 果
一、患者临床特征
符合纳入标准共216例,年龄25~49岁,中位年龄41.5岁。随访时间6个月~14年,中位随访时间1.7年。41例仅接受了术后辅助化疗,57例仅接受了术后他莫昔芬治疗,115人接受了术后辅助化疗联合他莫昔芬治疗,3例仅接受了术后放疗。因接受单纯放疗的病例数少,且目前普遍认为乳腺癌术后放疗与月经改变无关[2-3],故本文的后续分析中未纳入放疗病例。
患者临床特征总结见表1。三组患者临床特征除了孕、产次无统计学差异外,年龄、肿瘤大小、淋巴结状态、临床分期和激素受体均存在统计学差异(P<0.05)。

表1 患者临床特征[n(%)]
二、术后辅助治疗对月经的影响
术后仅接受辅助化疗组(化疗组)大部分患者出现了闭经(41.5%)或月经不规律(46.3%);术后仅接受他莫昔芬治疗组(他莫昔芬组)极少数患者出现闭经(3.6%),但近半数患者(43.9%)出现月经不规律;术后接受辅助化疗联合他莫昔芬治疗(联合治疗组)超过半数的患者(64.3%)出现闭经,且长期性闭经所占的比例较高(表2)。
在接受术后辅助化疗的156例(单纯化疗41例、化疗+他莫昔芬联合治疗115例)患者中,54例(34.6%)接受了以蒽环类为主方案化疗,81例(51.9%)接受了蒽环类联合紫杉醇类方案化疗,21例(13.5%)接受了不含蒽环类方案化疗。共91例(58.3%)出现了化疗诱导闭经,其中长期性闭经55例(35.2%)、短暂性闭经36例(23.1%)(表2)。
短暂性闭经的37例患者,仅1例发生在他莫昔芬治疗组,其他36例接受了化疗者(或仅化疗,或化疗联合他莫昔芬治疗)是在(2.1±1.4)个化疗疗程时出现停经,经过(8.0±2.5)个月恢复月经。月经恢复时间经单样本K-S检验符合正态分布,95%参考值范围为(3.1,12.9)个月。短暂性闭经患者,停经时间超过12.9个月几乎不再恢复月经。
三、术后辅助化疗诱导闭经相关因素分析
单因素分析结果显示,年龄、化疗方案、雌/孕激素受体状态、是否接受他莫昔芬等均与化疗诱导闭经的发生相关(P<0.05)(表3)。
多因素logistic回归分析证实,年龄>40岁、接受他莫昔芬均增加化疗诱导闭经的发生(P<0.05);与以蒽环类为主化疗相比,不含蒽环类化疗方案减少了化疗诱导闭经的发生(P<0.05),蒽环类+紫杉醇类化疗方案不增加化疗诱导闭经的发生率(P>0.05)(表3)。
四、化疗诱导长期性闭经相关因素分析
在接受术后辅助化疗的156位患者中共55(35.2%)人出现了长期性闭经。在化疗诱导的长期性闭经中,单因素分析显示年龄与化疗诱导长期性闭经的发生相关(P<0.05),化疗方案、是否接受他莫昔芬与化疗诱导长期性闭经的发生无关(P>0.05)。多因素logistic回归分析证实,排除其它因素的影响,年龄>40岁增加化疗诱导长期性闭经的发生(P<0.05)(表4)。

表2 术后辅助治疗对月经改变的影响[n(%)]
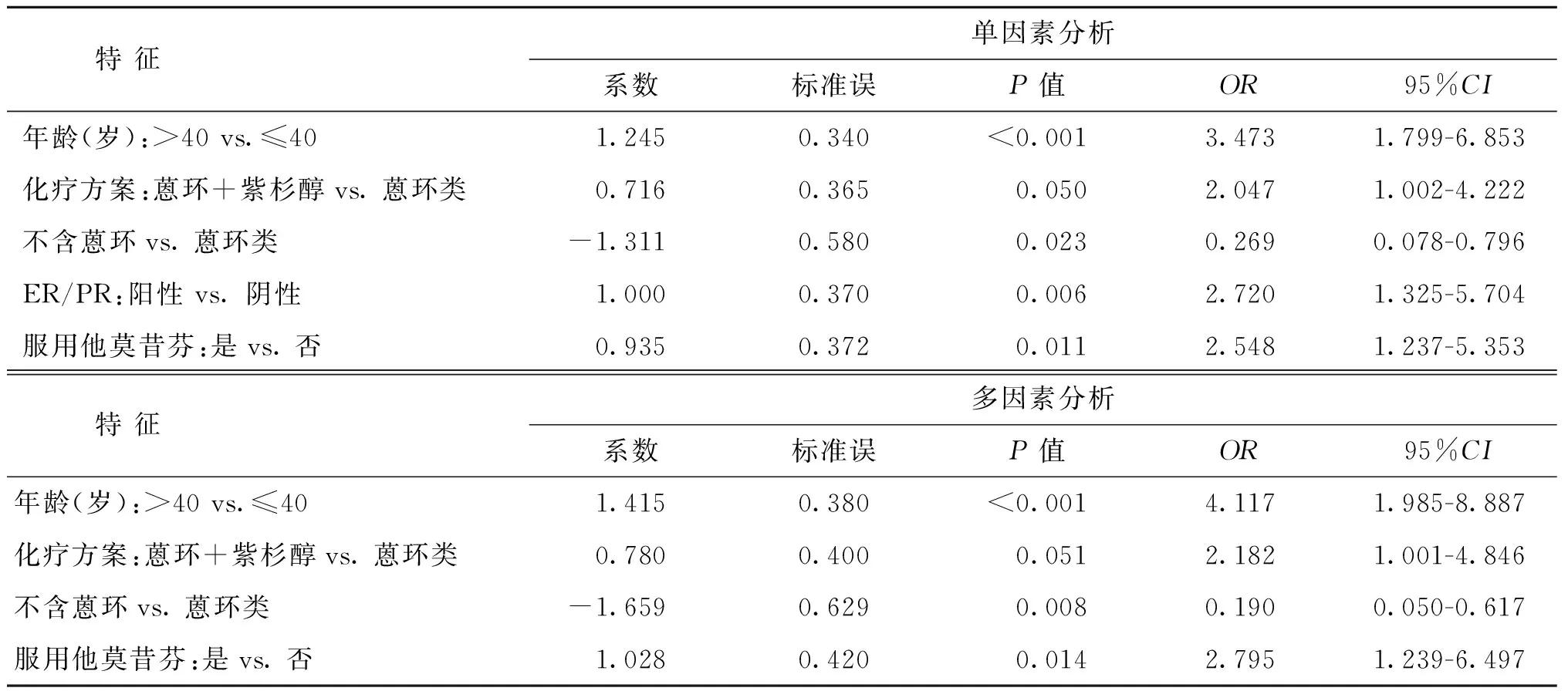
表3 化疗诱导闭经发生的单因素和多因素分析
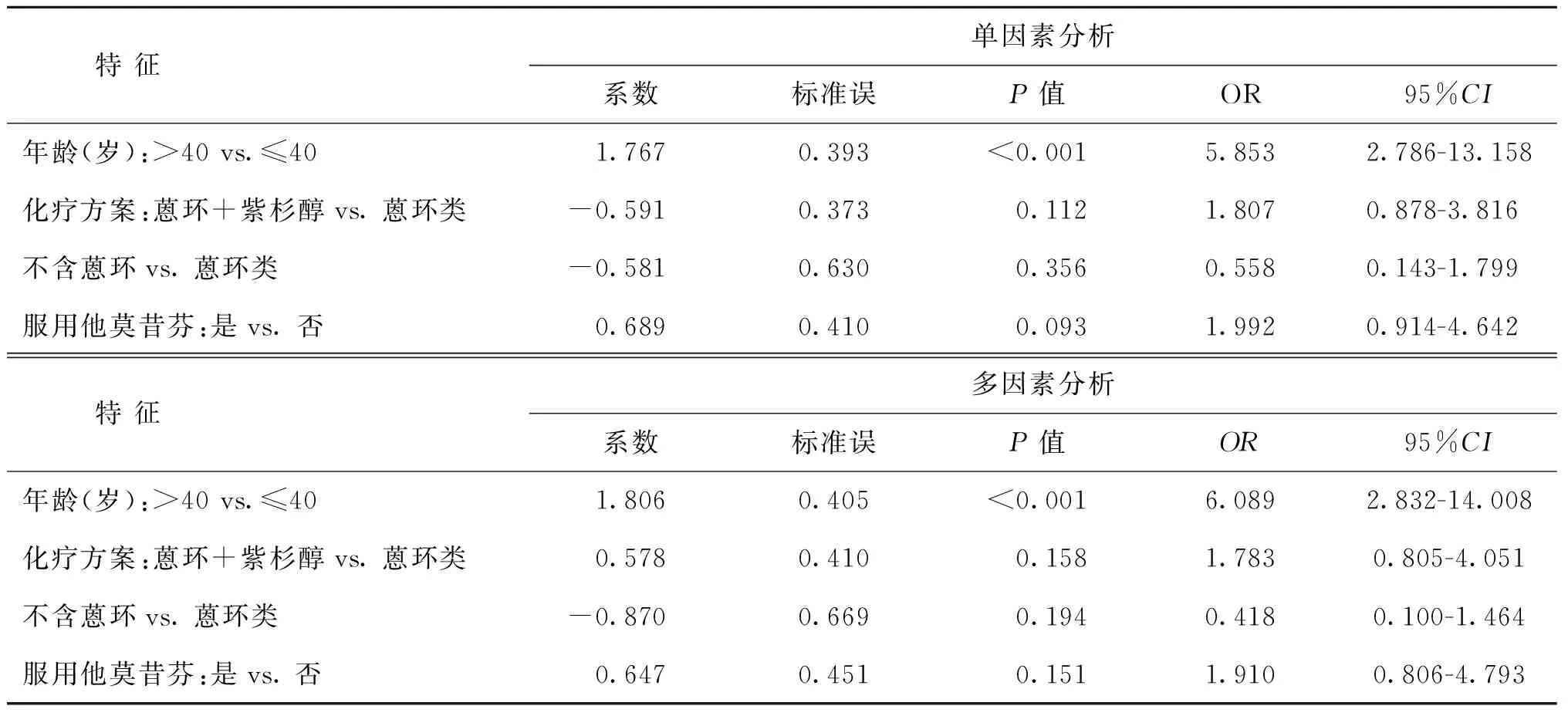
表4 化疗诱导长期性闭经的单因素及多因素分析
讨 论
中国女性发生乳腺癌的年龄明显较欧美早,有更多的绝经前的乳腺癌患者。这些患者相对年轻,手术后的辅助治疗常常是必不可少,但这些辅助治疗对月经状态的影响并不明确。本研究初步回顾性分析了各种辅助治疗对月经状态的影响。
他莫昔芬是选择性雌激素受体调节剂,在绝经前乳腺癌患者中雌/孕激素受体阳性的患者中应用可减少乳腺癌复发率和死亡率。他莫昔芬可能通过减少下丘脑垂体性腺轴的负反馈,使血浆中雌激素水平升高[4]。Manni等[10]研究了他莫昔芬对于转移性乳腺癌患者的月经状态的影响,发现月经状态可以是无改变或闭经,认为其对卵巢的功能影响是暂时性的和可逆转的。总体来说,他莫昔芬对于月经改变的影响的相关研究较少,主要原因是绝经前乳腺癌患者只接受术后他莫昔芬治疗的患者很少。本研究结果表明,在术后仅接受他莫昔芬患者中,近一半出现了月经不规律,但极少发生闭经。这与上述研究结果相符。
化疗药物对增殖活跃的乳腺癌细胞有直接抑制作用,同时也不可避免地对增殖活跃的卵巢组织有一定抑制作用,从而影响卵巢功能,导致月经状况的改变,甚至提前绝经。化疗影响绝经前患者的生育功能,并可能引起绝经相关症状,如潮热、性生活障碍、泌尿系统、心血管系统等症状[2],对患者的生活质量造成一定的困扰。本研究中绝经前乳腺癌患者在辅助治疗过程中闭经的总体发生率为43.7%,但主要见于化疗的患者,这些患者或仅用化疗,或化疗后辅助他莫昔芬治疗,前者闭经率41.5%,后者闭经率64.3%。与此对应的是术后仅接受他莫昔芬治疗的患者仅3.6%出现了闭经。说明化疗是月经状态的明确影响因素。
化疗诱导闭经这一概念在国内外很多文献都有提及,对于其定义缺乏统一标准。有文献定义为停经≥3~6月[7-8],另有文献定义为停经≥12月或更久[3]。结合目前关于异常子宫出血术语的定义[9],在本研究中以停经≥6月定义为闭经。术后辅助化疗患者中,化疗诱导闭经的发生率超过一半。有研究指出他莫昔芬内分泌治疗也与化疗诱导闭经的发生相关[4]。本研究也证实了这一点,联合治疗组比单纯化疗组的闭经率明显高(64.3% vs.41.5%)。一些研究结果表明,化疗诱导闭经的发生与年龄及化疗方案有关[4,7,11-12]。本研究结果也证实,年龄>40岁、蒽环类为主化疗方案化疗诱导闭经的发生率增加。有研究指出乳腺癌辅助化疗方案中联合紫杉醇类化疗药物并没有影响化疗诱导闭经发生率[13-14],本研究的结果类似。
对于乳腺癌患者判断是否绝经有很大的临床意义,因为一旦患者绝经,辅助内分泌治疗改为芳香化酶抑制剂更有利于肿瘤的预后;但绝经前患者是不能采用芳香化酶抑制剂的。有研究表明,在发生化疗诱导短暂性闭经患者中,经过6~12个月可恢复月经,意味着卵巢功能还有可能恢复[15-16]。本研究结果中短暂性闭经患者经过平均8.0个月恢复月经,停经时间超过12.9个月几乎不再恢复月经。研究表明化疗诱导闭经发生后能否恢复月经与年龄有关:年龄越大,发生化疗诱导闭经后越不易恢复月经[7,12-16]。本研究结果也证实,化疗诱导长期性闭经的发生与年龄有关,40岁以上患者更易发生永久性闭经。因此,对于乳腺癌术后辅助化疗或内分泌治疗患者,绝经判断须慎重,尤其在较年轻的患者刚刚达到闭经诊断标准(停经6个月)时,不要轻易诊断卵巢功能彻底衰竭即绝经,可能这些患者还是有一定的机会恢复卵巢功能。
年轻乳腺癌患者面临相对更差的肿瘤预后,以及化疗诱导闭经带来的一系列副作用,如生育功能的受损、绝经症状的提前出现等。但化疗诱导闭经也有其益处,有研究表明化疗诱导闭经1年的患者无复发生存期和总体生存率有所提高[17]。本研究发现,年龄是化疗诱导闭经的主要危险因素,且年龄越大,发生闭经后越不易恢复月经。化疗方案也与化疗诱导闭经的发生有关,以蒽环类为主的化疗往往增加其发生风险。这些发现有助于指导患者制定最好的个体化治疗方案,平衡化疗的可能收益与其可能的副作用和远期危害[3]。
本研究只是一项初步研究,还存在一些问题。虽然设计问卷中包括了除闭经以外的其它异常子宫出血,但应答率不高,故未能进一步分析。本研究为回顾性分析,并且随诊时间还不够长。今后可以在此基础上进一步设计前瞻性研究,扩大样本量,增加性激素、抗苗勒管激素、抑制素B水平等指标的动态监测,进一步完善卵巢功能的评估方法,并且延长随诊时间,相信可以得到更好的研究结果。
[1] Fan L,Zheng Y,Yu KD,et al.Breast cancer in a transitional society over 18 years: trends and present status in Shanghai,China[J].Breast Cancer Res Treat,2009,2:409-416.
[2] Hickey M,Peate M,Saunders CM,et al.Breast cancer in young women and its impact on reproductive function[J].Hum Reprod Update,2009,3:323-339.
[3] Tiong V,Rozita AM,Taib NA,et al.Incidence of chemotherapy-induced ovarian failure in premenopausal women undergoing chemotherapy for breast cancer[J].World J Surg,2014,9:2288-2296.
[4] Petrek JA,Naughton MJ,Case LD,et al.Incidence,time course,and determinants of menstrual bleeding after breast cancer treatment: a prospective study[J].J Clin Oncol,2006,7:1045-1051.
[5] 中国抗癌协会乳腺癌诊治指南与规范(2015版)[J].中国癌症杂志,2015,09:692-754.
[6] Harlow SD,Gass M,Hall JE,et al.Executive summary of the Stages of Reproductive Aging Workshop+10: addressing the unfinished agenda of staging reproductive aging[J].Climacteric,2012,2:105-114.
[7] Meng K,Tian W,Zhou M,et al.Impact of chemotherapy-induced amenorrhea in breast cancer patients: the evaluation of ovarian function by menstrual history and hormonal levels[J].World J Surg Oncol,2013,101-107.
[8] Di Cosimo S,Alimonti A,Ferretti G,et al.Incidence of chemotherapy-induced amenorrhea depending on the timing of treatment by menstrual cycle phase in women with early breast cancer[J].Ann Oncol,2004,7:1065-1071.
[9] 异常子宫出血诊断与治疗指南[J].中华妇产科杂志,2014,11:801-806.
[10] Manni A,Pearson OH.Antiestrogen-induced remissions in premenopausal women with stage IV breast cancer: effects on ovarian function[J].Cancer Treat Rep,1980,6-7:779-785.
[11] Ganz PA,Land SR,Geyer CE,Jr.,et al.Menstrual history and quality-of-life outcomes in women with node-positive breast cancer treated with adjuvant therapy on the NSABP B-30 trial[J].J Clin Oncol,2011,9:1110-1116.
[12] Sukumvanich P,Case LD,Van Zee K,et al.Incidence and time course of bleeding after long-term amenorrhea after breast cancer treatment: a prospective study[J].Cancer,2010,13:3102-3111.
[13] Reh A,Oktem O,Oktay K.Impact of breast cancer chemotherapy on ovarian reserve: a prospective observational analysis by menstrual history and ovarian reserve markers[J].Fertil Steril,2008,5:1635-1639.
[14] Davis AL,Klitus M,Mintzer DM.Chemotherapy-induced amenorrhea from adjuvant breast cancer treatment: the effect of the addition of taxanes[J].Clin Breast Cancer,2005,5:421-424.
[15] Perez-Fidalgo JA,Rosello S,Garcia-Garre E,et al.Incidence of chemotherapy-induced amenorrhea in hormone-sensitive breast cancer patients: the impact of addition of taxanes to anthracycline-based regimens[J].Breast Cancer Res Treat,2010,1:245-251.
[16] Minisini AM,Menis J,Valent F,et al.Determinants of recovery from amenorrhea in premenopausal breast cancer patients receiving adjuvant chemotherapy in the taxane era[J].Anticancer Drugs,2009,6:503-507.
[17] Han HS,Ro J,Lee KS,et al.Analysis of chemotherapy-induced amenorrhea rates by three different anthracycline and taxane containing regimens for early breast cancer[J].Breast Cancer Res Treat,2009,2:335-342.
[编辑:罗宏志]
Impacts of adjuvant therapies on menstruation in patients with premenopausal breast cancer
GUANJing-hong1,MAMiao2#,SUNQiang1,CHENRong2*
1.DepartmentofBreastSurgery,2.DepartmentofObstetrics&Gynecology,PekingUnionMedicalCollegeHospital,PekingUnionMedicalCollege/ChineseAcademyofMedicalSciences,Beijing100730
Objective:To investigate the impacts of adjuvant therapies on menstruation in the patients with premenopausal breast cancer.Methods:The data of 216 patients with premenopausal breast cancer inDepartment of Breast Surgery in Peking Union Medical College Hospital from September 2014 to February 2015 were retrospectively analyzed.The patients were divided into three groups according to the adjuvant therapies: chemotherapy only group,tamoxifen therapy only group,and chemotherapy combined with tamoxifen endocrine therapy group.The impacts of different adjuvant therapies on menstruation were investigated and the factors related with chemotherapy-induced amenorrhea were also explored.Results:Approximately more than half(58.3%) patients with chemotherapy developed amenorrhea.Only 3.6% patients received tamoxifen treatment development amenorrhea nearly half(43.9%) of them developed irregular menstruation.Age,chemotherapy regimens and combined with tamoxifen treatment were associated with chemotherapy induced amenorrhea(CIA)(P<0.05).In the patients Aged more than 40 years,anthracycline-based chemotherapy and combined with tamoxifen treatment were associated with increased probability of CIA(P<0.05).Menstrual recovery was associated with age(P<0.05).Age>40 years old was associated with increased probability of permanent CIA(P<0.05),however,neither chemotherapy regimens nor tamoxifen usage were associated with it(P>0.05).Menstrual recovery time of temporary amenorrhea was 8.0±2.5 months,and menstruation was almost no longer recovery if CIA time was more than 12.9 months.Conclusions:Chemotherapy for breast cancer can induce amenorrhea.The older age and anthracycline-based chemotherapy combined with tamoxifen treatment were more prone to amenorrhea.The patients received tamoxifen seldom develop amenorrhea.
Breast cancer; Adjuvant therapy; Premenopause; Menstrual states
10.3969/j.issn.1004-3845.2017.02.002 ·临床研究·
2016-08-06;
2016-10-09
关竞红,女,福建厦门人,本科,主治医师,乳腺外科专业.(#共同第一作者;*
,Email:chenrongpumch@163.com)

