自然妊娠早孕期孕酮水平及其检测价值的研究
李晓燕,周希亚*,程歆琦,张浩,刘欣,刘俊涛
(中国医学科学院 北京协和医学院 北京协和医院 1.妇产科;2.检验科,北京 100730)
自然妊娠早孕期孕酮水平及其检测价值的研究
李晓燕1,周希亚1*,程歆琦2,张浩2,刘欣2,刘俊涛1
(中国医学科学院 北京协和医学院 北京协和医院 1.妇产科;2.检验科,北京 100730)
目的 探讨自然妊娠早孕期孕酮水平及其检测价值。 方法 前瞻性收集2015年7月至2015年12月在本医院产科就诊的妇女,排除辅助生育、双胎多胎妊娠、复发性流产、使用孕激素药物的女性。于孕4~10周采血测定血清孕酮水平,并随访妊娠结局。妊娠超过12周、可见胎心搏动为妊娠成功组,其余为妊娠失败组。 结果 平均采血孕周为(5.9±1.4)周。妊娠成功组137例,早孕期血清孕酮水平呈正态分布,血清孕酮平均值为(77.3±24.4) nmol/L,第5百分位数为37 nmol/L,第95百分位数为126.5 nmol/L。孕酮水平与孕周、母亲年龄无关。该组15例先兆流产患者的血清孕酮值与无症状者无显著性差异(P>0.05)。妊娠失败组14例,血清孕酮平均值为(53.6±16.5) nmol/L,显著低于妊娠成功组(P=0.000,F=12.784)。 结论 早孕期孕酮水平波动范围大,难以通过单一孕酮水平预测妊娠结局。
孕酮; 妊娠; 先兆流产
(JReprodMed2017,26(2):148-152)
近年,早孕期孕酮监测、孕激素黄体支持成为很多临床医生的工作常规。其中对于自然妊娠、无先兆流产症状的妇女,因孕酮数值“偏低”而进行黄体支持的不在少数。国外也有文献[1]认为早孕期单次孕酮数值能够预测妊娠是否成功。本研究对自然妊娠妇女早孕期孕酮水平进行了检测,并随访妊娠结局,进行分析。
资料与方法
一、资料来源及研究类型
收集2015年7月至2015年12月在本院产科门诊就诊的妇女,经知情同意后,共154例作为研究对象。本研究属于前瞻性的队列研究。
二、纳入及排除标准
纳入单胎自然妊娠,估计孕龄为4~10周的妇女。排除辅助生育妊娠、双胎及多胎妊娠、既往诊断为复发性流产、患有结缔组织病等内科疾病、既往诊断为黄体功能不全、早孕期已使用含孕激素药物的妇女。本研究已通过本院伦理委员会批准。
三、方法
所有符合纳入标准者早孕期在产科门诊就诊时采血,取肘静脉血3 ml,立即送检β-HCG并检测孕酮水平。1 h内离心,3 000 r/min,离心10 min,分离血清,并记录研究对象的临床信息及检测结果。所有入组患者孕8周、孕12周行超声检查,并核对预产期及采血时孕周,之后进行规律产检,记录妊娠结局。妊娠超过12周,超声可探及胎心搏动者为妊娠成功组,胚胎停育或自然流产者为妊娠失败组。
四、仪器与试剂
采用DxI800化学发光免疫分析系统(美国贝克曼库尔特公司)检测孕酮水平,使用配套试剂、质控品及标准品,均在有效期内,按说明书操作,检测结果单位为nmol/L。
五、统计学处理
采用SPSS 18.0统计软件进行数据分析,标本测定结果分布频度分析。计量资料采用独立样本量t检验,Pearson相关分析,计数资料采用单因素方差分析,以P<0.05为差异有统计学意义。非正态分布数据采用Mann-Whitney非参数检验。
结 果
一、临床资料
3例患者因先兆流产使用含孕激素药物,退出研究。其他151例孕妇平均年龄(31.8±3.4)岁,孕次中位数2(1~6),产次中位数 0(0~1)。其中妊娠成功组共137例,平均年龄(31.6±3.3)岁。妊娠失败组共14例,平均年龄为(33.4±4.0)岁。平均采血孕周为(5.9±1.4)周(4~9周)。
二、妊娠成功组孕酮结果及其正态性检验
通过Kolmogorov-Smirnov正态性检验得到,该组女性早孕期孕酮水平呈正态分布(Z=0.068,P=0.200)(图1),血清孕酮值平均值为(77.3±24.4)nmol/L[(28.5~126.8)nmol/L],95%CI: 73.2~81.5 nmol/L,第5百分位数为37 nmol/L,第95百分位数为126.5 nmol/L。孕酮值低于63.4 nmol/L的占29.2%(40/137),低于47.6 nmol/L的占10.9%(15/137)。
三、孕酮水平与孕周、年龄及症状的关系
妊娠成功组各孕周之间孕酮数值无显著性差异(P>0.05)。妊娠成功组早孕期出现阴道流血未用孕激素治疗者共15例(10.9%),是否出现流血症状与年龄、孕周、孕酮水平之间无统计学相关性(P>0.05)(图2)。妊娠成功组不同年龄段孕酮水平无显著性差异(P>0.05)(图3)。
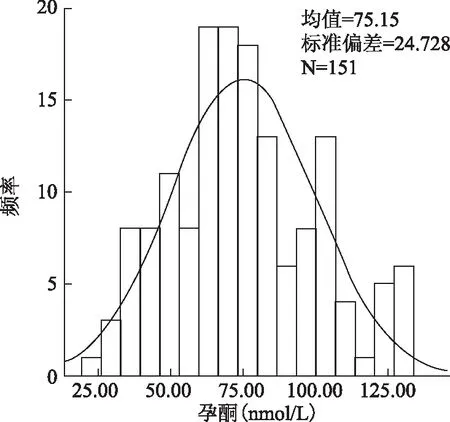
图1 妊娠成功组孕酮分布曲线

·:无阴道出血患者,O:阴道出血患者 图2 妊娠成功组不同孕周的孕酮值水平以及伴随阴道出血患者的孕酮分布情况

图3 妊娠成功组不同年龄人群孕酮分布情况
四、妊娠成功组的妊娠结局
137例孕妇妊娠超过12周。经随访,1例于孕15周发生死胎,2例因胎儿染色体异常、1例因胎儿心脏严重畸形于中孕期终止妊娠。2例发生自发性早产,1例因前置血管于孕35周行选择性剖宫产。其余130例足月分娩。
五、妊娠失败孕酮结果
发生胚胎停育、自然流产共14例,占9.3%。妊娠失败组采血孕周为(5.4±0.9)周。血清孕酮平均值为(53.6±16.5)nmol/L[(24.4~74.5) nmol/L],95%CI:44.1-63.1 nmol/L。其中4例孕酮大于63.4 nmol/L。与妊娠成功组比较,差异有统计学意义(P=0.000,F=12.784)。
六、预测良好妊娠结局的血清孕酮水平临界值
以血清孕酮水平为检验变量,妊娠结局为状态变量绘制ROC曲线,ROC曲线下面积为0.781,诊断准确度中等(P值为0.001,95%可信区间为0.68-0.88)(图4)。当孕酮取值为74.6 nmol/L时,预测良好妊娠结局的敏感度为50.4%,特异度为100%,约登指数为0.504。

图4 血清孕酮预测良好妊娠结局的ROC曲线分析
讨 论
孕激素是妊娠建立和维持必不可少的甾体激素,对下丘脑-垂体-卵巢轴具有负反馈作用,抑制FSH和LH的分泌,使妊娠期间不排卵。它与子宫内膜的孕激素受体结合,具有维持蜕膜化子宫内膜、松弛子宫平滑肌、改善子宫血液供应以及免疫调节等重要作用。Csapo 等[2]早在1973年就发现,在孕7周前切除黄体将导致流产,而补充外源性孕激素能够使妊娠继续维持,说明早孕期一定水平的孕激素对妊娠的维持至关重要。
妊娠早期,孕激素由卵巢妊娠黄体产生。胚胎滋养细胞分泌的HCG促使月经黄体增大成为妊娠黄体,并促使孕激素分泌,以维持妊娠。妊娠8~10周后,胎盘形成,胎盘合体滋养细胞成为产生孕激素的主要来源[3-4]。
Filicori等[5]于1984年对6名女性志愿者的黄体期FSH、LH及孕酮水平进行了检测,发现在黄体早期,24 h内孕酮分泌稳定;而在黄体中期及晚期,研究对象24 h内的血清孕酮数值波动于(16.8~129.8)nmol/L。这一研究揭示了在黄体中期及晚期,孕酮分泌呈脉冲式,仅采用孕酮评估黄体功能是不够的。虽然这一研究是在非妊娠妇女中进行的,但孕酮的分泌特点受到了关注。2004年,Schindler[6]在综述中指出,妊娠早期黄体对孕激素的分泌呈脉冲式,血清孕酮的波动很大,有时可低至17.4 nmol/L。因此有时虽然检测到孕酮值低,也不能说明胚胎发育异常。
然而,我国很多临床医生将(69.4 ~95.4) nmol/L作为早孕期孕酮的正常值下限,对于血清孕酮低于“正常值”的妊娠妇女给予黄体支持[7-8]。部分检测试剂盒将69.4 nmol/L、79.3 nmol/L作为早孕期孕酮正常值下限。
本研究发现,妊娠成功组女性早孕期孕酮水平呈正态分布,血清孕酮平均值为(77.3±24.4) nmol/L,第5百分位数为37 nmol/L,第95百分位数为126.5 nmol/L。孕酮水平与孕周、孕妇年龄无显著相关性。在妊娠成功组中,有先兆流产症状的女性孕酮数值与无症状的女性并无显著差异。
目前临床上广泛检测孕酮并补充孕激素,是由于医生和患者担心发生胚胎停育、自然流产,试图通过检测和支持黄体功能,提高妊娠成功率。但胚胎停育与自然流产的原因是多方面的。早期流产中,50%~60%为染色体异常。其他自然流产原因还包括环境因素、母体因素,例如全身性疾病、药物、子宫异常、免疫功能异常等[3]。这些原因导致的胚胎停育、自然流产,不能通过黄体支持改变。
胚胎停育患者血清孕酮值偏低,是因为β-HCG不增长或增长缓慢,不再刺激卵巢生成孕酮。因此,孕酮数值偏低往往不是胚胎发育的原因,而是结果。本研究中,妊娠失败组的孕酮数值低于妊娠成功组,但4/14例孕酮大于63.4 nmol/L。虽然妊娠失败组样本量较小,但两组之间血清孕酮数值有交叉,难以划定切割值。Ibrahim 等[1]进行的早孕期前瞻性研究认为,将单次血清孕酮切割值定为31.7 nmol/L,预测妊娠失败的敏感性为79.3%,特异性为93.3%;将切割值定为63.4 nmol/L,预测妊娠失败的敏感性和特异性分别为95.1%和98.9%。但需要注意的是,与本研究不同,该研究的平均采血孕周为9.7±0.5周,并非卵巢妊娠黄体发挥作用的孕周;且该研究对象均为先兆流产患者,妊娠失败率为31%,远高于一般人群。
另一方面,有观点认为早孕期孕酮水平低,患者就存在黄体功能不全。黄体功能不全是1949年由Jones提出的,指排卵后黄体发育不良,分泌孕酮不足或黄体过早退化,致使子宫内膜分泌反应性降低。黄体功能不全目前尚无准确、统一的诊断标准,常用的基础体温测定、子宫内膜活检及黄体中期孕酮水平测定难以在孕期实现,因此对于非妊娠期没有相应症状的妇女,难以通过早孕期孕酮测定这一单一手段进行诊断。
2015年,中华医学会生殖医学分会发表了《黄体支持与孕激素补充共识》[9]。共识中明确指出,临床只推荐检测血清HCG水平以判断妊娠绒毛活性,超声监测胚胎发育情况,不需要监测血清孕酮水平及其变化。
继《黄体支持与孕激素补充共识》发表后,2016年,我国30位妇科内分泌学、产科学、生殖医学专家共同制定的《孕激素维持早期妊娠及防治流产的中国专家共识》发表[9]。两个专家共识均指出,孕激素应用的适应证为先兆流产、复发性流产再次妊娠、助孕周期。《黄体支持与孕激素补充共识》还将先兆早产作为黄体支持的适应证。
因此,对于自然妊娠、无复发性流产病史、无先兆流产症状的妇女,仅因孕酮数值“偏低”进行孕激素补充,尚缺乏依据。国内外很多指南或专家共识支持对复发性流产再次妊娠或先兆流产的妇女补充孕激素,但也存在争议[9-11]。Coomarasamy等[12]开展了前瞻性、随机、双盲、全球多中心研究,将836名病因不明的复发性流产再次妊娠妇女随机分为两组,404名在孕12周前每天使用阴道黄体酮胶囊400 mg,432名使用安慰剂。两组孕24周后的活产率没有统计学差异。而Cochrane数据库总结先兆流产的文献后得出结论,根据两项方法学质量较差的试验的少量数据,没有证据支持孕激素常规用于先兆流产治疗[13]。国内也有一些针对先兆流产孕酮水平的临床研究[14-16],但由于对不同孕酮水平的孕妇采用了不同的干预方案,因此难以得出何种水平的先兆流产患者应使用孕激素的结论。此外,缺乏孕激素治疗对母亲或婴儿有潜在危害的信息,需要进一步开展孕激素治疗先兆流产的高质量试验。
[1] Ibrahim AA,Amro AE,Mohamed E.Relation between single serum progesterone assay and viability of the first trimester pregnancy[J].SpringerPlus,2012,1:80.
[2] Csapo AI,Pulkkinen MO,Wiest WG.Effects of luteectomy and progesterone replacement therapy in early pregnancy patients[J].Am J Obstet Gynecol,1973,115:759-765.
[3] 谢幸,苟文丽.妇产科学[M].第8版.北京:人民卫生出版社,2013:34.
[4] 郑婷萍,薛薇,孙爱军.孕酮用于早孕保胎治疗相关研究进展[J].中国实用妇科与产科杂志,2012,23:709-712.
[5] Filicori M,Butler JP,Crowley WF Jr.Neuroendocrine regulation of the corpus luteum in the human.Evidence for pulsatile progesterone secretion[J].J Clin Invest.,1984,73:1638-1647.
[6] Schindler AE.First trimester endocrinology: consequences for diagnosis and treatment of pregnancy failure[J].Gynecol Endocrinol,2004,18:51-57.
[7] 丁颖,邓成艳.早孕保胎治疗的效果及意义[J].生殖医学杂志,2009,18:435-438.
[8] 王晓莉.孕酮监测在早孕期保胎中的临床应用[J].中国现代医药杂志,2015,17:57-58.
[9] 孙赟,刘平,叶虹,等.黄体支持与孕激素补充共识[J].生殖与避孕,2015,36:1-8.
[10] 陈子江,林其德,王谢桐,等.孕激素维持早期妊娠及防治流产的中国专家共识[J].中华妇 产科杂志,2016,31:481-483.
[11] Schindler AE,Carp H,Druckmann R,et al.European Progestin Club Guidelines for prevention of threatened or recurrent(habitual) miscarriage with progestogens[J].Gynecol Endocrinol,2015,31: 447-449.
[12] Coomarasamy A,Williams H,Truchanowicz E,et al.A randomized trial of progesterone in women with recurrent miscarriages[J].N Engl J Med,2015,373:2141-2148.
[13] Wahabi HA,Fayed AA,Esmaeil SA,et al.Progestogen for treating threatened miscarriage[DB].Cochrane Database Syst Rev,2011,12: CD005943.
[14] 何小琴,彭玲艳.孕酮水平与早期先兆流产的关系探讨[J].临床医学工程,2009,16:19-20.
[15] 迟淑娜,梁明珠.血清孕酮水平与早期先兆流产预后的关系[J].医学理论与实践,2008,21: 81-82.
[16] 徐亚萍.血清孕酮水平对早期先兆流产结局的预测价值[J].中国社区医师,2014,35:132.
[编辑:谷炤]
Serum progesterone assay in the first trimester and its value in spontaneous conception
LIXiao-yan1,ZHOUXi-ya1*,CHENGXin-qi2,ZHANGHao2,LIUXin2,LIUJun-tao1
1.DepartmentofObstetrics&Gynecology,ChineseAcademyofMedicalSciences,PekingUnionMedicalCollege,PekingUnionMedicalCollegeHospital,Beijing100730; 2.DepartmentofLaboratory,ChineseAcademyofMedicalSciences,PekingUnionMedicalCollege,PekingUnionMedicalCollegeHospital,Beijing100730
Objective:To investigate the serum progesterone level in the first trimester and its value in spontaneous conception.Methods:Early pregnant women in outpatient clinic in Peking Union Medical College Hospital were prospectively recruited from July to December 2015.The patients with assisted pregnancy,multiple pregnancies,pregnancy with recurrent miscarriage history,or administration of progesterone medication during pregnancy were excluded.Serum progesterone levels were assayed from 4 to10 gestational weeks.The women who got pregnancy more than 12 weeks of pregnancy and had fetal heart beat were defined as the successful pregnancy group,and the rest women were defined as the failure group.Results:The mean gestational age at progesterone assay was(5.9±1.4)weeks.There were 137 women in the successful pregnancy group.The mean progesterone value was(77.3±24.4) nmol/L,with 5thpercentile of 37 nmol/L and 95thpercentile of 126.5 nmol/L.The progesterone level was not significantly related to gestational age or maternal age.The progesterone levels in 15 patients with vaginal bleeding were not significantly different with the women without vaginal bleeding.There were 14 women in the failure group.The mean progesterone value was(53.6±16.5) nmol/L,which were significantly lower than those in the successful pregnancy group(P=0.000,F=12.784).Conclusions:The serum progesterone levels are fluctuated in wide range in the first trimester.It is not reliable to predict pregnancy outcome from this single index.
Progesterone; Pregnancy; Threatened miscarriage
10.3969/j.issn.1004-3845.2017.02.009
2016-09-28;
2016-10-29
李晓燕,女,湖南人,主治医师,妇产科学专业.(*
)

