不同病灶甲状腺微小乳头状癌淋巴结转移分析
叶登峰 李志安
不同病灶甲状腺微小乳头状癌淋巴结转移分析
叶登峰 李志安
目的分析中央区淋巴结清扫术在甲状腺微小乳头状癌手术中尤其是多灶性患者中的必要性。方法回顾性分析174例甲状腺微小乳头状癌的临床资料。结果174例甲状腺微小乳头状癌患者均行不同形式手术。单灶性与多灶性患者分别128例、46例,颈部淋巴结转移率分别 29.7%、52.2%,侵犯甲状腺包膜发生率分别为9.4%、21.7%。多灶性患者较单灶性患者更容易出现颈淋巴结转移 (χ2=8.26,P<0.05),多灶性患者较单灶性患者更容易出现侵犯甲状腺包膜(χ2=4.68,P<0.05)。结论多灶性甲状腺微小乳头状癌淋巴结转移率及侵犯甲状腺包膜发生率较高,手术应常规中央区淋巴结清扫术,单灶性甲状腺微小癌患者也建议行中央区淋巴结清扫术。
甲状腺微小乳头状癌 多灶性 淋巴结转移 颈淋巴结清扫术
甲状腺癌中>80%属于甲状腺乳头状癌(PTC),且甲状腺癌发病的增加也以PTC为主,在国内PTC的新发病例中约38.2%[1]为甲状腺微小乳头状癌(PTMC)。根据WHO的定义,PTMC是指肿瘤直径≤1cm的PTC。PTC又以多灶性甲状腺乳头状癌(MPTC)发生率较高。本文探讨中央区淋巴结清扫术在PTMC手术中尤其是多灶性患者中的必要性。
1 临床资料
1.1 一般资料 2010年1月至2015年6月本院PTMC患者174例,男38例,女136例;年龄18~44岁,平均39.2岁。病程2周~11年,平均26.8个月。术前均无声音嘶哑、肿瘤侵犯局部并发症,声带检查无异常。常规甲状腺彩超检查,根据病灶分为单灶组128例及多灶组46例。
1.2 手术方式 174例PTMC均行手术治疗。患侧甲状腺全切术+峡部切除123例(单侧单灶癌),患侧甲状腺全切术+峡部切除+对侧次切28例(单侧多灶癌)双侧甲状腺近全切除术8例(峡部癌),双侧甲状腺全切除15例(双侧癌)。所有病例同时行中央区淋巴结清扫。18例因颈侧区淋巴结转移行颈侧区淋巴结改良清扫术。174例PTMC均经术中冷冻切片及术后常规石蜡病理切片证实。根据病灶分为单灶组及多灶组,见表1。

表1 微小癌不同病灶术后情况[n(%)]
1.3 统计学分析 采用SPSS 19.0统计软件。计数资料用χ2检验,以P<0.05为差异有统计学意义。
2 结果
肿瘤单灶组和多灶组患者在颈中央区淋巴结转移发生率,差异有统计学意义(χ2=8.26,P<0.05),侵犯甲状腺包膜发生率,差异有统计学意义(χ2=4.68,P<0.05),颈侧区淋巴结转移发生率,差异无统计学意义(χ2=3.35,P>0.05)
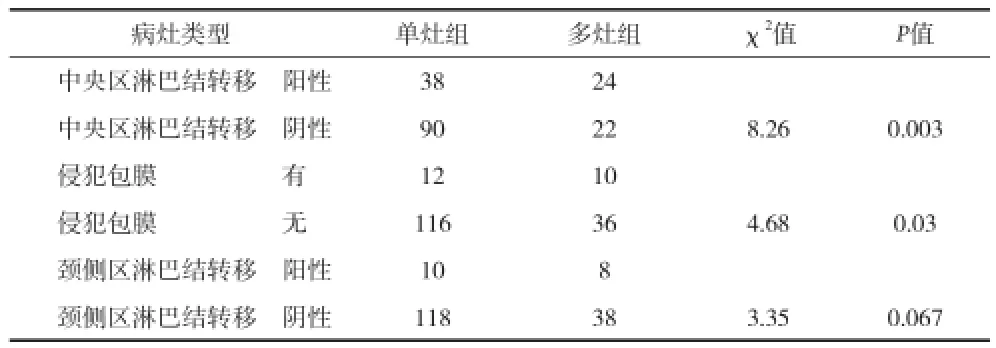
表2 微小癌不同病灶与淋巴结转移包膜侵犯情况(n)
3 讨论
PTC是甲状腺最常见的恶性肿瘤,占所有甲状腺癌的80%左右。其恶性程度较低,发展缓慢、病程较长、预后较好,但易发生淋巴结转移,转移率15%~50%,淋巴结隐匿性转移更高,达70%~80%[2]。多发病灶是PTC临床特征之一,发生率18%~87%,全组为26.4%(46/174),符合此临床特征。Li等[3]研究发现,多灶性甲状腺乳头状癌组的包膜侵犯率、淋巴结转移率明显高于单灶性甲状腺乳头状癌组。Salter等[4]报道,一组甲状腺乳头状癌中央区淋巴结清扫后淋巴结阳性患者中80%为多灶性甲状腺乳头状癌。Konturek等[5]对接受甲状腺全切术及同侧中央区淋巴结清扫术 28 例多灶性甲状腺乳头状癌患者的临床资料分析发现,25例(89.3%)同侧中央区淋巴结转移阳性,表明多灶性是分化型甲状腺癌颈淋巴结转移的独立危险因素。且多数学者[6]研究发现MPTC更易发生淋巴结转移,两组资料亦支持该结论。Wu等[7]对美国不同医院、地区438位外科医生的一项调查显示,70.3%的外科医生赞成对单发PTMC仅作单侧甲状腺腺叶切除,若PTMC出现淋巴结转移,89.5%的外科医生支持全甲状腺切除;85.4%对多灶性PTMC选择全甲状腺切除。PTMC若出现甲状腺包膜外侵犯,患者颈淋巴结转移发生率会相对增加。因此,对PTMC单灶性患者术中明确诊断后癌灶位于单侧实行患侧甲状腺叶切除+峡部切除术;癌灶位于甲状腺峡部,行双侧甲状腺近全切除术。对于术中冷冻切片结果不完全排除恶变可能,建议行患侧甲状腺腺叶全切除,避免因石蜡切片病理检查为恶性病变而再次手术,从而增加患者再次手术时损伤喉返神经及甲状旁腺的几率。术中需仔细探查结节部位、大小、数量、结节有无包膜、颈部淋巴结有无肿大等,注意保护喉返神经及甲状旁腺。单灶组128例,颈淋巴结转移阳性者占 29.7%(38/128),淋巴结转移率也较高,因此建议加行中央区淋巴结清扫。多灶组中甲状腺包膜侵犯发生率及颈淋巴结转移发生率比单灶组患者明显为高,多灶组患者中央区淋巴结转移风险明显提高,对于这类患者,更应重视中央区淋巴结的清扫。建议多灶性PTMC双侧患者行甲状腺全切+中央区淋巴结清扫应作为标准手术方法。而多灶性PTMC在单侧的患者,无论对侧有无良性结节行患侧甲状腺全切除+峡部切除+对侧次全切除+中央区淋巴结清扫术,怀疑复发时再切除残余甲状腺。所有PTMC患者若临床体格检查及术前影像学提示颈侧区淋巴结转移,需同时行颈侧区淋巴结清扫。肿瘤侵犯甲状腺包膜是甲状腺癌颈淋巴结转移重要影响因素之一,孙辉等[8]研究发现,肿瘤侵犯甲状腺包膜是侧颈部淋巴结转移的高危因素,因此肿瘤侵犯甲状腺包膜时,建议术中颈血管外侧旁淋巴结活检,以指导合理的手术方式,避免肿瘤残留,初次手术治疗十分重要,合理的手术方式可有效减少手术后复发和再次手术的发生。
综上所述,PTMC颈淋巴结清扫术指征及清扫范围在国内外同行间存在一定程度的争议,本资料表明多灶性PTMC发生率高,淋巴结转移率及侵犯甲状腺包膜发生率较高,手术是首选治疗方式,应常规中央区淋巴结清扫术,而单灶性PTMC也建议行中央区淋巴结清扫,所有PTMC患者,若肿瘤侵犯甲状腺包膜,建议作术中颈血管旁淋巴结活检,以指导合理的手术方式,避免肿瘤残留。
[1]Zhang L,Wei WJ,Ji QH,et al.Risk factors for neck nodal metastasis in papillary thyroid microcarcinoma: a study of 1066 patients.J Clin Endocrinol Metab,2012,97(4):1250-1257.
[2]Creach KM, Gillanders WE, Siegel BA. Management of cervical nodal metastasis detected on I-131 scintigraphy after initial surgery of well-differentiated thyroid carcinoma. Surgery, 2010, 148(6):1198-1204.
[3]Li X, Zhao C, Hu D, et al. Hemithyroidectomy increases the risk of disease recurrence in patients with ipsilateral multifocal papillary thyroid carcinoma. Oncol Lett, 2013, 5(4): 1412-1416.
[4]Salter KD, Andersen PE, Cohen JI, et al. Central nodal metastases in papillary thyroid carcinoma based on tumor histologic type and focality. Arch Otolaryngol Head Neck Surg, 2010, 136(7): 692-696.
[5]Konturek A, Barczyński M, Nowak W, et al. Risk of lymph node metastases in multifocal papillary thyroid cancer associated with Hashimoto's thyroiditis.Langenbecks Arch Surg,2014,399(2):229-236. Cancer,2012,118(7):1764-1773.
[6]单志东, 巩鹏, 王忠裕. 多灶性甲状腺乳头状癌的构成比变化及临床分析. 国际外科学杂志, 2013, 40(5): 306-310.
[7]Wu Aw,Wang M,Nguyen CT.surgical practice patterns in the treatment of papillary thyroid microcarcinoma.Arch 0tolarygol Head Neck Surg,2010,136(12):1182-1190.
[8]孙辉,李世杰,张大奇,等.甲状腺乳头状癌淋巴结转移影响因素的探讨. 中国实验诊断学, 2013, 17(12): 2160-2163.
ObjectiveTo discuss the necessity of lymph node dissection of central group in the patients with papillary thyroid microcarcinoma(PTMC)especially multifocal PTMC patients.Methods174 cases with PTMC were retrospectively reviewed in the second hospital of Shaoxing.Results174 cases with PTMC underwent different forms of surgery.Of 128 patients with solitary PTMC and of 46 patients with multifocal PTMC,the neck lymph node metastasis rate was 29.7%、52.2%,the violation of thyroid capsule rate was 9.4%、21.7%. There was signifi cance of cervical lymph node metastasis and violation of thyroid capsule between solitary PTMC group and multifocal PTMC group.ConclusionThe neck lymph node metastasis rate and the violation of thyroid capsule rate were much higher in multifocal PTMC patients,the lymph node dissection of central group should be performed routinely for multifocal PTMC patients,and should also be advised for solitary PTMC patients.
Papillary thyroid microcarcinoma Multifocal Lymphatic metastasis Lymph node excision
312000 浙江省绍兴第二医院肿瘤外科

