非运动症状对帕金森病患者生活质量的影响
闫耀宇 隋爱民
非运动症状对帕金森病患者生活质量的影响
闫耀宇 隋爱民
目的 探讨非运动症状对帕金森病患者生活质量的影响。方法 对45例帕金森病患者和50例中老年健康人群(对照组)采用帕金森病非运动症状问卷调查、简易智能精神量表、汉密尔顿抑郁量表、汉密尔顿焦虑量表、匹兹堡睡眠指数、阿尔茨海默病评定量表-认知部分、日常生活能力量表评定患者智能和抑郁、焦虑、睡眠、记忆、生活质量状况。结果 帕金森病患者在智能、抑郁、焦虑、睡眠、记忆、生活质量方面均低于对照组。患者非运动症状与病程呈正相关,与智能、抑郁、焦虑、睡眠、记忆、生活质量呈负相关,与年龄、性别、发病年龄无相关。结论 积极治疗帕金森病患者的非运动症状,加强心理干预是提高其生活质量不可忽视的重要方面。
帕金森病 非运动症状 生活质量 影响因素
一般认为影响帕金森病(parkinson's disease,PD)患者生活质量的主要因素是PD的核心运动症状(静止性震颤、肌僵直、运动障碍、动作迟缓、姿势和平衡障碍、冻结步态)。近年来,随着对PD研究的深入,发现非运动症状(non-motor symptoms,NMS)也同样会降低患者生活质量。NMS包括睡眠障碍、神经精神症状、认知功能障碍、自主神经功能障碍、胃肠道功能障碍及感觉症状等[1]。随着病理学研究的进展,人们逐渐发现PD患者的NMS严重影响其生活质量[2]。近年来,国内外研究认为NMS对患者生活质量的影响比运动症状更严重[3],并最终成为近期影响患者生活质量,远期直接导致患者死亡的重要因素[4]。临床上发现NMS可导致患者生活质量降低,甚至加重PD患者的运动症状和功能残疾。为进一步探讨NMS对PD患者生活质量的影响,笔者进行了对比研究。
1 对象和方法
1.1 对象 2014年6月至2015年6月首次在我院住院的原发性PD患者45例(研究组),均符合PD的临床诊断标准,排除脑外伤、药物、代谢疾病、脑炎以及其他神经系统变性疾病继发的综合征。其中男13例,女32例,年龄44~84岁,平均(63.8±9.8)岁;病程1个月~11年,平均(3.0±1.9)年;文化程度0~12年,平均(9.7±5.1)年。收集2013年6月至2014年6月陪同患者就诊的家属、陪护人员及我院员工50例作为对照组,均为中老年健康人群,其中男15例,女35例,年龄50~72岁,平均(64.3±6.3)岁;文化程度0~12年,平均(9.5±6.8)年。两组性别、年龄、文化程度的比较差异均无统计学意义(均P>0.05)。所有受试者均签署知情同意书。
1.2 方法 为了解PD患者的智能、抑郁、焦虑、睡眠、记忆、生活质量状况等情况,由经过培训的专科医师对患者进行了病史记录、神经系统检查、问卷调查及量表评估。调查内容包括一般情况、帕金森病非运动症状(PD-NMS)问卷调查[5]、简易智能精神量表(MMSE)[6]、汉密尔顿抑郁(HAMD)[6]、汉密尔顿焦虑(HAMA)量表[6]、匹兹堡睡眠指数(PSQI)[7]、阿尔茨海默病评定量表-认知部分[8]、日常生活能力量表(ADL)及病程、发病年龄。所有检查和量表评估均在入组时完成,对照组不参与PD-NMS问卷调查。PD-NMS问卷调查:记录患者近1个月个人情况,统计患者选择“有”的项目;MMSE评定患者智能,分数越低,智能越差(分界值:文盲组<17分、小学组<20分、中学或以上组<24分为有痴呆症状);HAMD 17项>7分即为有抑郁症状;HAMA 14项>14分即为有焦虑症状;ADL评分≥16分即为有日常功能下降;PSQI>5分评为睡眠障碍,分值越高,睡眠质量越差;阿尔茨海默病评定量表-认知部分评定患者的记忆,分数越高,记忆越差。
1.3 统计学处理 应用SPSS13.0统计软件,计量资料以表示,组间比较采用t检验,NMS与临床特征之间相关性采用Spearman等级相关。
2 结果
2.1 PD患者NMS的分布状况 见表1。

表1 PD患者NMS的分布情况
由表1可见,所有PD患者均有NMS发生,每例患者最少发生2个,最多发生25个,平均(7±4)个。其中,记忆力下降最多见(25例,占55.6%),大便失禁和不明原因的体重变化最少见(均为2例,占4.4%)。
2.2 两组间智力、抑郁、焦虑、睡眠、记忆、日常生活能力的比较 见表2。
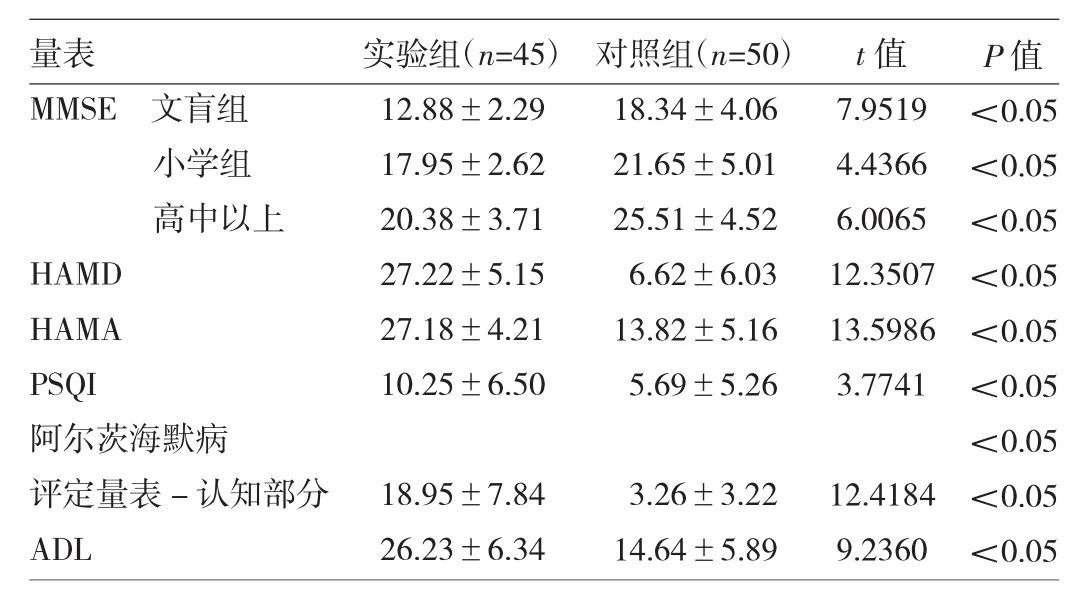
表2 两组智力、抑郁、焦虑、睡眠、记忆、日常生活能力的比较(分)
由表2可见,MMSE各组别中,研究组分数均低于对照组,说明研究组比对照组的智能差;研究组HAMD、HAMA、PSQI、阿尔茨海默病评定量表-认知部分、ADL,分数均高于对照组,说明研究组存在抑郁、焦虑比对照组明显,而睡眠质量和记忆均比对照组差,日常功能有所下降。
2.3 PD患者NMS与临床特征之间的相关性 Spearman相关分析显示,PD患者NMS与病程、HAMD、HAMA、PSQI、阿尔茨海默病评定量表-认知部分、ADL评分呈正相关(r=0.323、0.244、0.250、0.258、0.301、0.319,均P<0.05),与MMSE评分均呈负相关,差异有统计学意义(r=-0.252,P<0.05),与年龄、性别、发病年龄无相关(r=0.031、0.013、-0.139,均P>0.05)。
3 讨论
PD是一种好发于65岁以上老年人的慢性、进行性神经系统变性疾病,有研究报道我国65岁以上人群中,PD的患病率为1.7%[9]。相对于运动症状,PD的NMS常在疾病早期出现并易被忽视,专科医师对PD患者NMS的识别率和确诊率均不足50%[10]。早期PD患者NMS较常见,即使在极早期,NMS仍可影响患者的功能状态和生活质量[11],因此NMS在PD的早期诊断和治疗中占据重要地位。悉尼一项多中心研究对52例PD患者进行了长达15年的随访,终点时发现NMS为致残的主要因素[12]。
本研究显示,每例PD患者均有NMS发生,说明NMS在PD患者中的发生率很高,尤其以记忆力下降、便秘、夜尿、失眠出现的频率较高,且PD患者在智能、抑郁、焦虑、睡眠、记忆、生活质量均低于对照组。有研究发现,PD患者有更多的躯体疲劳、精神疲劳[13]。随着病程的延长、恶化、药物疗效减退等对患者造成恶性心理应激,加之PD本身及其治疗对患者中枢神经精神系统造成的器质性损害,最终加重或导致患者的焦虑和抑郁等负性情绪NMS是影响PD患者健康相关生活质量最主要的因素[14]。所以一方面临床上要积极改善患者的躯体运动功能,另一方面应注重对NMS的改善,并使其接近健康人的水平。
临床实践中笔者发现NMS与其他老年常见病的症状很相似,容易漏诊和误诊,所以对有些不明原因就诊于精神科的老年人,主诉睡眠差、焦虑、抑郁、记忆力下降也应该考虑是否有PD并及早进行干预。NMS显著影响PD患者的生活质量,增加患者及看护者的心理及经济负担,但在对PD的认识方面,与运动症状相比,NMS被患者、看护者及医护人员所忽视[14]。NMS与年龄的增长和疾病的严重程度有关[15]。所以,积极干预PD的NMS,可能与治疗PD同等重要,有时甚至更重要。治疗时应以PD患者生活质量评估为基础,制定合理有效的医疗策略,才能切实减轻患者及家属的疾病负担。
总之,早期识别非运动症状对于治疗PD是极其重要的,对非运动症状的充分认识,会降低PD治疗费用,完善PD的治疗策略,提高患者的生活质量,优化医疗资源的使用,减轻家庭及社会负担。
[1] 王金.帕金森病非运动症状及药物治疗研究进展[J].神经药理学报, 2013,3(6):44.
[2] 孙莉,余舒扬,黄曦妍,等.帕金森病伴发认知障碍患者非运动症状特点的研究[J].中华临床医师杂志(电子版),2013(11):4799-4805.
[3] 华平,刘卫国,叶民,等.帕金森病患者的非运动症状对其生活质量的影响[J].脑与神经疾病杂志,2011,19(6):457.
[4] 陈生弟,王刚.应重视对帕金森病非运动性症状的诊断与治疗[J].中国现代神经疾病杂志,2007,7(1):1.
[5] ChaudhufiKR,Martinez-Martin P,Schapira AH,et al.International multicenter pilot study of the first comprehensive self-completed nonmotor symptoms questionnaire for Parkinson,s disease:the NMSQuest study[J].Mov Disord,2006,21:916-923.
[6] 张明园.精神科评定量表手册[M].长沙:湖南科学技术出版,1998.
[7] 汪向东,姜长青,马弘.心理卫生评定量表手册[J].中国心理卫生杂志(增订版),1999:375-378.
[8] 于欣,王华丽,李淑然,等.ADAS-Cog中文版区分轻、中度阿尔茨海默病的能力[J].中国心理卫生杂志,2005,19(1):31-33.
[9] Zhang Z X,Rom an G C,Hong Z,et al.Parkinson's disease i n China:Prevalen ce in Beijin g,Xi'an,and Shanghai[J].Lancet, 2005,365(9459):595-597.
[10] Shulman LM,Taback R L,Rabinstein AA,et al.Non-recognition of depression and other non-motor symptoms in Parkinson's disease[J].Parkinsonism Relat Disord,2002,8(3):193-197.
[11] 李振光,于占彩,于成勇,等.早期帕金森病患者非运动症状的临床表现[J].中华神经科杂志.2015,48(8):675.
[12] Hely MA,Morris J G,Reid W G,et al.Sydney Multicenter Study f Parkinson'S disease:non-L-dopa-responsive problems dorainate at 15 years[J].Mov Disord,2005,20(2):190-199.
[13] Sprenger F,Poewe W.Management of motor and non-motor symptoms in Parkinson'S disease[J].CNS Drugs,2013,27(4): 259-272.
[14] 董宏利,刘春风,胡小伟中.帕金森病患者非运动症状对其生活质量的影响[J].中华医学杂志,2014,94(11):815.
[15] 王琰,梁战华.帕金森病早期临床表现和诊断方法的研究进展[J].医学综述,2011,17(2):265.
(本文由浙江省医学会精神病学分会推荐)
Association of non-motor symptoms with quality of life in patients with Parkinson's disease
YAN Yaoyu,SUI Aimin.Department of Psychiatry,Taizhou Second People's Hospital,Taizhou 317200,China
【 Abstract】 Objective To assess the association of non-motor symptoms with quality of life in patients with Parkinson's disease(PD).Methods Forty five PD patients and 50 healthy subjects(control group)were included in the study.The depression, anxiety,intelligence,sleep,memory and the quality of life were assessed with non-motor symptoms of Parkinson's disease questionnaire,mini mental scale,Hamilton depression scale,Hamilton anxiety scale,Pittsburgh sleep index,Alzheimer's disease assessment scale cognitive portion,daily life ability scale in two groups,respectively. Results The intelligence,depression, anxiety,sleep,memory,quality of life scores in PD patients were lower than those in control group.Non-motor symptoms in patients were positively correlated with the duration of disease,negatively correlated with depression,anxiety,and intelligence, memory,sleep and quality of life,and not correlated with age,gender,age of onset. Conclusion Non-motor symptoms should be actively treated with psychological intervention to improve the quality of life for patients with Parkinson's disease.
Parkinson's disease Non-motor symptoms Quality oflife Influence factors
2015-12-22)
(本文编辑:严玮雯)
317200 台州市第二人民医院精神科
闫耀宇,E-mail:zjtzsuiaimin@163.com

