LCBDE与OCBDE治疗胆总管结石的临床疗效对比
吴松 ,杨成林
( 1.陕西省安康市平利县人民医院外科,平利 725500; 2.陕西省安康市中心医院普通外科,安康 725000)
LCBDE与OCBDE治疗胆总管结石的临床疗效对比
吴松1,杨成林2
( 1.陕西省安康市平利县人民医院外科,平利 725500; 2.陕西省安康市中心医院普通外科,安康 725000)
目的:探讨腹腔镜胆总管探查术(LCBDE)与开腹胆总管探查术(OCBDE)治疗胆总管结石的临床疗效对比。方法:将75例胆总管结石患者分为LC组(n=35)和OC组(n=40)。LC组采用腹腔镜胆总管探查术治疗。OC组采用开腹胆总管探查术治疗。对比两组手术治疗效果及肝功能变化情况。随访6个月,对比两组并发症及结石残余情况。结果:两组一次性结石清除率、手术时间对比差异无统计学意义;LC组手术失血量、首次通气时间、住院时间均显著低于OC组,差异有显著性意义;手术后,两组总胆红素(TBIL)、谷丙转氨酶(ALT)、谷草转氨酶(AST)均显著降低;两组术后TBIL、ALT、AST差异无统计学意义;LC组并发症发生率(8.57%)显著低于OC组(32.50%),差异有统计学意义。结论:LCBDE治疗胆总管结石的疗效确切,具有创伤小、恢复快、并发症少等优势。
LCBDE;OCBDE;胆总管结石;手术失血量
胆总管结石是临床外科常见病,临床症状与结石阻塞程度、感染程度相关,严重阻塞时可表现为黄疸,胆道感染可表现为腹部绞痛、黄疸、寒战发热的典型三联征,病情严重者可出现急性胰腺炎、休克,严重影响患者身心健康[1]。胆总管结石临床常规的治疗方法为开腹取石术,改善的治疗效果明确,能有效清除胆管结石,接触胆道梗阻。但由于创伤较大、手术过程中盲目的操作,导致患者术后恢复较缓慢,且并发症的发生率较高[2]。随着微创技术的不断进步,腹腔镜手术被逐步用于临床胆总管结石的治疗,并得到了许多医师的认可[3-4]。本研究对75例胆总管结石患者分布采用LCBDE与OCBDE治疗,对比两种方法的异同,为临床治疗提供参考。现报道如下。
1 资料与方法
1.1 临床资料 将2014年8月~2016年1月我院收治的胆总管结石患者75例作为研究对象,全部患者经影像学确诊为胆总管结石,按照随机数字表法及患者意愿将全部患者分为LC组(n=35)和OC组(n=40)。LC组男19例,女16例,年龄39~76岁,平均(45.18 ±7.25)岁,病程4~19个月,平均(13.08±3.17)个月,胆总管直径(15.97±4.25)mm,结石数量1~5个,平均(3.26±0.78)个,其中伴有黄疸者9例,急性胆囊炎7例,胆源性胰腺炎8例。OC组男25例,女15例,年龄37~78岁,平均(45.09±7.34)岁,病程4~18个月,平均(13.24±3.09)个月,胆总管直径(15.85±4.17)mm,结石数量1~5个,平均(3.18±0.86)个,其中伴有黄疸者8例,急性胆囊炎9例,胆源性胰腺炎7例。两组患者性别、年龄、病程、胆总管直径、结石数、合并症对比差异无统计学意义(P>0.05),具有可比性。
1.2 入组和排除标准 入组标准:①全部患者经B超、CT或MRI检查确诊,且胆总管下端开口无明显狭窄症状;②年龄37~78岁;③全部患者自愿签订知情同意书。排除标准:①既往腹部手术史;②合并其他部位结石;③心、肝、肺功能严重不全者;④结石直径10mm~20mm;⑤手术禁忌者;⑥急性炎症引起粘连或水肿,导致解剖结构模糊者;⑦重症胆管炎或Mirizzi综合症者。
1.3 手术方法 LC组:采用腹腔镜胆总管探查术治疗。采用气管插管全身麻醉,取平卧位,头高脚低,向左倾斜30°。选取肚脐下切长约1.0cm的切口,建立二氧化碳气腹,穿刺1.0cm的trocar管,置入腹腔镜探查腹腔,离断胆囊三角区,分离并结扎胆总管与胆囊动脉,充分游离胆囊暂时作为牵引。分离胆总管浆膜,延纵轴在胆总管上作一长约1.5cm的切口。将纤维胆道镜置入胆总管,同时注入生理盐水以保持胆管适度扩张及视野清晰,仔细观察胆管内各级分支内有无结石及结石的部位、大小、形态、数目。运用取石网篮、钳子、水冲法尽可能将结石取净。通过胆道镜观察是否还有残留结石,并确认左右胆管通畅。然后切除胆囊,留置T型引流管,采用4无损伤缝线缝合胆总管切口,然后向T管内加压注水确认无胆瘘出现。在小网膜孔留置引流管2~3d,缝合切口。术后30d复诊,无残留结石后拔出T管。
OC组,采用开腹胆总管探查术。麻醉及体位与LC组相同。于右侧肋缘下切开,进入腹腔,解剖胆囊三角区。分离及结扎胆总管与胆囊动脉,切除胆囊。常规抽吸出胆汁,切开胆总管前壁,将切口上下缘采用吸收线悬吊,运用纤维胆道镜、取石钳、水冲法除净结石。观察并确认胆总管下端结石已取净。留置T管引流胆汁,于右侧腹部留置乳胶管。缝合切口。术后30d复诊,无残留结石后拔出T管。
1.4 观察指标 记录手术基本情况,包括手术时间、手术失血量、首次通气时间、住院时间;随访6个月,观察患者并发症发生情况,包括疼痛、切口感染、胆瘘、胰腺
炎。术后6个月进行复诊,观察结石残余情况。于术前及术后5d,检查患者TBIL、ALT、AST水平变化。
1.5 统计学处理 数据录入SPSS处理分析,计数资料采用百分率表示,行χ2检验,计量资料采用mean±SD表示,两两比较行t检验,以P<0.05表示差异有显著性意义。
2 结果
2.1 两组治疗情况对比 两组一次性结石清除率、手术时间对比差异无统计学意义(P>0.05);LC组手术失血量、首次通气时间、住院时间均显著低于OC组,差异有显著性意义(P<0.05)。见表1。
2.2 两组肝功能指标变化 手术前,两组TBIL、ALT、AST对比差异无统计学意义(P>0.05);手术后,两组TBIL、ALT、AST均显著降低(P<0.05);两组术后TBIL、ALT、AST差异无统计学意义(P>0.05)。见表2。
2.3 两组并发症及结石残余对比 LC组并发症发生率(8.57%)显著低于OC组(32.50%),差异有统计学意义(P<0.05)。见表3。
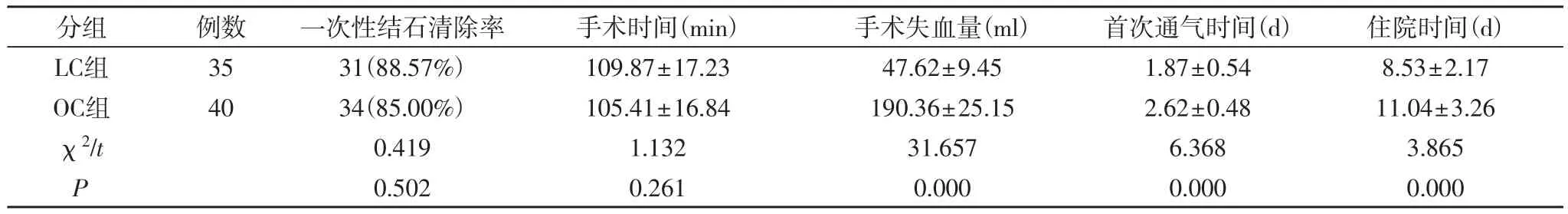
表1 两组一次性结石清除率、手术时间、手术失血量、首次通气时间、住院时间对比
表2 两组TBIL、ALT、AST水平变化(±s,IU/L)
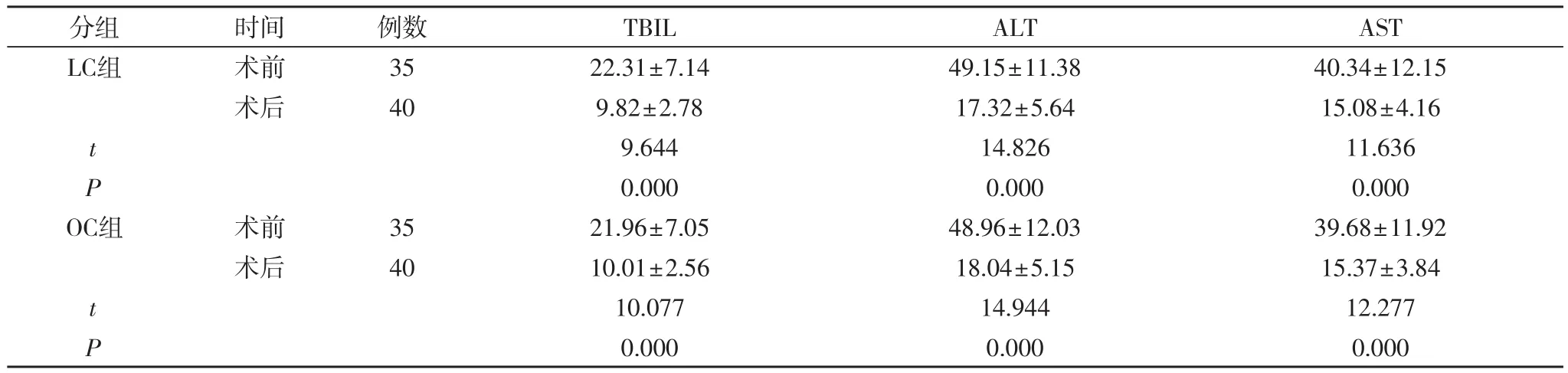
表2 两组TBIL、ALT、AST水平变化(±s,IU/L)
分组 时间 例数 TBIL ALT AST LC组 术前 35 22.31±7.14 49.15±11.38 40.34±12.15术后 40 9.82±2.78 17.32±5.64 15.08±4.16 t 9.644 14.826 11.636 P 0.000 0.000 0.000 OC组 术前 35 21.96±7.05 48.96±12.03 39.68±11.92术后 40 10.01±2.56 18.04±5.15 15.37±3.84 t 10.077 14.944 12.277 P 0.000 0.000 0.000
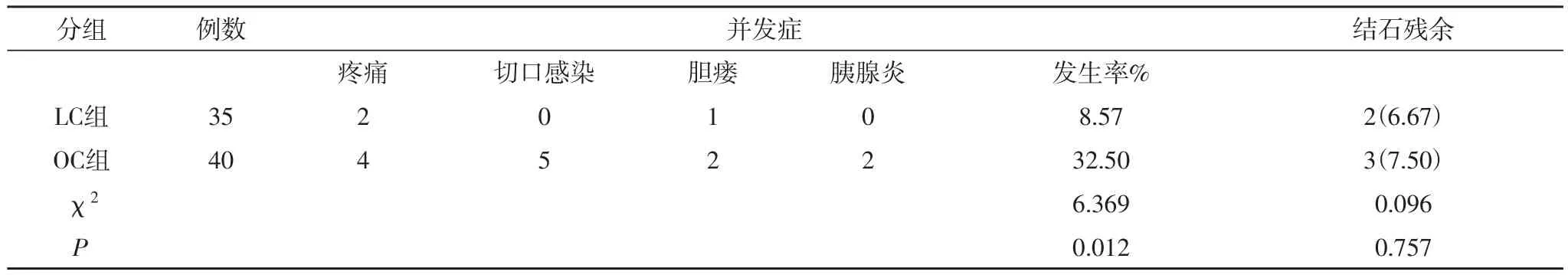
表3 两组并发症及结石残余对比
3 讨论
胆总管结石属于临床普外科良性胆道疾病,开腹取石术是该病的首选治疗方法,临床疗效确切,术后留置T管能有效降低术后胆瘘的风险,并能为残留结石再次进行取石术提供通道[5]。但开腹取石术也存在一定的缺点,手术创伤较大,患者术后恢复较慢,手术操作具有一定的盲目性,术后并发症发生率较高[6]。随着微创技术的进步,腹腔镜用于胆总管结石的报道逐渐增多,并逐渐表现出无法取代的优势[7]。
本研究结果发现,两组术后肝功能指标均显著改善,且改善的程度对比差异无统计学意义。且随访两组一次性结石清除率、及结石残余率无明显差异。结果表明,LCBDE与OCBDE治疗胆总管的疗效相当。本研究结果发现,两组手术时间对比无明显差异。虽然LC组为微创手术,但术前准备、术中操作复杂性显著增加了手术的时间[8]。并且LCBDE对术者临床熟练度的要求较高,增加了手术操作时间。本研究结果显示,LC组手术失血量显著低于OC组。其原因为OCBDE手术需切开腹壁,损伤大量血管引起出血,同时胆管壁切口也引起出血量增多。而LCBDE手术仅需切小部分腹部肌肉,未造成过多血管损伤[9]。刘建强等研究表明,胆道镜取石还能减轻刺激十二指肠乳头及胆道,有助于降低出血量[10]。LCBDE为微创手术,尽可能降低对胃肠道造成刺激,并且无需将腹腔暴露于外界,有效降低的腹腔感染、肠梗阻、肠粘连的发生率,有助于患者术后今早进行下床锻炼,促进胃肠道功能恢复[11-12]。本研究显示,LC组首次通气时间、住院时间均显著低于OC组。结果表明,LCBDE能显著加快胆总管结石患
者术后恢复。本研究结果还发现,LC组术后并发症的发生率显著低于OC组。LC组运用胆道镜取石,反复冲洗胆道,尽可能抽吸漏出的胆汁,有效的降低了胆汁刺激引起的疼痛。腹腔镜手术切口小,失血量低,减轻了切口感染的风险,同时有助于术后恢复[13-14]。胆总管缝合状态与术后胆瘘发生关系密切,胆总管切口越长,缝合难度越大,缝合不严密、打结松开均会引起胆瘘。并且手术引起胆道水肿,会引起胆汁引流受阻,胆总管压力显著增大,极易发生胆瘘[15]。本研究结果提示,LCBDE能显著降低胆总管结石术后并发症的发生,对患者术后恢复及生活质量具有重要意义。
综上所述,LCBDE治疗胆总管结石的疗效确切,与OCBDE相比,具有创伤小、恢复快、并发症少等优势。
[1] 于江涛, 黄强, 王军, 等. 腹腔镜胆道探查术与传统开腹手术治疗胆囊结石合并胆总管结石的临床价值比较[J]. 安徽医科大学学报, 2012, 47(5): 615-616, 封3.
[2] 吴金术. 肝内胆管结石诊治的新视角[J]. 湖南师范大学学报(医学版), 2011, 08(3): 1-2.
[3] 邹浩, 朱红, 张小文, 等. 胆囊结石合并胆总管结石微创治疗方式的选择[J]. 广东医学, 2011, 32(10): 1319-1321.
[4] 潘步建, 周蒙滔, 徐迈宇, 等. 腹腔镜胆总管探查术治疗胆总管结石合并胆囊结石[J]. 中华肝胆外科杂志, 2011, 17(10): 816-819.
[5] 崔鸿斌, 李培武, 王秉钧, 等. 内镜与腹腔镜联合治疗胆囊结石合并胆总管结石的疗效[J]. 中国老年学杂志, 2012, 32(4): 721-722.
[6] 侯宝华, 崔鹏, 陈盛, 等. 不同微创方法治疗胆囊结石合并胆总管结石的疗效比较[J]. 实用医学杂志, 2013, 29(23): 3887-3889.
[7] 孙科, 肖宏, 陈安平, 等. 腹腔镜下经胆囊管逆向乳头插管法治疗胆囊结石合并细径胆总管结石的临床疗效[J]. 中华消化外科杂志, 2016, 15(4): 363-367.
[8] 杨尽晖, 吴金术, 陈晚平, 等. 肝胆管结石合并支气管胆瘘的外科治疗[J]. 湖南师范大学学报(医学版), 2011, 08(2): 35-37.
[9] 何海清, 伍华飞. 肝叶切除联合术后硬质胆道镜治疗复杂肝内胆管结石[J]. 湖南师范大学学报(医学版), 2014, 11(2): 59-61.
[10] 刘建强, 张志坚, 李达周, 等. 不同内镜术式治疗胆总管结石青年患者的长期随访研究[J]. 中华消化内镜杂志, 2013, 30(10): 560-563.
[11] 陈明. 双镜微创与开腹手术治疗胆囊结石合并胆总管结石的临床研究[J]. 天津医药, 2012, 40(10): 1072-1073.
[12] 邹瑞, 杨玉龙, 祁春春, 等. 内镜逆行胰胆管造影取石术与开腹手术治疗胆总管结石的疗效对比研究[J]. 中华普通外科杂志, 2014, 29(11): 857-859.
[13] 侯克柱, 汪云霞, 傅志强, 等. 腹腔镜联合胆道镜治疗胆总管结石的临床疗效观察[J]. 中华老年医学杂志, 2015, 34(11): 1242-1244.
[14] 张楷, 詹峰, 张云, 等. 腹腔镜再次胆道手术治疗胆总管结石[J]. 中华肝胆外科杂志, 2014, 20(4): 265-268.
[15] 谢浩, 龙昊, 宋正伟, 等. 腹腔镜联合胆道镜治疗胆囊结石合并胆总管结石的临床疗效分析[J]. 重庆医学, 2013, 42(20): 2359-2360, 2363.
Comparison of clinical therapeutic effect of LCBDE and OCBDE in the treatment of common bile duct stones
Wu Song1, Yang Cheng-lin2
(1. The People of Shaanxi Province Pingli County Health City Hospital, Surgery, Pingli 725500, China;2. Department of General Surgery, Ankang Central Hospital, Shaanxi, Ankang 725000, China)
Objective To explore the clinical effect of laparoscopic common bile duct exploration(LCBDE)and open common bile duct exploration(OCBDE)in the treatment of common bile duct stones. Methods 75 cases of patients with common bile duct stones were divided into LC group(n=35)and OC group(n=40). Laparoscopic common bile duct exploration was used in the LC group. OC group was treated with open common bile duct exploration. The effect of operation and the changes of liver function were compared between the two groups. After 6 months follow-up, the complications and residual stones in two groups were compared. Results There was no significant difference in the rate of stone removal and operation time between the two groups . The amount of blood loss, ventilation time and hospitalization time were significantly lower in group LC than in group OC. The difference was significant . After surgery, the two groups TBIL, ALT, AST were significantly reduced . There was no significant difference in TBIL, ALT and AST between the two groups . The incidence of complications(8.57%)in group LC was significantly lower than that in group OC(32.50%). The difference was statistically significant. Conclusion LCBDE is effective in the treatment of common bile duct stones, with the advantages of less trauma, faster recovery, less complications and so on.
LCBDE; OCBDE; common bile duct stones; operative blood loss
R657.42
A
1673-016X(2016)05-0123-04
2013-08-01
杨成林,E-mail:yangchengli9156@sina.com

