冠心病合并糖尿病患者血浆6-酮前列腺素F1α水平及随访研究
王志军,李立杰,周建芝,刁增利,黄宇玲,刘铁楠,李素新
·论著·
冠心病合并糖尿病患者血浆6-酮前列腺素F1α水平及随访研究
王志军,李立杰,周建芝,刁增利,黄宇玲,刘铁楠,李素新
目的检测冠心病(CHD)合并糖尿病患者血浆6-酮前列腺素F1α(6-K-PGF1α)水平,随访其主要不良心血管事件(MACE)和再住院发生情况。方法选取2013年7月—2014年6月在华北理工大学附属医院住院的CHD患者270例,根据是否合并糖尿病分为合并糖尿病组(n=134)和不合并糖尿病组(n=136)。记录患者临床情况,测量身高、体质量、血压、心率等,完善心电图、超声心动图、冠状动脉造影等检查。检查血常规、凝血功能及生化指标。测定两组患者6-K-PGF1α水平。随访1年,记录两组患者MACE发生及再住院情况。结果两组性别、有无介入治疗、年龄、BMI、收缩压、舒张压、心率、冠状动脉病变数、冠状动脉严重病变数及超敏C反应蛋白(hs-CRP)、血肌酐(SCr)、血尿酸(UA)、总胆固醇(TC)、三酰甘油(TG)、低密度脂蛋白胆固醇(LDL-C)、高密度脂蛋白胆固醇(HDL-C)水平间差异均无统计学意义(P>0.05)。合并糖尿病组6-K-PGF1α水平低于不合并糖尿病组,差异有统计学意义(P<0.05)。冠状动脉病变数、冠状动脉严重病变数、hs-CRP水平、收缩压与6-K-PGF1α水平均呈直线负相关(r值分别为-0.218、-0.155、-0.139、-0.120,P<0.05)。其中对于合并糖尿病组,冠状动脉病变数、BMI、hs-CRP水平、TC水平与6-K-PGF1α水平呈直线负相关(r值分别为-0.194、-0.179、-0.146、-0.126,P<0.05);对于不合并糖尿病组,冠状动脉病变数、收缩压、hs-CRP水平、冠状动脉严重病变数与6-K-PGF1α水平呈直线负相关(r值分别为-0.241、-0.193、-0.176、-0.175,P<0.05)。两组MACE发生率间差异无统计学意义(P>0.05);而合并糖尿病组再住院率高于不合并糖尿病组,差异有统计学意义(P<0.05)。结论CHD合并糖尿病患者6-K-PGF1α水平较低,再住院风险增加。因此,对于CHD合并糖尿病患者应该进一步强化抗血小板治疗、保护血管内皮功能。
冠心病;糖尿病;6-酮前列腺素F1α;随访研究
王志军,李立杰,周建芝,等.冠心病合并糖尿病患者血浆6-酮前列腺素F1α水平及随访研究[J].中国全科医学,2016,19(25):3045-3049.[www.chinagp.net]
WANG Z J,LI L J,ZHOU J Z,et al.Plasma 6-Ketoprostaglandin F1αlevel of patients with coronary heart disease combined with diabetes and follow-up studies[J].Chinese General Practice,2016,19(25):3045-3049.
在冠心病(CHD)、糖尿病的发病过程中,血管内皮功能损害起到重要启动和促进的作用,前列腺素I2(PGI2)产生于血管内皮细胞,是具有代表性的血管内皮活性物质,PGI2具有扩张血管,抑制血小板聚集,增加冠状动脉血流量的作用。其产生与分解的平衡对控制血管壁与血小板相互反应和维持循环通畅起着非常重要的作用[1]。6-酮前列腺素F1α(6-K-PGF1α)为PGI2稳定的代谢产物,能够代表体内PGI2的水平[2]。因此,本研究旨在检测CHD合并糖尿病患者6-K-PGF1α水平,随访其主要不良心血管事件(MACE)及再住院发生情况,以期为CHD 合并糖尿病患者的综合防治提供临床依据。
1 对象与方法
1.1研究对象选取2013年7月—2014年6月在华北理工大学附属医院住院的CHD患者270例。纳入标准:(1)均符合WHO关于CHD的诊断标准,经冠状动脉造影检查确诊为CHD[3];(2)自愿参加本研究。排除标准:(1)对阿司匹林过敏,或存在哮喘、各种急慢性感染、恶性肿瘤、风湿免疫性疾病、先天性心脏病、严重的肝肾功能不全及全身其他系统疾病;(2)伴出血性疾病或有出血倾向,有抗血小板和抗凝治疗禁忌证。糖尿病的诊断标准:符合下列条件之一,有糖尿病史,空腹血糖≥7.0 mmol/L或餐后2 h血糖≥11.1 mmol/L[4]。根据是否合并糖尿病分为合并糖尿病组(n=134)和不合并糖尿病组(n=136)。本研究经过本院伦理委员会批准,患者均签署知情同意书。
1.2研究方法
1.2.1资料收集记录患者性别、年龄;询问吸烟、饮酒等嗜好,家族史,高血压、糖尿病、高脂血症、脑卒中等疾病史;测量身高、体质量、血压、心率等;完善心电图、超声心动图、冠状动脉造影等检查。将狭窄程度≥50%定义为冠状动脉病变,狭窄程度≥75%定义为严重病变[3]。
1.2.2实验室检查患者入院当天均给予阿司匹林、氯吡格雷负荷量各300 mg,继以阿司匹林100 mg/d、氯吡格雷75 mg/d 抗血小板治疗,连续服药7~10 d后采集空腹静脉血,检查血常规、凝血功能及生化指标。其中生化指标包括超敏C反应蛋白(hs-CRP)、血肌酐(SCr)、血尿酸(UA)、总胆固醇(TC)、三酰甘油(TG)、低密度脂蛋白胆固醇(LDL-C)、高密度脂蛋白胆固醇(HDL-C)等。
1.2.36-K-PGF1α测定采用酶联免疫吸附双抗体夹心法原理定量测定血浆6-K-PGF1α水平,试剂盒购自苏州大学血栓与止血研究室。严格按照产品说明书操作。
1.2.4出院随访所有患者出院后随访1年,记录MACE发生及再住院情况。本研究的MACE包括心绞痛反复发作、心肌梗死、心力衰竭、心源性死亡等。再住院主要指由于心脏的原因再住院。

2 结果
2.1两组一般资料比较合并糖尿病组中,男78例,女56例;介入治疗:有80例,无54例。不合并糖尿病组中,男85例,女51例;介入治疗:有66例,无70例。两组性别、有无介入治疗间差异均无统计学意义(χ2值分别为0.519、3.392,P>0.05)。两组年龄、BMI、收缩压、舒张压、心率、冠状动脉病变数、冠状动脉严重病变数间差异均无统计学意义(P>0.05,见表1)。
2.2两组实验室检查指标比较两组hs-CRP、SCr、UA、TC、TG、LDL-C、HDL-C水平间差异均无统计学意义(P>0.05,见表2)。
2.3两组6-K-PGF1α水平比较合并糖尿病组6-K-PGF1α水平为(23.4±5.1)mmol/L,不合并糖尿病组为(25.4±5.7)mmol/L,两组间差异有统计学意义(t=2.928,P=0.004)。
2.4各指标与6-K-PGF1α水平的相关性分析冠状动脉病变数、冠状动脉严重病变数、hs-CRP水平、收缩压与6-K-PGF1α水平呈直线负相关(r值分别为-0.218、-0.155、-0.139、-0.120,P<0.05)。其中对于合并糖尿病组,冠状动脉病变数、BMI、hs-CRP水平、TC水平与6-K-PGF1α水平呈直线负相关(r值分别为-0.194、-0.179、-0.146、-0.126,P<0.05);对于不合并糖尿病组,冠状动脉病变数、收缩压、hs-CRP水平、冠状动脉严重病变数与6-K-PGF1α水平呈直线负相关(r值分别为-0.241、-0.193、-0.176、-0.175,P<0.05)。
2.5两组MACE发生率及再住院率比较270例患者中,发生MACE者77例(28.5%),其中合并糖尿病组44例(32.8%),不合并糖尿病组33例(24.3%),两组间差异无统计学意义(χ2=2.432,P=0.077);再住院者36例(13.3%),其中合并糖尿病组24例(17.9%),不合并糖尿病组12例(8.8%),两组间差异有统计学意义(χ2=4.823,P=0.021)。
2.6不同其他特征CHD患者6-K-PGF1α水平比较有无高血压、介入治疗及是否发生MACE、再住院CHD患者6-K-PGF1α水平间差异均有统计学意义(P<0.05,见表3)。
3 讨论
PGI2由血管内皮细胞合成,具有较强的扩血管、抑制血小板聚集和舒张血管平滑肌的作用,6-K-PGF1α为PGI2的稳定代谢产物[5-6]。6-K-PGF1α能够保护血管内皮功能,增加血管内皮舒张因子的释放,提高内皮依赖性舒张,并减轻溶酶体和线粒体中血管内皮细胞的组织病理学变化,减少肾上腺素代谢产物及其功能[7-9]。
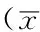
表1 两组一般资料比较±s)
注:1 mm Hg=0.133 kPa
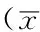
表2 两组实验室检查指标比较±s)
注:hs-CRP=超敏C反应蛋白,SCr=血肌酐,UA=血尿酸,TC=总胆固醇,TG=三酰甘油,LDL-C=低密度脂蛋白胆固醇,HDL-C=高密度脂蛋白胆固醇
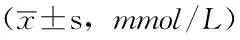
表3 不同其他特征CHD患者6-K-PGF1α水平比较
注:CHD=冠心病,6-K-PGF1α=6-酮前列腺素F1α
本研究结果显示,合并糖尿病组6-K-PGF1α水平低于不合并糖尿病组,说明了CHD合并糖尿病患者的血管内皮功能受损较不合并糖尿病患者更严重,与MA等[1]的研究结果一致。MA等[1]研究也显示,6-K-PGF1α能够明显抑制2型糖尿病大鼠的血小板活化和释放反应,改善内皮功能障碍,抑制血小板介导的动脉血栓形成,减轻糖尿病相关的血管并发症。提示6-K-PGF1α可能反映CHD患者的血管内皮功能。SHEN等[10]研究认为,6-K-PGF1α水平下降可能与细胞异常凋亡有关。本研究结果亦显示,有高血压、介入治疗的CHD患者6-K-PGF1α水平分别低于血压正常和未进行介入治疗的CHD患者。这可能与长期高血压加重血管内皮损害及介入治疗术后血管内皮受损[11]有关。ZUO等[12]研究发现,高血压脑出血患者6-K-PGF1α水平变化与激活炎性级联凝血反应的阻断,以及减少血肿周围水肿的形成和继发性损伤等机制有关。
本研究结果显示,对于CHD不合并糖尿病患者,与6-K-PGF1α水平相关的因素依次为:冠状动脉病变数、冠状动脉严重病变数、收缩压、hs-CRP水平;而对于CHD合并糖尿病患者,与6-K-PGF1α水平相关的因素依次为:冠状动脉病变数、BMI、hs-CRP水平、TC水平。说明6-K-PGF1α水平受到冠状动脉病变数、收缩压、hs-CRP水平、冠状动脉严重病变数、BMI、TC水平等多种心血管危险因素的影响,与临床常见的代谢综合征的各组分有关。临床工作中要有针对性地进行个体化的治疗、积极控制心血管危险因素,根据患者具体的临床情况,采取全面、系统的防治措施。其中冠状动脉病变数和hs-CRP水平是反复出现的与6-K-PGF1α水平相关的因素,这也是临床工作中需要重点干预的靶点和目标。其中冠状动脉病变数体现了CHD冠状动脉病变的范围或者程度,hs-CRP水平是动脉粥样硬化及斑块不稳定的标志物之一,从而推断6-K-PGF1α水平可能反映动脉粥样硬化、冠状动脉狭窄范围、冠状动脉严重程度及动脉粥样硬化斑块的稳定性。周琳等[13]研究也表明,PGI2水平与冠状动脉病变支数及动脉硬化严重程度成反比,提示冠心病患者存在血管内皮细胞分泌血管活性物质的平衡失调。而KARAMAN等[14]研究显示,对于代谢综合征患者,不论是否存在胰岛素抵抗,均出现过量的炎性因子表达。为拮抗血管收缩和炎性反应,代偿合成6-K-PGF1α。代谢综合征组分的组合与胰岛素抵抗患者6-K-PGF1α水平升高,可以对抗血栓素A2导致的血管收缩、血小板聚集的作用和血管内皮功能障碍的发展。
本研究结果显示,合并糖尿病组再住院率高于不合并糖尿病组。说明CHD合并糖尿病患者再住院风险增加。ANGIOLILLO等[15]研究也显示,2型糖尿病是CHD患者预后不良的危险因素,是CHD患者血小板活化的独立危险因素,尤其是对于吸烟、体质量超重的患者。所以对于CHD合并糖尿病患者也应该进行更加规范化的综合治疗,强化血糖、血脂、血压达标,以期达到避免和减少MACE事件和再住院的目的。本研究结果亦显示,发生MACE、再住院的CHD患者6-K-PGF1α水平低于无MACE发生以及未再住院的CHD患者。可见6-K-PGF1α的低水平可以作为CHD患者日后发生MACE及再住院的预测指标,究其原因,正如前面所述,可能由于这些患者6-K-PGF1α水平较低,提示血管内皮功能不良、血小板活化、冠状动脉病变广泛、斑块不稳定有关。GLADKIKH等[16]研究显示,6-K-PGF1α水平较低提示患者血管内皮细胞功能异常、血小板的活性相对增加、血管加压活性升高,是糖尿病患者发生血管病变并发症的可能机制之一。YU等[17]研究显示,增加血小板磷脂中多不饱和脂肪酸的比例,可以减少血栓形成的潜在风险,如降低半胱氨酸和血栓素B2,升高6-K-PGF1α,这也对合理膳食提供了一定的依据。
总之,CHD 合并糖尿病患者6-K-PGF1α水平较低,临床上应注重血管内皮功能、血小板活化、冠状动脉病变、斑块稳定性的综合评价、规范治疗和系统干预,以降低该类患者的再住院风险。
作者贡献:王志军、李立杰进行试验设计与实施、撰写论文、成文并对文章负责;周建芝、刁增利、黄宇玲进行试验实施、评估、资料收集;刘铁楠、李素新进行质量控制与审校。
本文无利益冲突。
[1]MA L,LU N,WU G.Antiplatelet aggregation and endothelial protection of I4,a new synthetic anti-diabetes sulfonylurea compound[J].Platelets,2015,26(4):342-348.
[2]陈懿,陈敏,刘吉勇,等.大鼠脑缺血再灌注后川芎嗪对其血浆TXB2及6-Keto-PGF1α含量的影响[J].血栓与止血学,2009,15(6):246-248.
CHEN Y,CHEN M,LIU J Y,et al.Effects of ligustrazine extracts on the levels of plasma TXB2and 6-Keto-PGF1αafter focal cerebral ischemia in rats[J].Chinese Journal of Thrombosis and Hemostasis,2009,15(6):246-248.
[3]中华医学会,血管病学分会中华血管病杂志编辑委员会.不稳定性心绞痛和非ST段抬高心肌梗死诊断与治疗指南[J].中华心血管病杂志,2007,35(4):295-304.
[4]廖志红,孟栋栋,翁建平.糖尿病的诊断标准及新建议[J].实用医学杂志,2004,20(11):2012-2013.
LIAO Z H,MENG D D,WENG J P.The diagnosis of diabetes mellitus-update report[J].The Journal of Practical Medicine,2004,20(11):2012-2013.
[5]WANG Z,WANG X F,WANG C,et al.Changes of vasoactive polypeptides during postoperative hypertensive crisis in patients with hypertensive intracerebral hemorrhage[J].Chin Med J(Engl),2007,120(23):2129-2131.
[6]丁俊丽,银广悦,檀培芳,等.进展性缺血性卒中血浆血栓素B2及6-酮-前列腺素F1α的研究[J].中国现代医药杂志,2007,9(6):10-12.
DING J L,YIN G Y,TAN P F,et al.Study of throm boxane B2and 6-Keto-PGF1αin patients with ischemic stroke in progression[J].Modern Medicine Journal of China,2007,9(6):10-12.
[7]许苏眉,李龙.血浆血栓素B2和6-酮-前列环素F1α检测对中老年高血压、冠心病诊治的意义[J].临床检验杂志,2004,22(6):454-456.
[8]范甲卯,张健,谢权.冠心病、急性心肌梗死患者血浆中血栓素、前列腺素的水平及临床意义[J].临床和实验医学杂志,2006,5(5):539-541.
[9]周发友,梁朝朝.去势抵抗性前列腺癌靶向治疗机制的研究进展[J].安徽医学,2015,36(10):1307-1309.
[10]SHEN Q,CHEN P,YANG M,et al.The expression of prostacyclin in lungs from patients with chronic obstructive pulmonary disease[J].Zhonghua Jie He He Hu Xi Za Zhi,2010,33(2):114-117.
[11]李俊勇,齐晓勇,李英肖,等.冠心病患者支架术后再狭窄的多因素回归分析[J].中国综合临床,2005,21(12):1070-1072.
[12]ZUO Y,CHENG G,GAO D K,et al.Gross-total hematoma removal of hypertensive basal ganglia hemorrhages:a long-term follow-up[J].J Neurol Sci,2009,287(1/2):100-104.
[13]周琳,张静,袁天阳,等.重组人脑利钠肽对动脉硬化大鼠血管内皮功能的影响[J].中国实验诊断学,2013,17(2):247-251.
ZHOU L,ZHANG J,YUAN T Y,et al.The effects of brain natriuretic peptide on the function of rats arteriosclerosis model vascular endothelial[J].Chinese Journal of Laboratory Diagnosis,2013,17(2):247-251.
[14]KARAMAN I K,LOBANOVA E G,IUBITSKAIA N S.Disturbed synthesis of eicosanoids in patients with metabolic syndrome[J].Klin Med(Mosk),2010,88(3):46-49.
[15]ANGIOLILLO D J,JAKUBOWSKI J A,FRANCHI F,et al.Elevated serum fibrinogen:an independent link between diabetes mellitus,impaired on-clopidogrel platelet inhibition,and major adverse cardiac events after percutaneous coronary intervention[J].J Am Coll Cardiol,2015,65(16):1714-1715.
[16]GLADKIKH N N,IAGODA A V.Endothelium condition and platelet aggregation in patients with newly diagnosed type 1 diabetes mellitus and undifferentiated connective tissue dysplasia[J].Klin Med(Mosk),2009,87(5):52-55.
[17]YU X M,LI D,XIE H B,et al.Relations of platelet phospholipid fatty acids to thrombotic risk factors in middle-aged and geriatric patients with hyperlipidemia[J].Zhonghua Yi Xue Za Zhi,2007,87(2):105-108.
(本文编辑:崔沙沙)
Plasma 6-Ketoprostaglandin F1αLevel of Patients with Coronary Heart Disease Combined with Diabetes and Follow-up Studies
WANGZhi-jun,LILi-jie,ZHOUJian-zhi,DIAOZeng-li,HUANGYu-ling,LIUTie-nan,LISu-xin.DepartmentofCardiology,NorthChinaUniversityofScienceandTechnologyAffiliatedHospital,Tangshan063000,China
Correspondingauthor:WANGZhi-jun,DepartmentofCardiology,NorthChinaUniversityofScienceandTechnologyAffiliatedHospital,Tangshan063000,China;E-mail:wzj300@163.com
ObjectiveTo detect the level of plasma 6-Ketoprostaglandin F1α(6-K-PGF1α) of patients with coronary heart disease(CHD) combined with diabetes,and to investigate patients′ major adverse cardiovascular events(MACE) and occurrence of rehospitalization.Methods270 CHD patients,who were in North China University of Science and Technology Affiliated Hospital from July 2013 to June 2014,were selected.According to whether combined with diabetes,patients were divided into group combined with diabetes(n=134) and group without diabetes(n=136).The clinical condition of the patients was recorded,height,weight,blood pressure,heart rate were measured,and examinations of electrocardiogram,echocardiography,and coronary angiography were carried out.Blood routine,blood clotting function,biochemical indicators were examined.6-K-PGF1αlevel of patients in two groups was detected.Follow-up lasted for one year,MACE events and rehospitalization situation of patients in two groups were recorded.ResultsThe comparison of gender,interventional treatment,age,BMI,systolic blood pressure,diastolic blood pressure,heart rate,number of coronary artery lesions,number of severe coronary lesions and levels of sensitivity C-reactive protein(hs-CRP),serum creatinine(SCr),uric acid(UA),total cholesterol(TC),triglyceride(TG),low density lipoprotein cholesterol(LDL-C),high density lipoprotein cholesterol(HDL-C) between two groups were not significantly different(P>0.05).The 6-K-PGF1αlevel of patients in group combined with diabetes were significantly lower than that in group without diabetes(P<0.05).The number of coronary artery lesions,number of severe coronary lesions,hs-CRP level,systolic blood pressure presented a negative linear correlation with 6-K-PGF1αlevel(rvalue was-0.218,-0.155,-0.139,-0.120 respectively;P<0.05).For group combined with diabetes,the number of coronary artery lesions,BMI,hs-CRP level,TC level showed a negative linear correlation with 6-K-PGF1αlevel(rvalue was-0.194,-0.179,-0.146,-0.126 respectively;P<0.05);for group combined without diabetes,the number of coronary artery lesions,systolic pressure,hs-CRP level,number of severe coronary lesions manifested a negative linear correlation with 6-K-PGF1αlevel(rvalue was-0.241,-0.193,-0.176,-0.175 respectively;P<0.05).The occurrence rates of MACE in two groups were not significantly different(P>0.05);the rehospitalization rate of group combined with diabetes was significantly higher than that of group combined without diabetes(P<0.05).ConclusionThe 6-K-PGF1αlevel of CHD patients with diabetes is lower,while the risk of hospitalization again is increased.Therefore,CHD patients combined with diabetes should further strengthen anti-platelet therapy and protect vascular endothelial function.
Coronary disease;Diabetes mellitus;6-Ketoprostaglandin F1 alpha;Follow-up studies
2010年河北省卫生厅医学科学研究重点课题计划项目(20100474)
063000河北省唐山市,华北理工大学附属医院心血管内科(王志军,李立杰,刁增利,黄宇玲,刘铁楠,李素新);华北理工大学校医院(周建芝)
王志军,063000河北省唐山市,华北理工大学附属医院心血管内科;E-mail:wzj300@163.com
R 541.4
A
10.3969/j.issn.1007-9572.2016.25.009
2016-04-07;
2016-07-18)

