不同放疗时机对诱导化疗的局限型NSCLC患者疗效、免疫功能及预后的影响
王巍,刘冉生,张爱旭,袁智勇
(天津医科大学肿瘤医院,天津300060)
不同放疗时机对诱导化疗的局限型NSCLC患者疗效、免疫功能及预后的影响
王巍,刘冉生,张爱旭,袁智勇
(天津医科大学肿瘤医院,天津300060)
目的研究不同放疗时机对诱导化疗的局限型非小细胞肺癌(NSCLC)患者的临床疗效、免疫功能及预后的影响。方法 选取96例接受放疗与NP方案化疗联合治疗的局限型NSCLC患者,依据放疗时机选择的不同将其均分成A、B、C组,放疗分别开始于化疗0、2、5个周期后,比较3组临床疗效、不良反应以及免疫功能指标(CD3+、CD4+、CD8+和NK细胞百分比),并利用Kaplan-Meier法对3组预后的生存曲线进行分析。 结果A、B、C组治疗总有效率分别为77.4%、62.5%、46.9%,3组及各组间比较,P均<0.05;3组及各组间不良反应发生率比较,P均<0.05;3组CD3+、CD4+、CD8+和NK细胞百分比均较治疗前降低,以A组为著(P均<0.05);A、B组累计生存率差异无统计学意义,但均高于C组(P均<0.05)。 结论 随着放疗介入时间的延长,局限型NSCLC患者的疗效降低,预后更差,但是对免疫功能的影响相对变小。
肺肿瘤;化学疗法;放射疗法;免疫功能
肺癌作为一种常见的恶性肿瘤,对人类的健康甚至生命产生了极大威胁,其组织学分类主要包括小细胞肺癌(SCLC)和非小细胞肺癌(NSCLC),其中又以NSCLC最常见。NSCLC的类型较多,如腺癌、鳞状细胞癌、大细胞癌等,其总体5年生存率都很低,且具有较高的恶性程度,大部分患者在诊断之时病情已经恶化转移,失去了手术治疗机会[1~3],所以放化疗联合治疗已经成为NSCLC治疗的重要手段。目前临床上常用NSCLC的一线化疗方案主要包括NP、TP、GP、DP、AP等,其中又以NP方案(长春瑞滨+顺铂)最常见,虽然各化疗方案的临床疗效值得肯定,但是放疗介入的时间对联合治疗的效果也有着重要影响,且存在争议[4~6]。2008年3月~2010年10月,我们探讨了不同放疗时机对化疗的局限型NSCLC患者临床疗效、免疫功能以及预后的影响。现报告如下。
1 资料与方法
1.1临床资料96例局限型NSCLC患者,均经病理检查确诊,均接受NP化疗联合放疗。男62例、女34例,年龄41~78岁。病理类型:腺癌、鳞癌、大细胞癌分别为45、32、19例,有吸烟史71例。入选标准:临床分期为Ⅲ、Ⅳ期,失去手术治疗机会或不愿进行手术,入院前未接受其他治疗,不存在放化疗禁忌证,知情并同意本研究的患者。排除标准:伴有严重肝肾功能障碍、免疫系统疾病、精神异常、不配合治疗的患者。随机将患者均分成A、B、C组,各32例,3组年龄、性别、病理类型及吸烟史有可比性。
1.2治疗方法均接受NP方案(长春瑞滨+顺铂)化疗,第1~3天静滴顺铂(20 mg/m2,溶于500 mL生理盐水) 2~3 h,第1、8天静注长春瑞滨(25~30 mg/m2,溶于50 mL生理盐水),3周为1个周期。A组介入放疗与化疗同步,B组在化疗2个周期后行介入放疗,D组在化疗5个周期后行介入放疗。放疗:放疗设备为医科达6MV-X直线加速器,计划靶区包括原发灶、同侧肺门、纵膈,2 Gy/次,5次/周,总放射剂量(DT) 60 Gy,如有颈部、锁骨上淋巴结转移灶亦行放疗,DT 60 Gy,完全缓解者做预防性全脑照射,DT 30 Gy/10 Fx。
1.3免疫功能指标的检测利用全自动血细胞分析仪检测患者治疗前后CD3+、CD4+、CD8+和NK细胞的百分比。
1.4疗效评价依据CT或MRI检查以及实体瘤疗效评价标准[7]进行疗效评价,包括以下几种情况:病变进展(PD):病变两径的乘积增大>25%;病变稳定(SD):病变两径的乘积增大≤25%,或缩小≤50%;部分缓解(PR):病变两径的乘积缩小>50%,且持续时间>1个月;完全缓解(CR):病变完全消失时间>1个月。总有效率=(完全缓解数+部分缓解数)/总病例数×100%。并定期对出院的患者进行电话回访和门诊随访。
2 结果
2.13组临床疗效比较治疗过程中,A组有1例患者因为严重的恶心、呕吐不良反应,退出此项研究。A组CR、PR、SD、PD分别为8、16、5、2例,总有效率77.4%;B组分别为7、13、8、4例,总有效率62.5%;C组分别为5、10、10、7例,总有效率46.9%。3组总有效率比较,χ2=6.225,P=0.044。
2.23组免疫功能指标比较见表1。

表1 3组免疫功能指标比较(%,
注:与同组治疗前相比,*P<0.05; 与B、C组治疗后相比,#P<0.05。
2.33组不良反应比较A组消化道反应2例(包括退出研究的1例)、白细胞减少3例、放射性皮炎2例、放射性肺炎2例、放射性食管炎4例,不良反应发生率为40.6%;B组分别为1、3、1、2、1例,不良反应发生率为25.0%。C组分别为2、1、1、0、1例,不良反应发生率为15.6%,3组及各组间不良反应发生率比较,P均<0.05。
2.43组预后比较对出院患者进行电话或门诊回访,截止至2015年10月末,失访5人。A、B两组的累计生存率差异不存在统计学意义,但都显著高于C组(P均﹤0.05)。见图1。
3 讨论
NSCLC作为呼吸系统中最为常见的恶性肿瘤,具有生长速度快、恶性程度高且易转移等特点。NSCLC患者的生存期很短,不经治疗的情况下约为3个月,在治疗后5年的生存率也不足20%,患者主要的死亡原因是远处癌的转移和严重不良反应引起的并发症[8]。目前化放疗联合应用是临床上治疗晚期NSCLC的最好方案,其能够有效提高近远期临床疗效,降低转移和复发率,延长患者预后生存期,但对于放疗介入治疗的最佳时间目前尚无明确定论。有研究表明,相对于晚期放疗,早期放疗会使局限期NSCLC患者获得更大的生存效益[9~11],但又有研究表明相对于早期放疗,晚期放疗会明显降低患者的并发症发生率[12~14],因此,把握疗效和并发症发生率的平衡是确定放疗介入最佳时间的关键。
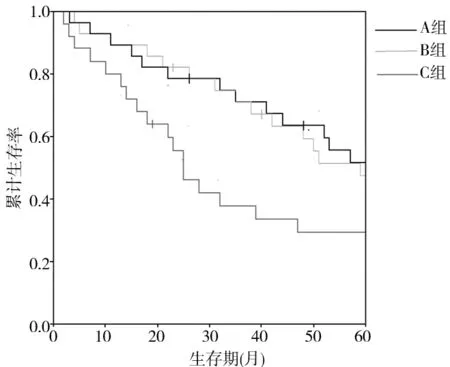
图1 3组预后生存曲线
本研究首先比较了不同介入时间的放疗联合化疗治疗局限性型NSCLC的临床疗效,结果显示,3组总有效率分别为77.4%、62.5%、46.9%,呈明显降低趋势,表明放疗介入的时间越早治疗效果越好。同时,我们还对患者在治疗过程中产生的不良反应进行了监测,结果发现3组中均有患者出现了消化道反应、白细胞减少、放射性皮炎、放射性肺炎、放射性食管炎、其他等常见的不良反应,且A组还有一例患者因不良反应严重而退出此次研究,其余患者的不良反应情况都不太严重,未影响治疗进程,统计分析后发现3组以上的不良反应发生率差异存在统计学意义,且呈降低趋势,表明放疗介入的时间越早不良反应的发生率越高;由于放化疗在杀死癌细胞的过程中,不可避免也会对正常的组织细胞产生不同程度损害,尤其是免疫细胞,严重时可以抑制免疫功能、破坏免疫系统、引发各种感染、危及患者生命,因此在治疗过程中监测免疫指标有重要的意义[15]。另外,T淋巴细胞和NK细胞是免疫过程的核心细胞,它们数值上的变化直接反映了免疫功能的变化。本研究发现,与治疗前相比,CD3+、CD4+、CD8+、NK细胞的百分比均有所下降,且A组下降更明显,表明放疗介入时间越早对免疫功能的影响越大,但过早介入放疗会加重对免疫功能的损害。本研究结果发现A、B组的累计生存率差异无统计学意义,但显著高于C组,表明放疗介入的时间越早越有利于延长患者的生存期。
综上所述,在治疗局限型NSCLC的过程中,放疗介入的时间越早临床疗效越高,且预后生存期也越长,但另一方面,不良反应发生率也越高、免疫功能损害也越严重,极大地影响了患者的生存质量。本研究发现化疗2个周期后介入放疗不但有着较好的临床疗效和较长生存率,而且还具有较少的不良反应和较轻的免疫功能影响,这将为今后更科学、合理、有效制定治疗NSCLC的临床策略提供重要依据。
[1] Dawe DE, Ellis PM. The treatment of metastatic non-small cell lung cancer in the elderly: an evidence-based approach [J]. Front Oncol, 2014,10(4):178.
[2] Kim YH, Nagai H, Ozasa H, et al. Therapeutic strategy for non-small-cell lung cancer patients with brain metastases[J]. Biomed Rep, 2013,1(5):691-696.
[3] Hsu CL, Chen JH, Chen KY, et al. Advanced non-small cell lung cancer in the elderly the impact of age and comorbidities on treatment modalities and patient prognosis [J]. J Geriatr Oncol, 2015,6(1):38-45.
[4] Kalemkerian GP, Akerley W, Bogner P, et al. Small cell lung cancer[J]. J Natl Compr Canc Netw, 2013,11(1):78-98.
[5] 欧广飞,王绿化,张红星,等.289例局部晚期非小细胞肺癌放疗和放化综合治疗结果[J].中华放射肿瘤杂志,2006,16(2):86-90.
[6] 刘姝梅,杨海涛,季淑玉,等.吉西他滨联合顺铂和长春瑞滨联合顺铂方案治疗晚期非小细胞肺癌疗效及不良反应比较[J].中国医药,2009,4(2):103-104.
[7] Sehild SE, Bonner JA, Hillman S, et al. Results of a phaseⅡstudy of high-dose thoraeic radiation therapy with eoneurrent cisplatin and etoposide in limited-stage small cell lung cancer (NCCTG95-20-53)[J]. J Clin Oncol, 2007,25(21):3124-3129.
[8] Segawa Y, Kiura K, Takigawa N, et al. Phase Ⅲ trail comparing docetaxel and eisplatin combination chemotherapy with mitomycin,vindesine, and cisplatin combination chemotherapy with concurrent thoracic radiotherapy in locally advanced non small cell lung cancer [J]. J Clin Oncol, 2010,28(20):3299-3306.
[9] Stinchcombe TE, Gore EM. Limited-stage small cell lung cancer: current chemoradiotherapy treatment paradigms[J]. Oncologist, 2010,15(2):187-195.
[10] Grutters JP, Kessels AG, Pijls-Johannesma M, et al. Comparison of the effectiveness of radiotherapy with photons,protons and carbon-ions for non small cell lung cancer: A Meta-analysis[J]. Radiother Oncol, 2010,95(1):32-40.
[11] Okamoto K, Okamoto I, Takeda M, et al. A phase Ⅰ study of split-dose cisplatin and etoposide with concurrent accelerated hyperfractionated thoracic radiotherapy in elderly patients with limited-disease small cell lung cancer[J]. Jpn J Clin Oncol, 2014,44(8):743-748.
[12] 周绍兵,刘阳晨,高飞,等.后程适形放疗治疗联合NP方案同步化疗治疗Ⅲ期非小细胞肺癌[J].临床肿瘤学杂志,2010,15(2):171-172.
[13] Sun JM, Ahn YC, Choi EK, et al. Phase Ⅲ trial of concurrent thoracic radiotherapy with either first- or third-cycle chemotherapy for limited-disease small-cell lung cancer[J]. Ann Oncol, 2013,24(8):2088-2092.
[14] 郭占文,李玉,拱玉华,等.非小细胞肺癌患者放疗前后机体免疫功能变化的研究[J].中国免疫学杂志,2000,2(2):103-105.
[15] 倪金星,王康.放疗对肿瘤患者免疫功能影响的研究进展[J].齐齐哈尔医学院学报,2015,7(7):1037-1039.
Effects of different radiotherapy timing on outcomes of limited-stage non-small-cell lung cancer with induction chemotherapy
WANGWei,LIURansheng,ZHANGAixu,YUANZhiyong
(1TianjinMedicalUniversityCancerInstituteandHospital,Tianjin300060,China)
ObjectiveTo study the effects of different timing of radiotherapy on the clinical efficacy, immune function and prognosis of patients with limited-stage non-small-cell lung cancer (NSCLC) by induction chemotherapy.MethodsNinety-six cases of limited-stage NSCLC who received combination therapy of NP chemotherapy and radiotherapy were selected. They were divided into 3 groups (A, B, C) randomly according to the different initial time of radiotherapy. Patients in the groups A, B and C started to receive the radiotherapy after 0, 2 and 5 cycles of NP chemotherapy, respectively. The clinical efficacy, adverse reactions and immune function (CD3+, CD4+, CD8+and NK cell percentage) of the three groups were compared, and Kaplan-Meier was used to estimate the survival curve about prognosis of patients in the three groups.ResultsThe total effective rates of groups A, B and C were 77.4%, 62.5% and 46.9% respectively, and significant difference was found between and among these three groups (allP<0.05). The adverse reaction rates of three groups also had significant difference (allP<0.05). The cell percentage of CD3+, CD4+, CD8+and NK in the three groups was significantly lower than that before treatment, and the most significant decline was found in the group A (allP<0.05). The difference of survival rate between groups A and B was not significant, but they were both higher than that of group C (allP<0.05).ConclusionAs the prolonged time of radiation, the curative effect of patients with limited-stage NSCLC is decreased and the prognosis is poor, but its effect on immune function was relatively less.
lung carcinoma; chemotherapy; radiotherapy; immune function
国家自然科学基金资助项目(81472797)。
王巍(1979-),男,本科,主要从事肿瘤放射治疗技术和医学影像技术的研究。E-mail:wangweitj@sina.com
10.3969/j.issn.1002-266X.2016.17.006
R734.2
A
1002-266X(2016)17-0019-03
2016-01-08)

