盆底肌功能锻炼联合肌电刺激对盆底功能障碍患者功能恢复及生活质量的影响
王秀凤,尚 陈,尹晓辉,王珊珊,张 倩
(解放军总医院第一附属医院,北京 100048)
盆底肌功能锻炼联合肌电刺激对盆底功能障碍患者功能恢复及生活质量的影响
王秀凤,尚陈,尹晓辉,王珊珊,张倩
(解放军总医院第一附属医院,北京 100048)
目的探讨盆底肌功能锻炼联合肌电刺激对盆底功能障碍患者盆底功能及生活质量的影响。方法选择80例产后盆底功能障碍患者作为研究对象,根据随机数字表法分为2组,对照组40例给予盆底肌功能锻炼治疗,观察组在对照组治疗基础上加用肌电刺激治疗。治疗6周后比较2组临床效果及生活质量改善情况。结果观察组手测盆底肌力、盆底Ⅰ类肌纤维肌电压、盆底Ⅱ类肌纤维肌电压、盆底Ⅰ类肌纤维疲劳度均高于对照组(P均<0.05);观察组0度、Ⅰ度比例均显著高于对照组(P均<0.05);观察组治疗后6,12个月PFIQ-7、PFDI-20评分均显著低于对照组(P均<0.05);观察组尿失禁发生率显著低于对照组(P<0.05)。结论盆底肌功能锻炼联合肌电刺激减少了产后盆底功能障碍患者尿失禁的发生,促进了患者盆底功能恢复,改善了患者近期生活质量,值得临床重视。
盆底功能障碍; 盆底肌功能锻炼;肌电刺激;盆底功能;生活质量
盆底功能障碍指的是多种因素造成的盆底脏器脱垂,包括压力性尿失禁、阴道前壁或后壁膨出、子宫脱垂等症状为主的一组疾病,其临床表现主要有生殖道瘘、便秘、尿失禁、尿潴留以及脱垂物溃疡等。临床中分娩、妊娠会导致女性盆底肌肉、泌尿生殖系统发生较大生理解剖学变化,一般会在产后6~8周时恢复至正常水平,但在分娩损伤、多产、高龄、产式等因素影响下无法及时修复,从而导致盆底功能障碍的发生[1]。其中压力性尿失禁是盆底功能障碍患者最为常见一种类型,患者主要表现为运动、大笑、咳嗽等腹压突然升高时,使尿液不自主溢出,对患者生活质量及性生活造成严重影响[2]。因此,分娩后要定时复查盆底肌力恢复情况,如果肌力降低则及时治疗。目前,对于盆底功能障碍治疗方案较多,包括外科手术、药物、膀胱训练、生物反馈、肌电刺激、盆底肌功能锻炼等,外科手术创伤较大,多数患者选择保守疗法,当保守治疗无效或盆底功能障碍病情较为严重者可行盆底重建术治疗[2]。本研究分析了盆底肌功能锻炼联合肌电刺激对盆底功能障碍患者盆底功能及生活质量的影响,旨在为临床治疗提供参考依据。
1 临床资料
1.1一般资料选择我院2011年5月—2013年5月收治的80例产后盆底功能障碍患者作为研究对象,均符合国际尿控协会制定的诊断标准[3]。入选标准:①所有患者均为阴道自然分娩及单胎妊娠;②学历水平在初中及以上;③无精神、智力以及阅读障碍;④POP-Q分度为0度、Ⅰ度和Ⅱ度[4];⑤签署知情同意书,患者自愿参加本次研究。排除标准:①伴有泌尿系统感染、阴道炎、盆腔炎等生殖泌尿系统感染患者;②易失访患者。80例患者按照随机数字表法分为2组:观察组40例,年龄21~42(27.89±4.65)岁;孕次1~5(2.32±0.24)次;产次1~3(2.01±0.36)次;伴尿失禁23例;POP-Q分度0度25例,Ⅰ度10例,Ⅱ度5例。对照组40例,年龄20~44(28.41±4.69)岁;孕次1~5(2.39±0.27)次;产次1~3(2.04±0.32)次;伴尿失禁25例;POP-Q分度:0度22例,Ⅰ度12例,Ⅱ度6例。2组一般资料比较差异无统计学意义(P均>0.05),具有可比性。
1.2方法首先向80例患者讲解关于盆底功能障碍的发病原因及治疗方式等相关知识,使其了解盆底肌功能锻炼等的重要意义,从而取得患者的配合。对照组行盆底肌功能锻炼,嘱患者缩紧肛门,缩进3~5 s后放松,连续重复上述动作15~30 min,每天锻炼2~3次,6周为1个疗程。对肌肉只有微弱收缩或者感觉不到肌肉收缩的患者,可通过阴道触诊进行指导,检查者将示指伸入阴道后穹隆下约1.5 cm处位置,向后外侧挤压盆底肌,如果此时阴道可以同时放入2根手指,然后左右两侧均要施加一定压力,使得肌肉牵张感受器受到一定刺激,从而增强收缩,在检查过程中要指导患者收缩。观察组在对照组治疗基础上加用肌电刺激,采用法国Vivaltis公司生产的PHENIX USB4型盆底康复治疗仪进行电刺激,对患者尿道括约肌进行刺激,在进行点刺激前要根据患者具体情况制定电刺激方案,在进行盆底肌训练时,如果患者盆底肌肉收缩较弱或者不会收缩,可给予功能性电刺激,使得本体感觉被唤醒,电刺激强度要控制在患者可耐受范围内,以无疼痛感觉上限为最佳值。在电刺激过程中,如果产妇对电刺激不敏感,操作者不要盲目增加电刺激强度,可先增加脉冲指数。电刺激本身也存在一个耐受过程,为取得最佳效果常需要上调电刺激参数,可按照1%~5%的幅度调整上调刺激强度。每天2次,每次15 min,6周为1个疗程。
1.3观察指标治疗后3个月时采用盆底肌力手测分级(Oxford评分法)对患者盆底肌力进行评价[5],包括6个问题,评分为0~5分,0分为无收缩,5分为完全收缩且持续对抗,得分越高表示患者盆底肌力恢复越好。分别于治疗前及治疗后6个月、12个月通过盆底功能障碍评分(PFDI-20)、盆底功能影响评分(PFIQ-7)评价患者生活质量[6],其中PFDI-20共包括20个问题,满分为300分,得分越高表示患者症状越严重;PFIQ-7由3个分量表共21个条目构成,满分为300分,分数越高表示盆底功能障碍影响生活质量程度越高。治疗后3个月时观察2组患者尿失禁发生率。
2 结 果
2.12组盆底肌力比较观察组手测盆底肌力、盆底Ⅰ类肌纤维肌电压、盆底Ⅱ类肌纤维肌电压、盆底Ⅰ类肌纤维疲劳度均高于对照组(P均<0.05),2组盆底Ⅱ类肌纤维疲劳度比较差异无统计学意义(P>0.05)。见表1。

表1 2组盆底肌力比较±s)
2.22组治疗前后POP-Q分度及尿失禁发生率比较治疗后观察组0度、Ⅰ度比例均显著高于对照组(P均<0.05);观察组尿失禁发生率显著低于对照组(P<0.05);2组治疗后Ⅱ度比例比较差异无统计学意义(P>0.05)。见表2。
2.32组PFIQ-7、PFDI-20评分比较2组治疗后PFIQ-7、PFDI-20评分均显著低于治疗前(P均<0.05);观察组治疗后6,12个月观察组PFIQ-7、PFDI-20评分均显著低于对照组(P均<0.05)。见表3。
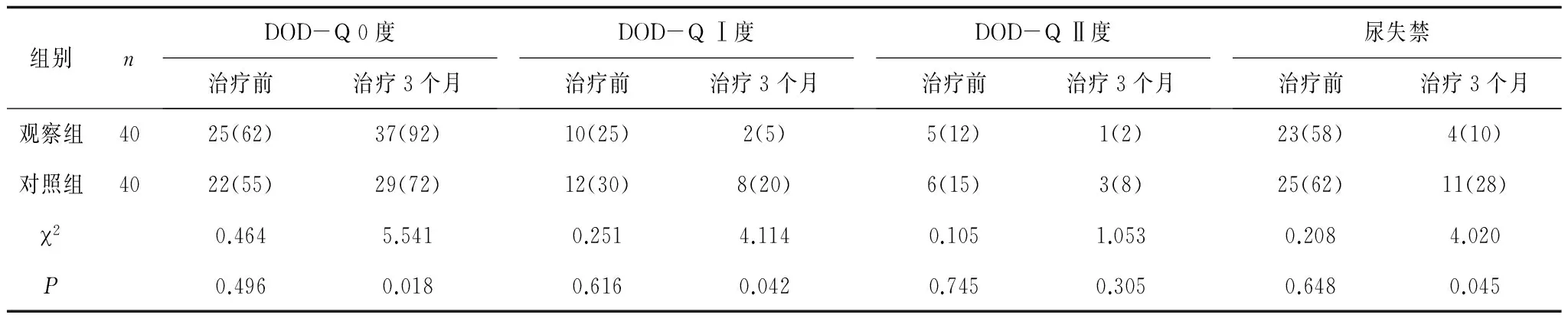
表2 2组治疗前后POP-Q分度及尿失禁发生率比较 例(%)
3 讨 论
产后盆底功能障碍性疾病为妊娠及分娩期女性特发疾病,其发病机制目前尚未完全明确,大多数学者认为在妊娠时,过度增大的子宫会对盆腔器官造成挤压,而在分娩时,提肛肌损伤、会阴撕裂等损伤会间接或者直接造成神经功能损害,引发盆底肌肉功能受损,从而使得盆底肌力降低,该病临床症状以盆腔器官脱垂、压力性尿失禁最为常见[7]。流行病学调查显示[8],盆底功能障碍发病率为10%~30%。

表3 2组患者治疗前后PFIQ-7、PFDI-20评分比较,分)
注:①与治疗前比较,P<0.05。
目前,对于盆底功能障碍的临床治疗方案比较多,对于病情程度为轻中度的患者给予保守治疗已得到广大学者的一致认可,而且保守治疗的有效性、安全性也到了临床证实。其中盆底肌锻炼为临床应用较多的一种保守治疗方式。盆底肌锻炼即Kegel运动法,通过患者的自身感受性来使耻骨-尾骨的肌肉群得到锻炼,从而达到改善盆底微循环和盆底肌群功能的目的[9]。盆底肌锻炼的优点是不受环境影响,锻炼方式简便易掌握,而缺点是受患者自身心理、意识影响较严重,部分患者甚至感受不到肌肉收缩,此时需要医护人员协助进行锻炼。肌电刺激疗法则是通过电极对神经进行刺激,使得交感神经通路充分兴奋,并抑制副交感神经,从而起到锻炼肌群收缩的作用;同时,肌电刺激疗法还能够产生电生理活动,直接刺激肌群及组织,从而有利于肌群收缩[10]。
本研究中,笔者重点分析了盆底肌功能锻炼联合肌电刺激对盆底功能障碍患者功能恢复及生活质量的影响,结果显示,治疗3个月后观察组手测盆底肌力、盆底Ⅰ类肌纤维肌电压、盆底Ⅱ类肌纤维肌电压、盆底Ⅰ类肌纤维疲劳度较对照组明显提高,表明在盆底肌功能锻炼的基础上加用肌电刺激疗法有助于提高盆底功能障碍患者的盆底功能。临床研究显示,盆底功能障碍患者尿失禁常与轻中度盆腔脏器脱垂并存,从而增加了患者痛苦。本研究中,治疗后观察组0度、Ⅰ度比例显著高于对照组;观察组尿失禁发生率显著低于对照组,表明盆底肌功能锻炼联合肌电刺激减少了尿失禁的发生,改善了患者盆腔脏器脱垂,与梁日新[11]的临床研究较为接近。
压力性尿失禁主要是由于盆底肌松弛,尿道近端和膀胱颈过度下移,造成尿道括约肌功能异常所致。本研究中,观察组尿失禁发生率显著低于对照组,表明肌电刺激能够减少了尿失禁的发生。主要作用机制可能为对阴部神经传出纤维产生刺激,使得尿道周围横纹肌、盆底肌肉、肛提肌等肌肉群功能增强,提高了机体尿道关闭压;同时,对阴部神经传入纤维产生刺激,抑制逼尿肌肉核过度兴奋,经盆神经至逼尿肌肉,从而抑制了逼尿肌肉的收缩[12]。盆底功能障碍患者尿路刺激症状如尿失禁、尿频、尿急等严重影响了患者身心健康,导致生活质量下降。本研究治疗后2组PFIQ-7、PFDI-20评分均显著低于治疗前,表明单纯进行盆底肌功能锻炼也有助于改善患者生活质量,而观察组治疗后6,12个月PFIQ-7、PFDI-20评分均显著低于对照组,表明加用肌电刺激可显著提高患者的生活质量。因此,可将盆底肌功能锻炼作为常规治疗手段,同时给予肌电刺激疗法以协助提高盆底肌神经的敏感性,从而引导患者形成正确的肌肉收缩方式,最终达到治愈的目的。
综上所述,盆底肌功能锻炼联合肌电刺激减少了产后盆底功能障碍患者尿失禁的发生,促进了患者盆底功能恢复,改善了患者近期生活质量,值得临床重视。
[1]姜海燕,叶丽华,居红芳,等. 盆底肌功能训练、生物反馈加电刺激及阴道圆锥训练治疗产后盆底功能障碍的对比研究[J]. 中国妇幼保健,2012,27(30):4815-4816
[2]曲坚,张晓薇. 妊娠及分娩对盆底功能影响的探讨[J]. 实用妇产科杂志,2010,26(4):304-306
[3]陈玉清,裴慧慧,陈蓓,等. 盆底康复训练对改善产后盆底肌功能的作用[J]. 中国康复医学杂志,2013,28(3):234-237;257
[4]陈燕辉,杨卫萍,邓敏端. 盆底肌肉训练对女性盆底功能障碍性疾病的康复效果[J]. 广东医学,2012,33(6):757-759
[5]魏秀丽. 盆底肌功能锻炼与电刺激联合生物反馈对产后盆底功能障碍的干预效果[J]. 中国妇幼保健,2011,26(1):26-27
[6]陈萍. 全盆底重建术与改良全盆底重建术对患者生活质量影响的对比分析[J]. 中国现代医学杂志,2014,24(5):84-87
[7]林丽莎,黄吴健,宋岩峰,等. 分娩方式对产妇早期盆底功能障碍的影响分析[J]. 实用妇产科杂志,2012,28(9):785-788
[8]Kargar Jahromi M,Talebizadeh M,Mirzaei M. The effect of pelvic muscle exercises on urinary incontinency and self-esteem of elderly females with stress urinary incontinency, 2013[J]. Glob J Health Sci,2014,7(2):71-79
[9]杨晓,刘玉玲. 盆底肌肉训练对产后盆底功能障碍的效果分析[J]. 国际妇产科学杂志,2013,40(2):164-166
[10] 杜霄. 生物反馈联合电刺激及盆底肌锻炼对产后盆底康复的疗效观察[J]. 中国妇幼保健,2015,30(16):2586-2589
[11] 梁日新. 盆底肌功能锻炼与电刺激联合生物反馈对产后盆底功能障碍的干预效果[J]. 中国妇幼卫生杂志,2015,6(1):53-55
[12] Carneiro EF,Araujo Ndos S,Beuttenmüll L,et al. The anatomical-functional characteristics of the pelvic floor and quality of life of women with stress urinary incontinence subjected to perineal exercises[J]. Actas Urol Esp,2010,34(9):788-793
10.3969/j.issn.1008-8849.2016.17.030
R714.46
B
1008-8849(2016)17-1907-03
2015-11-10

