卡贝缩宫素及卡前列素氨丁三醇联合产后出血预测评分表预防产后出血的临床研究
郑同英, 钟思燕
卡贝缩宫素及卡前列素氨丁三醇联合产后出血预测评分表预防产后出血的临床研究
郑同英, 钟思燕
(四川省什邡市妇幼保健院妇产科, 四川 什邡 618400)
【摘 要】目的:探讨卡贝缩宫素、卡前列素氨丁三醇结合产后出血预测评分表预防产后出血的临床效果,降低产后出血发生率。方法:采用改良“产后出血预测评分表”对产妇进行评估,评分>7分归为高危组、5分~7分归为中危组、0分~4分归为低危组,每组收集40例产妇,三组产妇在胎儿娩出后均应用宫素注射液,中危组加用卡贝缩宫素注射液,高危组加用卡贝缩宫素注射液及卡前列素氨丁三醇注射液,观察治疗效果。结果:产后2h、产后24h子宫出血量及出血率相似,差异无统计学意义(P>0.05)。低危组产妇产后24h内血红蛋白下降幅度为(4.03±0.78)g/L,中危组下降幅度为(4.28±0.80)g/L,高危组下降幅度为(4.74±0.84)g/L,三组比较差异无统计学意义(P>0.05)。产前、产后2h及产后24h三组产妇收缩压、舒张压相似,差异无统计学意义(P>0.05),产后2h及产后24h本组产妇收缩压、舒张压较产前略降低,但差异无统计学意义(P>0.05)。三组产妇产后2h内子宫张力均为硬状态。结论:根据产后出血预测评分表评估结果,卡贝缩宫素及卡前列素氨丁三醇实施不同的给药方案,能有效预防高危产妇的产后出血。
【关键词】卡贝缩宫素; 卡前列素氨丁三醇; 产后出血预测评分表; 产后出血
近年来子痫前期、妊娠糖尿病、前置胎盘等妊娠并发症的增多,以及生殖技术的发展、剖宫产率的增高,巨大儿、瘢痕子宫等问题不断暴露,产后出血越发频繁和严重[1,,2]。产后出血是产科常见的严重并发症,占总分娩比例的2%~3%,占剖宫产比例的20%,尤其存在高危因素的剖宫产产妇,发生率更高[3]。2013年8月至2015年8月,本研究应用卡贝缩宫素、卡前列素氨丁三醇,结合产后出血预测评分表预防产后出血,临床疗效满意,现报道如下。
1 资料与方法
1.1 一般资料:采用改良“产后出血预测评分表”对产妇进行评估,评分>7分归为高危组、5分~7分归为中危组、0分~4分归为低危组[4],评分标准见表1。经医院医学伦理委员会批准,选取高危组产妇40例,年龄20~42岁,平均(27.89±4.50)岁;孕周37~42周,平均(38.13±2.30)周;初产妇34例、经产妇6例。中危组产妇40例,年龄22~40岁,平均(27.58±4.34)岁;孕周37~42周,平均(38.19±2.32)周;初产妇33例、经产妇7例。低危组产妇40例,年龄21~41岁,平均(27.62±4.39)岁;孕周37~42周,平均(38.22±2.34)周;初产妇35例、经产妇5例。三组产妇一般资料相似,差异无统计学意义(P>0.05)。
1.2 治疗方法:三组产妇在胎儿娩出后,在宫体、子宫下段注射缩宫素注射液10U,然后将缩宫素注射液10U加入5%葡萄糖注射液500mL中静脉滴注。中危组在此基础上,缓慢地在1min内一次性静脉注射100μg卡贝缩宫素注射液。高危组在上述处理的基础上,在胎儿娩出后在子宫体注射卡前列素氨丁三醇注射液250μg。
1.3 观察指标:①出血量及出血率:观察产妇产后2h 及24h出血量及出血发生率。出血量计算:胎儿娩出后将干净小单与接血盘置于产妇臀下分别收集产后2h及24h的子宫出血量,计算公式为失血量(mL)=[湿敷料质量(g)-干敷料质量(g)]/1.05[5]。产后出血评定标准:产妇于产后2h内的出血量超过400mL 或24h内出血量超过500mL[1]。②产后24h内血红蛋白下降幅度。③产前、产后2h及产后24h收缩压和舒张压。④子宫张力变化:观察产妇产后2h内子宫张力变化,软的、无张力的子宫为软状态,压可凹陷的子宫为软状态,压不可凹陷的坚硬子宫为硬状态[6]。

表1 改良产后出血预测评分
1.4 统计学方法:使用SPSS18.0统计学软件对数据进行统计分析处理,)计量资料以均数±标准差表示,多组比较采用单因素方差分析;计数资料以率(%)表示,组间比较采用χ2检验,P<0.05为差异有统计学意义。
2 结 果
2.1 三组产妇产后子宫出血量及出血率比较:产后2h、产后24h子宫出血量及出血率,高危组最高、中危组次之、低危组最低,差异无统计学意义(P>0.05),见表2。
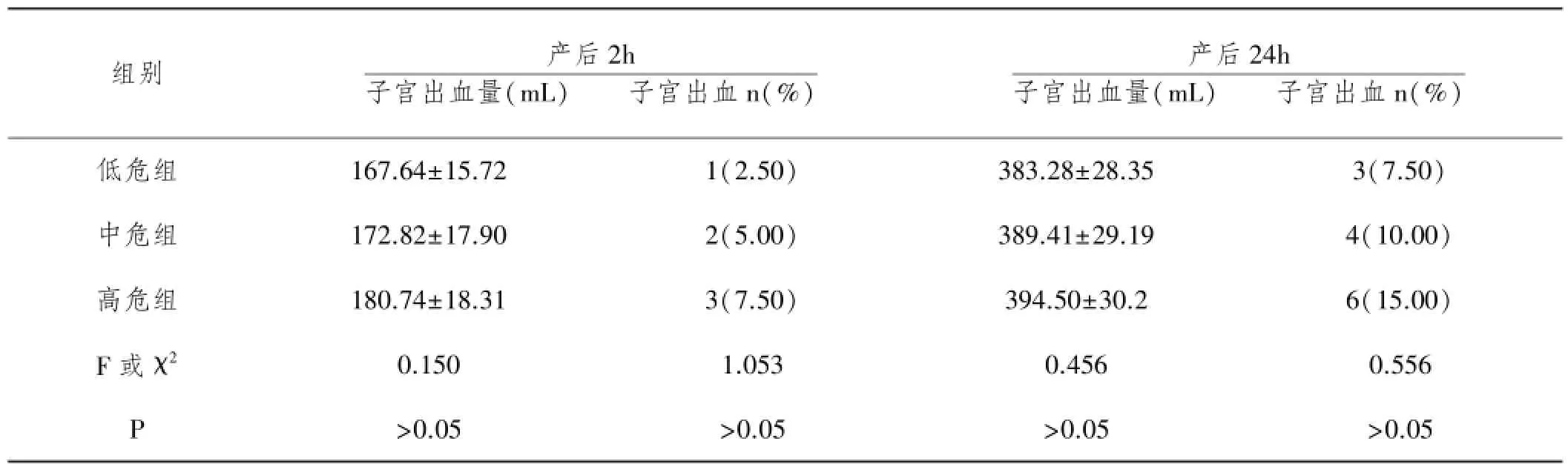
表2 三组产妇产后子宫出血量及出血率比较
2.2 三组产妇产后24h内血红蛋白下降幅度比较:低危组产妇产后24h内血红蛋白下降幅度为(4.03±0. 78)g/L,中危组下降幅度为(4.28±0.80)g/L,高危组下降幅度为(4.74±0.84)g/L,高危组下降幅度最大,低危组下降幅度最小,三组比较差异无统计学意义(F=2. 643,P=0.076)。
2.3 三组产妇分娩前后收缩压及舒张压变化比较:产前、产后2h及产后24h三组产妇收缩压、舒张压相似,差异无统计意义(P>0.05),产后2h及产后24h本组产妇收缩压、舒张压较产前略降低,差异无统计学意义(P>0.05),见表3。
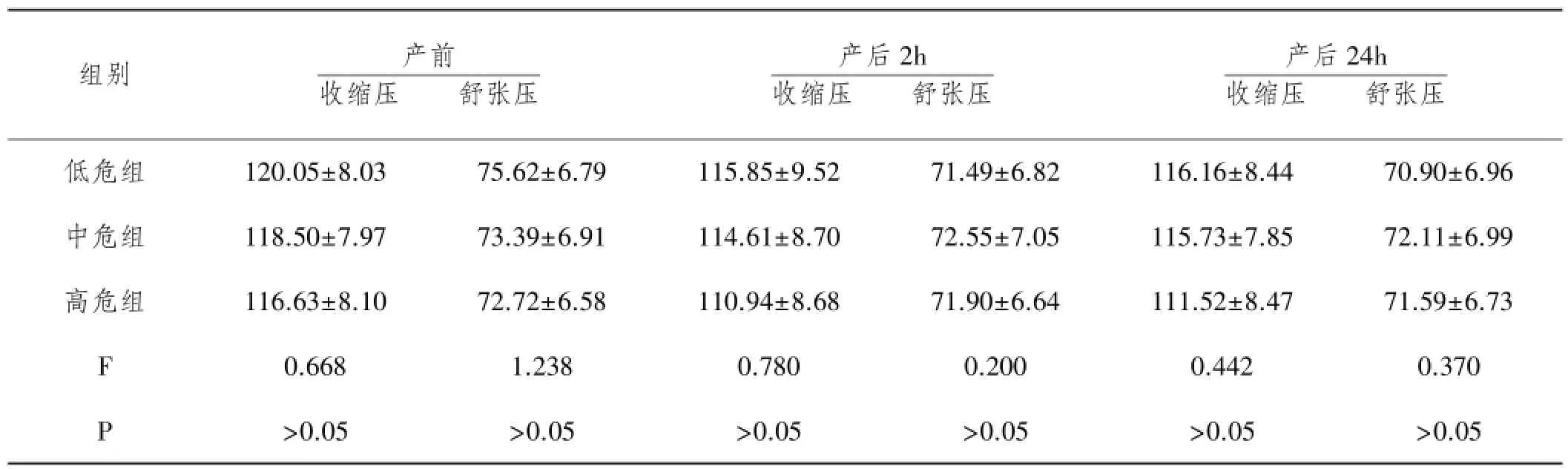
表3 三组产妇分娩前后收缩压及舒张压变化比较(mmHg)
2.4 三组产妇产后2h内子宫张力变化比较:三组产妇产后2h内子宫张力均为硬状态,硬状态率100%。
3 讨 论
产后出血为产科常见且非常严重的并发症之一,常发生于产后24h内,而产后2h内是出血关键时期,其中产后2h内发生出血的患者占总人数的80%以上[7]。因此,积极有效的预防产后出血对促进产妇产后康复及减少死亡率具有积极的意义。产后出血的预防重于治疗,因为当发生产后出血时,子宫因缺血水肿对药物的敏感性降低,为降低产后出血的发生率,可在胎儿娩出后及时应用宫缩剂[8]。
本研究采用改良“产后出血预测评分表”对产妇进行评估,评分>7分归为高危组、5~7分归为中危组、0~4分归为低危组,三组产妇在胎儿娩出后均应用宫素注射液,中危组加用卡贝缩宫素注射液,高危组加用卡贝缩宫素注射液及卡前列素氨丁三醇注射液,产后2h、产后24h子宫出血量及出血率高危组最高、中危组次之、低危组最低;低危组产妇产后24h内血红蛋白下降幅度最大,低危组下降幅度最小,差异无统计学意义(P>0.05)。产后出血预测评分表评估总分≥5分者产后出血几率增高,>7分者阳性预告值达100%,有助于产科医生筛查产后出血高危人群,及时采取有效的干预措施,降低产后出血的发生率。卡贝缩宫素通过与子宫平滑肌的宫缩受体结合,发挥与天然缩宫素相似作用,压迫子宫肌层内的血管而达到止血,起效迅速、效果显著、药效持久[7]。卡前列素氨丁三醇通过提高细胞内钙离子浓度,促使肌质网库存钙离子的释,同时直接刺激缝隙连接形成,诱发平滑肌强直性收缩,压迫子宫肌层内的血管而止血。缩宫素发挥作用依赖于体内的宫缩素受体,当受体达到饱和时,及时继续加大用量其收缩效果也不增加,甚至出现毒副反应,卡贝缩宫素及卡前列素氨丁三醇弥补了缩宫素的不足。因此,根据评估结果应用卡贝缩宫素及卡前列素氨丁三醇,能有效预防高危产妇的产后出血量,降低产后出血并发症,同时,减少低危组及中危组产妇的用药,为临床合理用药提供重要信息。
【参考文献】
[1] 邢荣丽.缩宫素配伍卡贝缩宫素治疗剖宫产宫缩乏力性产后出血[J].中国生育健康杂志,2011,22(3):164~165.
[2] 高秀芹,林春.卡前列素氨丁三醇与卡前列甲酶栓联合防治宫缩乏力性产后出血的临床观察[J].中国煤炭工业医学杂志,2013,16(5):708~710.
[3] 张朝霞,梁丽凌.卡贝缩宫素在预防和治疗剖宫产术中术后出血的临床研究[J].中国现代医学杂志,2011,21 (14):1659~1661.
[4] 毛秋葵.改良“产后出血预测评分表”的应用[J].医学理论与实践,2013,26(12)1656~1657.
[5] 杨欣.卡贝缩宫素预防宫缩乏力性产后出血的临床观察[J].现代中西医结合杂志,2015,24(17):1901~1903.
[6] 许伟荣.卡贝缩宫素/卡前列素氨丁三醇联合地塞米松防治高危妊娠产妇产后出血的临床观察[J].中国药房,2014,25(12):1084~1086.
[7] 胡春霞,陈蔚,凌奕,等.产后出血的相关高危因素和流行病学特征分析[J].海南医学院学报,2013,19(9):1292~1294.
[8] 李微,王秀梅,邢梅.垂体后叶素联合卡前列素氨丁三醇治疗胎盘早剥产后大出血的临床疗效分析[J].河北医学,2016,22(2):221~223.
【文章编号】1006-6233(2016)07-1075-04
【文献标识码】A 【doi】10.3969/j.issn.1006-6233.2016.07.08
【基金项目】四川省什邡市科技计划支撑项目,(编号:2013B00231)
Carbetocin&Romethamine Combined with Postpartum Hemorrhage Prediction Rating Scale in Preventing Postpartum Hemorrhage
ZHENG Tongying, ZHONG Siyan
(The Maternity and Children's Health Care Hospital of Shifang,Sichuan Shifang618400,China)
【Abstract】Objective:To investigate the clinical efficacy of carbetocin&romethamine combined with postpartum hemorrhage prediction rating scale in prevention from postpartum hemorrhage,and to reduce the incidence of postpartum hemorrhage.Methods:Puerperas were evaluated by modified"postpartum hemorrhage prediction rating scale".Puerperas with scores>7'were in high-risk group,those with scores of 5'-7' were in middle-risk group,and those with scores of 0'-4'were low-risk group;40 puerperas were enrolled into each group.After fetal disengagement,all the puerperas used oxytocin injection,while the middle-risk group used carbetocin injection additionally,and the high-risk group used carbetocin injection and romethamine injection additionally.Results:The 3 groups had similar volumes and incidences of uterine hemorrhage at 2h and 24h after delivery,respectively,and the differences were statistically insignificant(P>0. 05).The hemoglobin decreasing amplitudes at 24h after delivery in the puerperas of the low-risk group,middle-risk group,and high-risk group were(4.03±0.78)g/L,(4.28±0.80)g/L,and(4.74±0.84)g/L,respectively,and the differences were statistically insignificant(P>0.05).The puerperas of the 3 groups had similar systolic pressures and diastolic pressures before delivery,at 2h and 24h after delivery,respectively,and the differences were statistically insignificant(P>0.05);the puerperas of the 3 groups had insignificantly lower systolic pressures and diastolic pressures at 2h and 24h after delivery than those before delivery(P>0. 05).The puerperas of the 3 groups had hard uteruses within 2h after delivery.Conclusion:According to the results of postpartum hemorrhage prediction rating scale,carbetocin and romethamine can effectively prevent from postpartum hemorrhage in high-risk puerperas.
【Key words】Carbetocin; Romethamine; Postpartum hemorrhage prediction rating scale; Postpartum hemorrhage

