肥胖对妊娠结局及分娩方式的影响
侯 磊,王 欣,邹丽颖,任明保,张为远
肥胖对妊娠结局及分娩方式的影响
侯磊,王欣,邹丽颖,任明保,张为远
100026,首都医科大学附属北京妇产医院产一科
【摘要】目的了解本院分娩产妇的肥胖发病率及流行病学特点,明确肥胖产妇的妊娠结局及分娩方式。方法选择2011年北京妇产医院住院分娩产妇共12 190例的临床资料,去除低体重样本,即孕前体重指数(body mass index,BMI)<18.5,剩余11 628例。以孕前体重指数≥28为肥胖的诊断标准,比较肥胖组(2263例)及对照组(9365例)产妇的妊娠结局及分娩方式。结果肥胖发病率18.6%(2263/12 190),肥胖产妇的妊娠期高血压疾病、妊娠期糖尿病、先露异常、巨大儿、不良孕史发生风险显著高于对照组(P<0.05)。肥胖产妇剖宫产率显著高于对照组(64.2% vs 44.0%, P<0.05),其中无指征剖宫产及以产程停滞、瘢痕子宫、高龄、巨大儿、骨盆狭窄、子痫前期为指征的剖宫产显著高于对照组。肥胖产妇产后出血风险显著高于对照组(P<0.05)。结论肥胖产妇属于高危妊娠,妊娠并发症显著增加,须加强体重管理,减少并发症的发生。
【关键词】肥胖;妊娠并发症;妊娠结局
肥胖是心脑血管病、肾病、高血压等多种疾病的风险因素,目前已成为重要的社会公共卫生问题。以往资料显示,我国成人肥胖率呈逐年上升态势,目前城市肥胖率达12%~15%。孕妇肥胖可引起一系列母婴并发症,严重危害母婴健康[1,2]。在欧美等发达国家孕妇肥胖已成为产科普遍关注的问题,而我国有关孕妇肥胖情况及其相关并发症的研究相对较少,因此有必要对其进行研究。本研究收集我院2011年全年住院分娩产妇数据,对数据进行整理分析,以了解目前产妇肥胖的发病率及相关产妇并发症、产妇及新生儿围产结局的情况。
1对象与方法
1.1对象收集本院2011年所有住院分娩、孕周≥24周产妇的临床资料,包括年龄、教育程度、孕产次等一般情况,本次分娩方式、合并症、并发症及新生儿情况等。临床资料中的所有数据均采集于医疗记录,并经医院伦理委员会同意。
1.2方法共收集12 190例,根据2004年制定的中国成人超重和肥胖症预防与控制指南诊断标准,去除低体重样本,即孕前体重指数(body mass index,BMI)<18.5,入选11 628例,分为两组:孕前BMI≥28.0 kg/m2为肥胖组,共2263例;孕前BMI18.5~27.9 kg/m2为对照组,共9365例。比较两组产妇的妊娠结局及分娩方式。产后出血是指24 h内出血量≥500 ml;胎儿生长受限是指胎儿体重小于相应孕周的第十百分位数;先露异常指产前的先露异常包括臀位、横位,不包括产时的枕位异常,如持续性枕横位、枕后位。
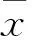
2结果
2.1肥胖产妇的流行病学特征及妊娠期并发症12 190例孕妇中,肥胖产妇2263例,发病率为18.6%。肥胖产妇孕次高于对照组(P<0.001)。肥胖产妇的妊娠期高血压疾病、妊娠期糖尿病、先露异常、巨大儿、不良孕史、多胎发生风险均高于对照组(P<0.05)。肥胖产妇发生胎儿窘迫、胎膜早破的风险较对照组小(P<0.05)。肥胖产妇发生早产、前置胎盘、胎盘早剥、胎儿生长受限、羊水过少的风险与对照组比较,差异无统计学意义(表1)。
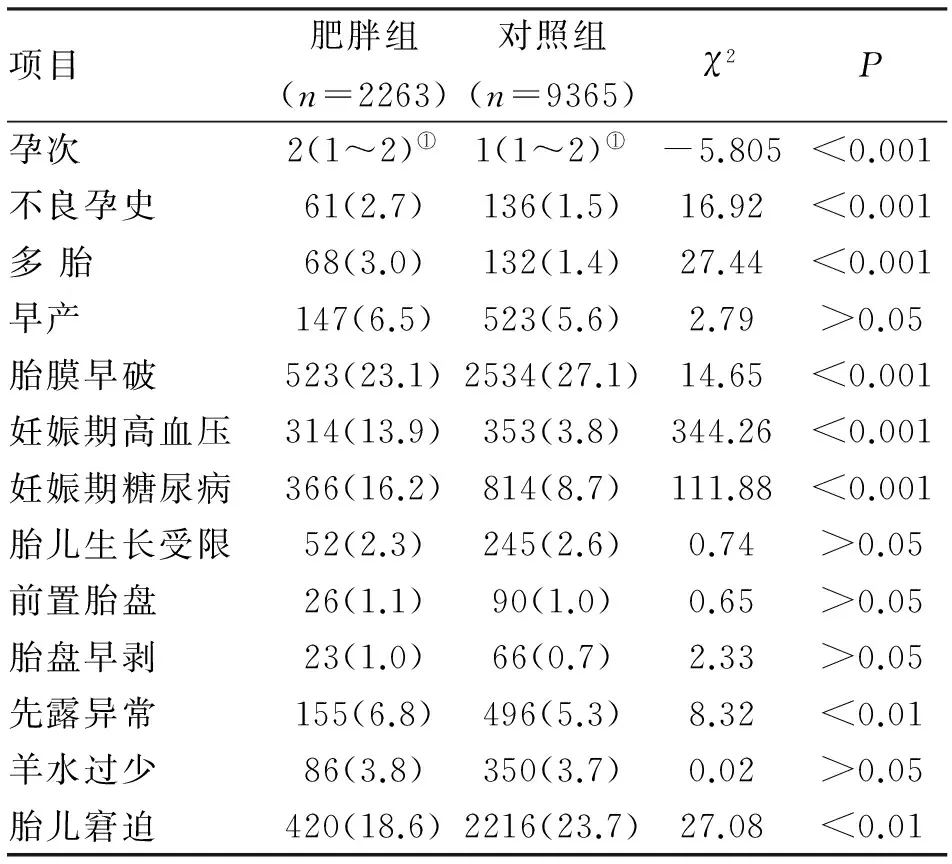
表1 北京妇产医院2011年住院分娩产妇(去除低体重产妇)情况 (n;%)
注:①表示中位数及四分位间距
2.2肥胖产妇妊娠结局特征肥胖产妇巨大儿发生率显著高于对照组(P<0.01)。2263例肥胖产妇中,剖宫产分娩1453例(64.2%),较对照组(44.0%)显著升高;阴道自娩742例(32.8%),较对照组显著降低。两组产妇新生儿性别、新生儿1 min及5 min APGAR评分差异无统计学意义,肥胖产妇产后出血发生率显著高于对照组(P<0.01,表2)。
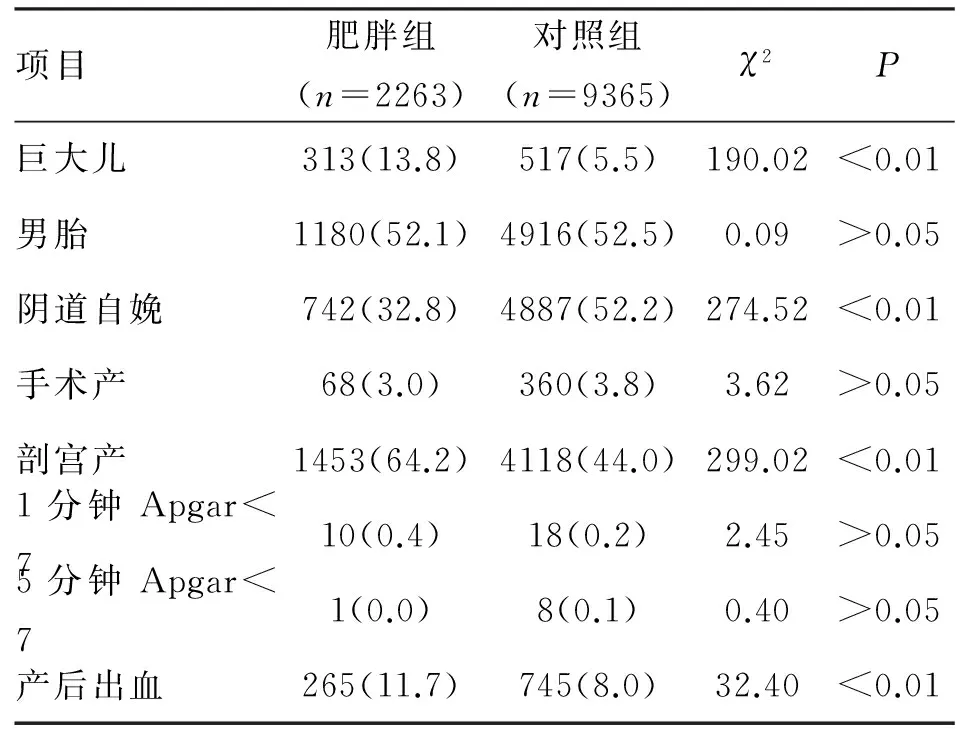
表2 北京妇产医院2011年住院分娩产妇(去除低体重产妇)妊娠结局比较 (n;%)
2.3剖宫产指征分析肥胖组的无医学指征剖宫产率显著高于对照组,其次,肥胖产妇以产程停滞、瘢痕子宫、高龄、巨大儿、骨盆狭窄、子痫前期为指征的剖宫产也显著多于对照组,表3。
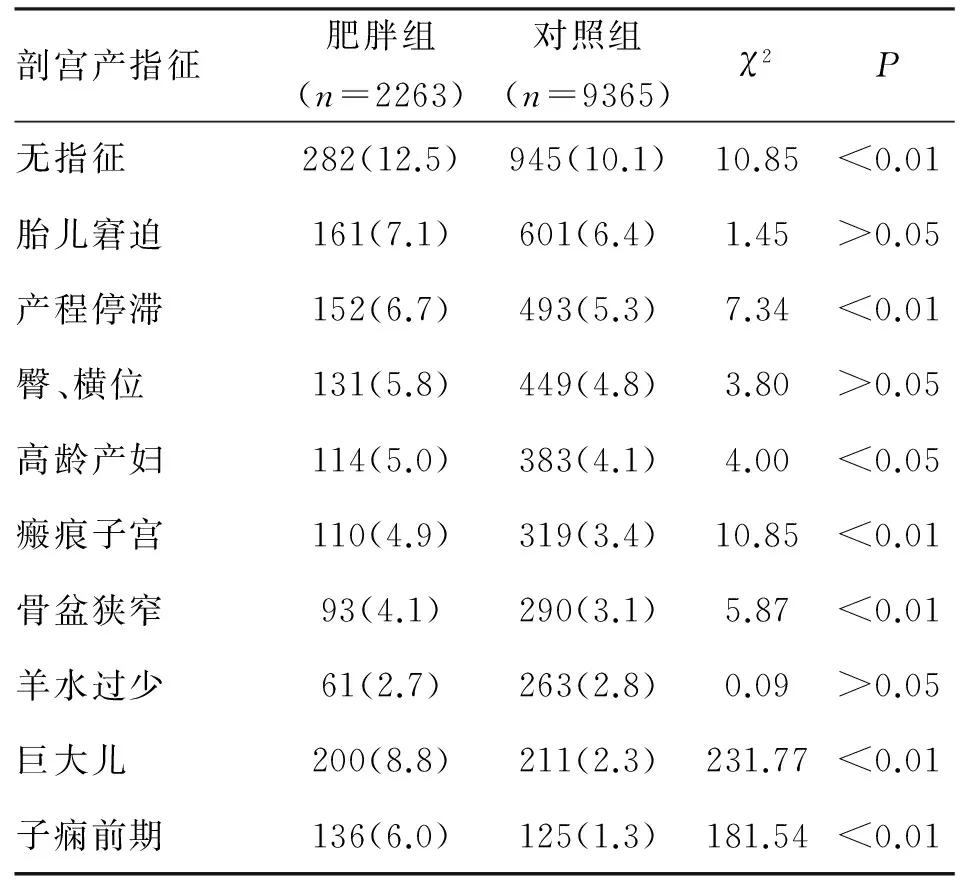
表3 北京妇产医院2011年住院分娩产妇(去除低体重产妇)剖宫产指征比较 (n;%)
3讨论
以往研究显示,肥胖女性的妊娠期高血压疾病的发生率增高,轻度肥胖组发生严重妊娠期疾病是对照妇女的1.56倍,而重度肥胖组则为2.34倍[3]。本研究证实了以上发现,结果显示,肥胖孕妇的妊娠期高血压疾病发病率为13.9%,显著高于非肥胖妇女(3.8%)。肥胖妊娠妇女血脂代谢紊乱,累及血管致动脉粥样硬化的发病风险增加,限制了滋养细胞的浸润,可能是导致妊娠期高血压疾病的病因,即胎盘浅着床的原因[4]。
本研究结果显示,肥胖孕妇的妊娠期糖尿病发病率为16.2%,明显高于非肥胖妇女组(8.7%)。高血糖与不良妊娠结局(hyperglycaemia and adverse pregnancy outcome, HAPO)的大样本随机对照研究结果表明,肥胖孕妇体内营养过剩,且多存在胰岛素抵抗,易致血糖增高,高BMI是妊娠期高血糖的一项独立危险因素[5]。肥胖孕妇的胎儿长期处于宫内高血糖状态,因此增加了巨大儿的发生风险。有研究证实,巨大儿与孕前BMI及妊娠期BMI增加值关系密切。一项对2329例妊娠前肥胖孕妇不良妊娠结局的研究显示,正常BMI、超重、肥胖孕妇巨大儿的发生率呈明显递增趋势(分别为15.5%、21.4%和27.8%)[6]。本研究显示肥胖孕妇的巨大儿发病率为13.8%,低于国外资料,可能与中国的肥胖标准低于世界卫生组织标准有关。
以往研究显示,肥胖产妇的新生儿并发症发生率增高。一项研究对38 675例产妇资料的总结发现,肥胖孕妇分娩的婴儿较正常BMI孕妇分娩的婴儿收住NICU的比例增加38%[2]。肥胖孕妇的胎儿长期处于宫内高血糖状态,母体胰岛素无法通过胎盘,可导致胎儿胰岛素分泌增多,增加了新生儿低血糖和新生儿窒息的可能性。而本研究显示,胎儿窘迫发生较对照组显著降低,新生儿Apgar评分与对照组比较差异无统计学意义,可能与肥胖产妇多以择期剖宫产为分娩方式结束妊娠有关。
有资料显示,与妊娠前BMI正常妇女相比,肥胖妇女剖宫产的风险均增加1.82倍,而严重肥胖妇女(BMI≥40)上述风险增加至2.60倍[7]。剖宫产风险增加的原因与肥胖相关的妊娠期高血压疾病、巨大儿及产程停滞有关,肥胖妇女盆腔脂肪堆积,可利用空间缩小,且腹壁脂肪厚导致腹壁肌和膈肌力量差,可能是产程停滞发生风险增加的原因[8]。本研究证实了上述研究结果,同时还发现,本院肥胖产妇的剖宫产率上升还与肥胖产妇要求剖宫产(无医学指征)的剖宫产增加有关,提示肥胖引起产妇及产科医生对阴道分娩的主观顾虑,从而影响了分娩的选择。
综上所述,肥胖带来的母胎内环境引致的后代成人疾病已经得到广泛证实[9],产科工作者须对肥胖孕妇进行正确的生活方式、饮食、运动指导,控制妊娠前BMI,维持合理的妊娠期增重,尽可能减少及延缓肥胖带来的不良妊娠结局及后代影响。
【参考文献】
[1]Van Der Linden E L, Browne J L, Vissers K M,etal. Maternal body mass index and adverse pregnancy outcomes: a ghanaian cohort study[J]. Obesity, 2016,24(1):215-222.
[2]Ding X X, Xu S J, Hao J H,etal. Maternal pre-pregnancy BMI and adverse pregnancy outcomes among Chinese women: results from the C-ABCS [J]. J Obstet Gynaecol,2015,22:1-5.
[3]Owens L A,Sullivan E P, Kirwan B,etal.ATLANTIC DIP:the impact of obesity on pregnancy outcome in glucose tolerant women[J]. Diabetes Care, 2010,33(3):577-579.
[4]Farah N, Maher N, Barry S,etal. Maternal morbid obesity and obstetric outcomes [J]. Obes Facts, 2009, 2(6): 352-354.
[5]HAPO Study Cooperative Research Group. Hyperglycaemia and adverse pregnancy outcome (HAPO) study:associations with maternal body mass index[J].BJOG,2010, 117(5):575-584.
[6]Minsart A F,Buekens P, De Spiegelaere M,etal.Neonatal outcomes in obese mothers:a population based analysis[J]. BMC Pregnancy Childbirth,2013,11(13):36.
[7]Chung J H,Melsop K A,Gilbert W M,etal. Increasing pre-pregnancy body mass index is predictive of a progressive escalation in adverse pregnancy outcomes[J].J Maternal Fetal Neonatal Med, 2012, 25(9):1635-1639.
[8]Lynch C M, Sexton D J, Hession M, Obesity and mode of delivery in primigravid and multigravid women [J]. Am J Perinatol, 2008,25(3):163-167.
[9]Gaillard R. Maternal obesity during pregnancy and cardiovascular development and disease in the offspring [J]. Eur J Epidemiol, 2015, 30(11):1141-1152.
(2015-11-25收稿2016-02-10修回)
(责任编辑武建虎)
基金项目:国家卫生与计划生育委员会卫生公益性行业科研专项资助(201002013)
作者简介:侯磊,博士,主治医师。 通讯作者:张为远,E-mail:zhangwy9921@hotmail.com
【中国图书分类号】R714.256
Influence of obeseity on pregnancy outcome and mode of delivery in paerperants
HOU Lei, WANG Xin, ZOU Liying, REN Mingbao, and ZHANG Weiyuan.
Department of Obstetrics, Beijing Obstetrics and Gynecology Hospital, Capital Medical University, Beijing 100026, China
【Abstract】ObjectiveTo comparative delivery mode and perinatal outcomes in obese women compared with those with normal weight. MethodsA cross sectional survey of all deliveries in Beijing Obstetrics and Gynecology Hospital from January 1 to December 31, 2011 was evaluated for demographic data and delivery outcomes. ResultsIn this analysis of 12 190 pregnancies, 2263 (18.6%) were complicated by obesity. Compared with those with normal weight and overweight, the risks of hypertension disorder complicating pregnancy, gestational diabetes mellitus, malpresentation,and macrosomia increased significantly in obese women.The cesarean section rate was higher significantly in obese women than in women with normal weight and overweight, especially performed for maternal request, failure for progress, macrosomia, previous surgery (P<0.05). ConclusionsThe perinatal complications are significantly higher in obese women than in those with normal weight.
【Key words】obesity; term birth; Pregnancy outcome

