老年溃疡性结肠炎合并机会性感染临床特点分析
吕 红,刘爱玲,李 骥,吴 东,赵一晓,钱家鸣
中国医学科学院 北京协和医学院 北京协和医院消化内科,北京 100730
·论著·
老年溃疡性结肠炎合并机会性感染临床特点分析
吕红,刘爱玲,李骥,吴东,赵一晓,钱家鸣
中国医学科学院北京协和医学院北京协和医院消化内科,北京 100730
摘要:目的总结老年溃疡性结肠炎(UC)合并机会性感染的临床表现、诊疗方法和转归。方法以2006年10月至2016年2月北京协和医院收治的43例老年UC(确诊年龄≥60岁)患者为研究对象,根据有无感染情况分为感染组(合并机会性感染,n=14)和对照组(无感染并发症,n=29),比较两组患者的临床资料。结果感染组14例患者中,男 10例 (71.4%),平均年龄(65.0±4.3)岁(60~75岁),中位病程11.0(3.5,52.5)个月。感染组患者广泛型结肠炎的比率为78.6%,明显高于对照组的44.8%(χ2=4.36,P=0.04);重度比率虽高于对照组,但差异无统计学意义(50.0%比20.7%;χ2=2.58,P=0.11)。感染组患者的住院时间明显长于对照组[(35.7±13.8)d比(22.0±15.8)d,P=0.01],器官衰竭率(21.4%比0)及死亡率(7.1%比0)较高;急诊手术率(50.0%比17.2%;χ2=3.54,P=0.06)和激素依赖及抵抗率(64.3%比43.8%;χ2=1.27,P=0.26)虽偏高,但与对照组相比差异无统计学意义。结论对老年UC患者,机会性感染可加重病情,增加医疗花费,是预后不良的危险因素。
关键词:老年;溃疡性结肠炎;机会性感染
ActaAcadMedSin,2016,38(3):288-293
溃疡性结肠炎(ulcerative colitis,UC)是一种慢性非特异性肠道炎症性疾病,病变多自远段结肠开始,可逆行发展,其发病机制尚不清楚,可能与环境、肠道菌群、免疫、遗传等因素有关。UC以20~30岁多见,但研究已发现,UC患者在50~70岁存在发病“第2峰”。老年UC患者因高龄、基础疾病较多、应用激素及免疫抑制剂等原因,合并机会性感染较多[1]。目前国内外关于老年UC合并机会性病原体感染,如细菌、真菌、病毒、原虫等的研究相对较少。本研究总结了老年UC合并机会性感染的临床表现、诊疗方法和转归,以期加深临床对此类疾病的认识,改善患者的预后。
对象和方法
对象及分组2006年10月至2016年2月在北京协和医院消化内科就诊的老年UC患者(确诊年龄≥60岁)43例,其中,男27例,女16例,平均年龄(66.8±5.1)岁(60~86岁)。根据有无感染情况分为感染组(合并机会性感染,n=14,32.6%)和对照组(无感染并发症,n=29,67.4%)。
方法采用回顾性病例对照研究,记录两组患者的一般情况、临床类型、病变范围、病情严重程度、住院时间、实验室检查、并发症、原发病治疗情况、疾病预后 (终点包括急诊手术和死亡) 等信息,并在两组间进行比较。记录感染病例的病原体、感染类型、有无器官衰竭等信息。所有病例的诊断、病变范围、病情严重程度、临床类型和疗效判定均符合我国2012年广州炎症性肠病诊断与治疗的共识意见[2]。并发症中肠梗阻、肠穿孔、中毒性巨结肠等除具有相关临床症状外,均经影像学证实。巨细胞病毒(cytomegalovirus,CMV)相关检查包括血清CMV IgM抗体、pp65抗原、DNA检测,以及病理切片普通HE染色下寻找病毒包涵体、CMV抗体免疫组织化学染色。如血清CMV IgM抗体、pp65抗原或DNA检测阳性则考虑存在活动性CMV感染,如在病理切片中发现病毒包涵体或免疫组织化学染色阳性则诊断为CMV肠炎。
统计学处理采用SPSS 17.0统计软件,正态分布的计量资料采用均数±标准差表示,两组间比较采用独立样本t检验;非正态分布的计量资料以M(P25,P75)形式表示,两组间比较采用非参数检验;计数资料以百分率(比) 表示,采用χ2检验或校正χ2检验进行比较;以P<0.05为差异有统计学意义。
结果
一般情况感染组14例患者,男女比例为2.5∶1,平均年龄(65.0±4.3)岁(60~75岁),中位病程11.0(3.5,52.5)个月;对照组29例患者,男女比例为1.42∶1,平均年龄(67.7±5.3)岁(61~86岁),中位病程24.0(7.0,73.5)个月;两组患者在性别比(P=0.10)、年龄(P=0.42)和病程(P=0.38)方面差异均无统计学意义。
感染并发症感染的病原体包括巨细胞病毒 11 例,难辨梭状芽孢杆菌3例,金黄色葡萄球菌、大肠埃希菌各2例,结核分枝杆菌、肺炎克雷伯杆菌、铜绿假单胞菌、白色念珠菌、卡氏肺孢子菌各1例(表1)。1例死亡患者放弃治疗后自动出院,于院外死亡。
临床表现及实验室检查两组均以慢性复发型为主。感染组患者广泛型结肠炎的比率为78.6%,明显高于对照组的44.8%(χ2=4.36,P=0.04);重度比率虽高于对照组,但差异无统计学意义(50.0%比20.7%;χ2=2.58,P=0.11)(表2)。感染组患者的血红蛋白水平明显低于对照组(P=0.047),超敏C反应蛋白(high-sensitivity C reactive protein,hs-CRP)水平(P=0.030)明显高于对照组,白细胞(P=0.320)、血小板(P=0.880)和血沉(P=0.080)水平与对照组相比差异无统计学意义(表3)。
治疗及预后感染组14例患者均使用5-氨基水杨酸(5-amino salicylic acid,5-ASA)及激素,2例使用硫唑嘌呤,1例使用沙利度胺,1例使用甲氨蝶呤;对照组29例中,28例使用5-ASA,16例使用激素,3例使用硫唑嘌呤。感染组患者的激素使用率明显高于对照组(100% 比55.2%,P=0.01),免疫抑制剂使用率虽高于对照组(28.6% 比10.3%),但差异无统计学意义(P=0.28)。感染组患者的住院时间明显长于对照组[(35.7±13.8)d比(22.0±15.8)d,P=0.01],器官衰竭率(21.4%比0)及死亡率(7.1%比0)较高;急诊手术率(50.0%比17.2%;χ2=3.54,P=0.06)和激素依赖及抵抗率(64.3%比43.8%;χ2=1.27,P=0.26)虽偏高,但与对照组相比差异无统计学意义(表4)。

表 1 老年 UC 患者机会性感染的临床资料
UC:溃疡性结肠炎;CMV:巨细胞病毒;CDAD:难辨梭菌;PCP:肺孢子菌肺炎
UC:ulcerative colitis;CMV:cytomegalovirus;CDAD:clostridium difficile;PCP:pneumocystis pneumonia
讨论
UC 是一种病因尚不明确的慢性非特异性肠道炎症性疾病。国外报道,约10%~15%UC 患者发病年龄大于60岁。近年来,随着老龄化群体的增加,我国老年 UC 发病人数亦有增加趋势。机会性感染为条件致病菌引起的感染,其寄生在正常人体时不致病,只在人体免疫功能低下时才引起感染。常见的条件致病菌有结核分支杆菌、肺炎链球菌、金黄色葡萄球菌、肺炎克雷伯杆菌、难辨梭菌、沙门氏菌、卡氏肺囊虫、念珠菌、曲霉菌、巨细胞病毒、EB病毒等。根据欧洲炎症性肠病(inflammatory bowel disease,IBD)临床共识[3],IBD患者机会性感染的危险因素包括年龄、合并症、营养不良、全肠外营养、肠道手术、使用免疫抑制剂等。若不能及时诊断并采取有效的治疗,将严重影响患者预后。

表 2 两组患者临床特点的比较[n(%)]

表 3 两组实验室检查比较
WBC:白细胞;HGB:血红蛋白;PLT:血小板;ESR:血沉;hs-CRP:超敏C反应蛋白
WBC:white blood count;HGB:hemoglobin;PLT:platelets;ESR:erythrocyte sedimentation rate;hs-CRP:high-sensitivity C reactive protein
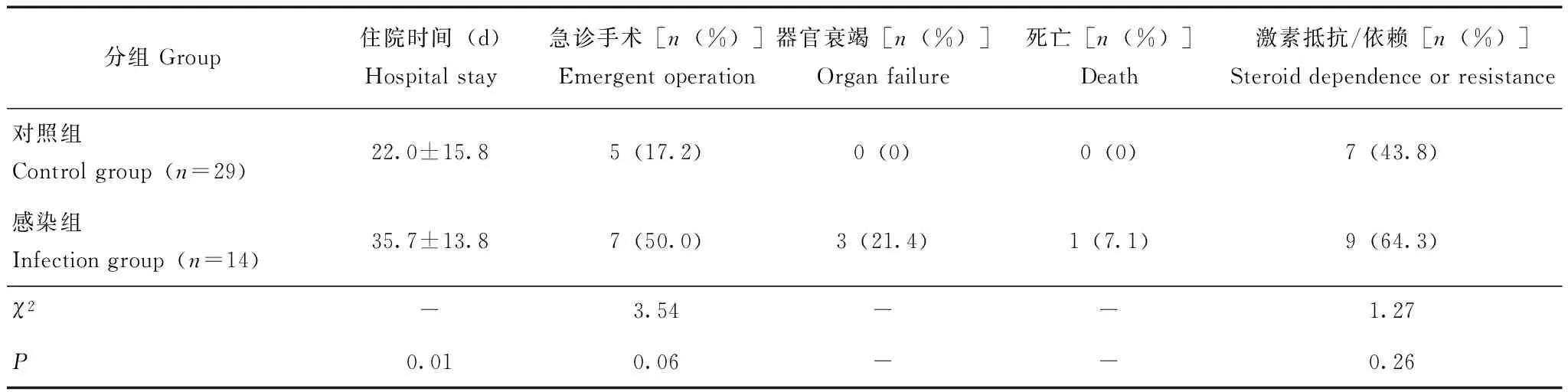
表 4 两组治疗情况及预后比较
本研究发现,老年UC患者机会性感染率高达32.6%,其中,感染组激素及免疫抑制剂的使用率高于对照组。不难推测,老年UC在高龄、合并症较多等的基础上,若合并使用激素和/或免疫抑制剂后,则易使机会性感染的几率明显升高。与对照组比较,感染组住院时间长,血红蛋白低,广泛受累型结肠炎比例高,且合并器官衰竭者及死亡率高;感染组重度比例高、急诊手术切除率较高,激素抵抗或依赖率高,部分差异虽尚未达到统计学意义,但具有一定的趋势性和提示意义,可待日后进一步扩大样本量后再做研究。不难发现,若老年UC患者合并感染,不仅可加重病情,增加医疗费用,并是预后不良的危险因素。
从感染类型来看,机会性感染可分为肠道感染和肠外感染两大类。本研究中,肠外感染的病原体包括金黄色葡萄球菌、大肠埃希氏菌、结核分枝杆菌、肺炎克雷伯杆菌、铜绿假单胞菌、卡氏肺孢子菌、白色念珠菌,主要引起肺炎及血流感染;肠道感染的病原体主要是 CMV和难辨梭状芽孢杆菌。其中,CMV感染率为31.4%,2例诊断为CMV结肠炎。Shi等[4]研究显示,与中青年比较,老年UC患者CMV、难辨梭菌感染率较高。一项Meta分析结果发现,CMV 感染可造成对糖皮质激素抵抗,增加急诊结肠切除的风险[5]。Galiatsatos等[6]报道,对于免疫受损的患者合并CMV结肠炎,年龄>55岁、男性、免疫抑制状态(怀孕、慢性肾衰、非血液系统恶性肿瘤、糖尿病)严重影响预后。本研究中,CMV感染11例,其中5例(45.5%)对激素依赖、3例(27.3%)对激素抵抗,5例(45.5%)行手术切除,4例(36.4%)合并其他感染,1例并发中毒性巨结肠、麻痹性肠梗阻,1例并发不全肠梗阻、消化道穿孔。除1例患者合并金黄色葡萄球菌及大肠埃希菌感染,致呼吸衰竭及感染性休克,而导致最终死亡外,其他患者均经抗病毒治疗好转。故早期识别并及时治疗CMV感染具有重要意义。
对免疫力正常的患者,CMV感染可能没有症状,或表现为发热、肌痛、颈部淋巴结肿大,检查可见单核细胞升高和肝酶升高[6]。CMV结肠炎临床表现为腹痛、腹泻、便血、发热等,常累及乙状结肠和直肠,内镜下表现为黏膜炎症、糜烂、溃疡,其溃疡为多发、深大溃疡(直径>2 cm),偶有假息肉和假膜,有时误诊为假膜性结肠炎,但假膜性结肠炎常无血便,且对甲硝唑反应良好[7- 8]。在老年UC患者,CMV结肠炎常难以识别。如临床上出现不明原因发热、对激素抵抗的UC患者,需警惕CMV感染,建议行血清学检查及内镜下活检,病理切片寻找病毒包涵体或行CMV抗体免疫组织化学检查。值得注意的是,仅血清学阴性不能完全除外CMV结肠炎,如临床表现及内镜下表现符合CMV结肠炎,需及时与病理科医师沟通,行病理检查。
难辨梭菌是IBD患者肠道感染的另一常见病原体,其感染率在西方国家IBD人群中不断增高,我院曾对273例UC患者进行回顾性研究,发现其中CMV感染率为17.2%,难辨梭菌感染率为5.3%[9]。除高龄、长期住院、免疫抑制剂应用等相关因素外,抗生素滥用是导致该病的另一重要的危险因素[10]。Meta分析结果显示,难辨梭菌感染可增加UC患者的手术率[11]。本研究中,老年UC合并难辨梭菌感染率为10.3%,1例行肠道切除术。故在老年UC患者,CMV和难辨梭菌应列为常规检查。
机会性感染的关键在于及时发现,从而给予有针对性的治疗。本组中4例机会性病原体导致的肺炎,均是在患者出现咳嗽、咯痰、气短等呼吸道症状后,经由影像学和病原学检查确诊。而2例血流感染者,因患者表现为发热、畏寒、寒战等,行血培养后确诊。1例高热、咳嗽、咯血者,后出现头晕症状,最后确诊为血行播散性肺结核合并脑结核。另外,合并PCP感染的患者,表现为发热、干咳、呼吸困难,症状重、体征轻等特点,肺CT表现为双肺对称性磨玻璃影,故熟悉本病特点利于早期诊断[12]。我们还发现,与对照组比较,感染组hs-CRP较高。CRP是炎症反应的一项敏感性指标,当机体出现感染、炎症、缺血和坏死等时,炎性反应系统被激活,从而发挥调理炎症部位反应、抗凝及促纤溶等作用。故hs-CRP升高对感染具有提示意义。
机会感染在老年UC患者日渐成为不可忽视的问题,它不仅可加重原发病,还可导致预后不良,对此随时保持足够的警惕性是发现疾病的关键。因老年患者UC发生率低,加之本研究为单中心回顾性研究,研究时间跨度偏长,样本量较小,结论的有效性需待积累更多样本后进一步验证。另外,因机会感染近些年才引起关注,而在2013年以前我院尚未开展病理切片的CMV抗体免疫组织化学染色或核酸检测,故可能低估CMV结肠炎的发生率。
参考文献
[1]Gisbert JP,Chaparro M. Systematic review with meta-analysis:inflammatory bowel disease in the elderly[J]. Aliment Pharmacol Ther,2014,39(5):459- 477.
[2]中华医学会消化病学分会炎症性肠病学组. 炎症性肠病诊断与治疗的共识意见[J]. 中华内科杂志,2012,51(10):818- 831.
[3]Rahier JF,Magrob F,Abreue C,et al. Second European evidence-based consensus on the prevention,diagnosis and management of opportunistic infections in inflammatory bowel disease[J]. J Crohns Colitis,2014,8(6):443- 468.
[4]Shi HY,Chan FK,Leung WK,et al. Natural history of elderly-onset ulcerative colitis:results from a territory-wide inflammatory bowel disease registry[J]. J Crohns Colitis,2016,10(2):176- 185.
[5]Pillet S,Pozzetto B,Roblin X. Cytomegalovirus and ulcerative colitis:place of antiviral therapy[J]. World J Gastroenterol,2016,22(6):2030- 2045.
[6]Galiatsatos P,Shrier I,Lamoureux E,et al. Meta-analysis of outcome of cytomegalovirus colitis in immunocompetent hosts[J]. Dig Dis Sci,2005,50(4):609- 616.
[7]Harano Y,Kotajima L,Arioka H. Case of cytomegalovirus colitis in an immunocompetent patient:a rare cause of abdominal pain and diarrhea in the elderly[J]. Int J Gen Med,2015,3(8):97- 100.
[8]Lin WR,Su MY,Hsu CM,et al. Clinical and endoscopic features for alimentary tract cytomegalovirus disease:report of 20 cases with gastrointestinal cytomegalovirus disease[J]. Chang Gung Med J,2005,28(7):476- 484.
[9]李骥,韦明明,谭蓓,等. 活动性巨细胞病毒感染和糖皮质激素抵抗是溃疡性结肠炎患者手术的独立危险因素[J]. 中华内科杂志,2015,54(11):936- 939.
[10]Kandiel A,Lashner B. Cytomegalovirus colitis complicating inflammatory bowel disease[J]. Am J Gastroenterol,2006,101(12):2857- 2865.
[11]Peng JC,Shen J,Zhu Q,et al. The impact of clostridum difficile on surgical rate among ulcerative colitis patients:a systemic review and meta-analysis[J]. Saudi J Gastroenterol,2015,21(4):208- 212.
[12]Long MD,Farraye FA,Okafor PN,et al. Increased risk of pneumocystis jiroveci pneumonia among patients with inflammatory bowel disease[J]. Inflamm Bowel Dis,2013,19(5):1018- 1024.
通信作者:钱家鸣电话:010- 69156699,电子邮件:qianjiaming1957@126.com
中图分类号:R656.9
文献标志码:A
文章编号:1000- 503X(2016)03- 0288- 06
DOI:10.3881/j.issn.1000- 503X.2016.03.008
Corresponding author:QIAN Jia-mingTel:010- 69156699,E-mail:qianjiaming1957@126.com
(收稿日期:2016- 03- 28)
Clinical Characteristics of Ulcerative Colitis Complicated with Opportunistic Infections in Elderly Patients
LÜ Hong,LIU Ai-ling,LI Ji,WU Dong,ZHAO Yi-xiao,QIAN Jia-ming
Department of Gastroenterology,PUMC Hospital,CAMS and PUMC,Beijing 100730,China
ABSTRACT:ObjectiveTo summarize the clinical features,management,and outcome of ulcerative colitis (UC) complicated with opportunistic infections in the elderly patients. MethodsThe clinical data of 43 elderly UC patients in Peking Union Medical College Hospital from 2006 to 2016 were retrospectively analyzed. These patients were divided into two groups for comparisons:the infection group (complicated with opportunistic infection,n=14) and control group (without opportunistic infection,n=29). ResultsIn the infection group,there were 10 men(71.4%),with an average age of (65.0±4.3) years (60- 75 years) and a median disease course of 11.0 (3.5,52.5) months. Compared with the control group,the infection group had significantly higher proportion of extensive colitis (78.6% vs. 44.8%,P=0.04). The proportion of severe colitis was also higher in the infection group,but the difference was not statistically significant(50.0% vs. 20.7%;χ2=2.58,P=0.11). Compared with the control group,the infection group had significantly longer hospital stay[(35.7±13.8)d vs.(22.0±15.8)d,P=0.01].The proportions of organ failure and mortality were significantly higher in the infection group[(21.4% vs. 0),(7.1% vs. 0)]. The proportions of emergent operation (50.0% vs. 17.2%;χ2=3.54,P=0.06) and steroid dependence or resistance (64.3% vs. 43.8%;χ2=1.27,P=0.26) were higher in the infection group,but the difference was not statistically significant. ConclusionsIn the elderly UC patients,opportunistic infection is associated with higher disease activity,higher medical cost,and worse prognosis. Early detection and correct treatment is mandatory to improve patient outcome.
Key words:elderly;ulcerative colitis;opportunistic infection

