动脉瘤破裂蛛网膜下腔出血早期显微手术结合抗血管痉挛药物治疗的效果观察
苏一家 朱光升 莫永保 黄信超 杨 军 陈 斌 廖芝宏
广西贺州市人民医院神经外科 贺州 542899
动脉瘤破裂蛛网膜下腔出血早期显微手术结合抗血管痉挛药物治疗的效果观察
苏一家朱光升莫永保黄信超杨军陈斌廖芝宏
广西贺州市人民医院神经外科贺州542899
【摘要】目的探讨动脉瘤破裂蛛网膜下腔出血早期显微手术结合抗血管痉挛药物治疗的临床疗效。方法选取2012-05—2014-04我院收治的动脉瘤破裂蛛网膜下腔出血患者48例,给予早期(3 d内)显微手术夹闭动脉瘤,并结合术中术后抗痉挛药物治疗,总结分析患者的临床表现、影像学特点,按拉格拉斯哥预后评分(GOS)评价综合处理后的临床疗效。结果48例患者术中探查见蛛网膜下腔出血,破裂动脉瘤周围有血凝块合并脑血管痉挛,在分离瘤颈的过程中有8例动脉瘤破裂;术后脑血管造影显示,除1例床突旁动脉瘤有小部分残颈外,余47例动脉瘤均消失,原有脑血管痉挛症状减轻或消失,除2例术后发生脑血管痉挛外,余均未发生脑血管痉挛。治愈和好转共39例,好转率为81.25%;术后发生一过性偏瘫和原有偏瘫加重者共7例,出院时明显好转5例;出院时重度残疾2例,轻度残疾4例,死亡1例。结论早期手术可以有效防止颅内动脉瘤再次破裂出血,降低病死率;围手术期合理使用抗痉挛药物,对预防脑血管痉挛疗效显著。
【关键词】动脉瘤;蛛网膜下腔出血;早期手术;抗痉挛药物
颅内动脉瘤(intracranial aneurysm)是神经外科常见疾病,发病率约为2%[1]。颅内动脉瘤破裂是导致蛛网膜下腔出血的主要原因。对颅内动脉瘤破裂导致的蛛网膜下腔出血的手术时机问题一直存在争议[2]。本研究对动脉瘤破裂蛛网膜下腔出血患者进行早期显微手术结合抗血管痉挛药物治疗,总结分析患者的临床表现、影响学特点及手术入路选择、术中操作方法、技巧,评价综合处理后的临床疗效,现报告如下。
1资料与方法
1.1研究对象选取2012-05—2014-04我院收治的动脉瘤破裂蛛网膜下腔出血患者48例,均经CTA和DSA确诊为动脉瘤,男30例,女18例;年龄30~75岁,平均(49.03±12.37)岁;术前Hunt-Hess分级:Ⅰ级13例,Ⅱ级16例,Ⅲ级14例,Ⅳ级5例;Glasgow昏迷评分:8分1例,13~14分37例;临床表现:所有患者均有不同程度的头痛和脑膜刺激征,意识模糊15例,昏迷6例,动眼神经麻痹7例,肢体不同程度偏瘫9例,脑积水12例。影像学特点:CT扫描Fish分级:Ⅱ级7例,Ⅲ级30例,Ⅳ级1例;48例患者均有不同程度的蛛网膜下腔出血,其中合并额叶和(或)颞叶血肿者14例,脑室内出血9例。48例患者均行DSA检查,30例行CTA检查,共有不同部位的动脉瘤51个,动脉瘤大小2~25 mm,平均6.1 mm。其中多发性动脉瘤3例,位于同侧2例,对侧1例。动脉瘤位于大脑中动脉者15例,前交通动脉者15例,后交通动脉者14例,大脑前动脉者3例,基底动脉者2例,眼动脉者1例,脉络前眼动脉者1例。共29例患者存在不同部位及不同程度的脑血管痉挛。
1.2治疗方法所有患者进行早期(发病3 d内)显微手术治疗,其中发病当天手术者8例,第2天手术者22例,第3天手术者28例。除1例基底动脉瘤行乙状窦后入路外,余47例均行翼点入路,其中前交通动脉瘤经大脑半球间入路,其余行侧裂入路。47例患者行动脉瘤夹闭术,其中2例行夹闭动脉联合包裹术,1例行双侧动脉瘤行双侧开颅夹闭。
术中探查见蛛网膜下腔出血,术中血管超声提示局部脑组织张力高、脑血管痉挛,行脑室穿刺或分开侧裂池放出脑脊液降低脑压以利于分离脑组织、神经及血管,充分显露载瘤血管、动脉瘤及其瘤颈,探查见破裂的动脉瘤周围均存在机化的血凝块,预备双套吸引装置和临时阻断夹,在分离瘤颈的过程中8例发生动脉瘤破裂出血,上临时阻断夹止血,在吸引显露清楚后夹闭动脉瘤;尽量清除蛛网膜下腔的血性积液和脑内血肿,若关颅时脑肿胀比较明显,予以骨瓣减压。术前采用盐酸法舒地尔30 mg+100 mL生理盐水静滴,1次/12 h;或采用尼莫地平25 mg/d静脉泵入;术中常规给予125 mL甘露醇+5 mg地塞米松+1 g维生素C快速静滴,保护脑组织;动脉瘤夹闭后采用罂粟碱海绵片湿敷;术后继续使用盐酸法舒地尔或尼莫地平,并结合扩容治疗,持续治疗14 d。手术后1个月采用格拉斯哥预后评分(GOS)评价临床疗效。
2结果
术后CT扫描,见脑池内积血、脑内、脑室内血肿消失或明显减少。术后脑血管造影显示,除1例床突旁动脉瘤有小部分残颈外,其余47例动脉瘤均消失,原有脑血管痉挛症状减轻或消失;除2例术后发生脑血管痉挛外,其余均未发生脑血管痉挛。13例脑积水患者术后2周仍有5例存在高颅压症状,CT检查显示脑室明显扩张,脑脊液检查正常后给予脑室-腹腔分流术。出院时重度残疾2例,轻度残疾4例,死亡1例。术后1个月时GOS标准疗效评价显示治愈30例,好转9例,无效9例,好转率为81.25%;无效均为手术前Hunt-Hess分级Ⅲ级和Ⅳ级患者,1例术前Hunt-Hess分级Ⅳ级的前交通动脉瘤患者于术后第5天死亡。48例患者术后随访3个月~2 a。术后发生一过性偏瘫和原有偏瘫加重者共7例,出院时明显好转5例,末次随访明显好转6例。8例动眼神经麻痹患者末次随访时6例恢复,2例好转;12例不同程度偏瘫患者末次随访时有9例恢复,2例好转,1例无变化。
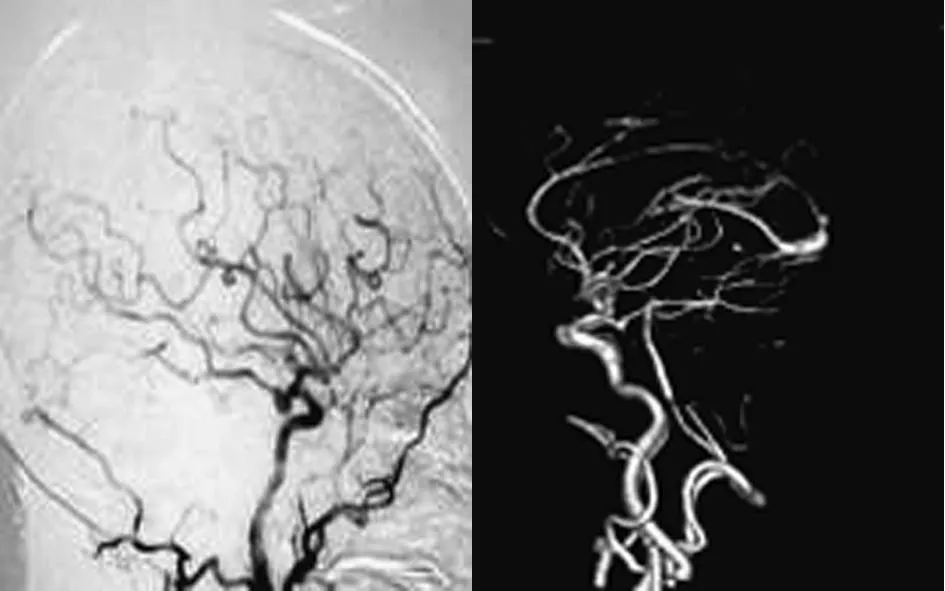
图1 术前DSA,提示后交通动脉瘤 图2 术前CTA,提示后交通动脉瘤
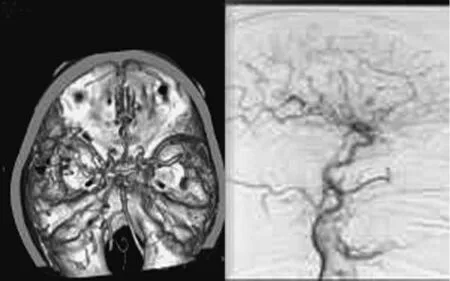
图3 术后CTA,提示后交通动脉瘤已夹闭 图4 术后3月复查DSA提示动脉瘤完全消失,颅内血管通畅
3讨论
3.1动脉瘤破裂手术时机选择动脉瘤破裂蛛网膜下腔出血的主要处理措施是动脉瘤夹闭术或介入栓塞术。手术时间主要有超早期(发病12 h内)、早期(发病12 h~3 d),中期(3~21d)、晚期(发病21 d后)。对于破裂动脉瘤手术时机的选择目前尚存在一定争议。支持早期手术的学者认为早期手术可以降低再出血的风险,同时还能清除颅内血肿,减轻颅内占位效应,降低颅内压,从而有效的降低病死率;而反对早期手术的学者认为动脉瘤破裂早期血凝块形成、脑组织肿胀张力高妨碍动脉瘤的显露,术中操作难度增大,容易发生动脉瘤破裂出血,且发病早期正处于脑血管痉挛高峰期,手术容易加重脑血管痉挛。Connolly等[3]报道,颅内动脉瘤破裂再出血的病死率高达30%,颅内动脉瘤破裂后24 h内的再出血率达4%,以后每天递减,发病14 d内的累计再出血率高达19%,认为尽早的手术可以有效预防再出血的发生,晚期手术可能会使很多患者失去治疗机会。Frontera等[4]认为迟发性脑血管痉挛是影响颅内动脉瘤破裂出血预后的重要因素,在蛛网膜下腔出血的早期,脑血管痉挛发生程度尚未启动,早期手术可以清除血管壁周围的积血,有效预防脑血管痉挛导致的脑缺血,改善预后。欧洲多中心随机对照研究结果支持Hunt-Hess分级Ⅰ~Ⅲ级的患者行早期手术,对于Hunt-Hess分级Ⅳ、Ⅴ级的患者由于病情较重,手术风险较高,术后并发症较多,血管内栓塞是较理想的手术替代疗法[5]。但如果患者血肿明显或有脑疝,即使是Hunt-Hess分级Ⅳ、Ⅴ级的患者,在取得患者家属理解的情况下,也应行早期手术。本研究4例Hunt-Hess分级Ⅳ级患者除1例死亡外,其他3例均获得了较为满意的治疗效果。
3.2手术方式、手术适应证、入路选择及技巧动脉瘤破裂开颅手术和介入手术的选择始终是一个存有争议的话题[6]。目前,对于单个动脉瘤手术方式的选择往往取决于单中心的技术优势和临床医师的个人倾向。ISAT试验是目前唯一的多中心前瞻性随机对照研究,结果显示开颅手术的并发症发生率高于介入手术,而介入手术的再出血率和动脉瘤闭塞率仍高于开颅手术,可见两种手术方法的选择各有利弊[7]。作者认为随着手术技术的进步,开颅手术相关并发症的发生率正在逐渐降低,开颅手术安全性获得较大提高。
手术适应证的选择不能一概而论,应根据术者经验及医疗单位所具备的条件而定。作者认为动脉瘤破裂早期手术的适应证为:(1)Hunt-Hess分级Ⅰ~Ⅲ级,个别Ⅳ级患者;(2)CT检查Fisher分级Ⅱ~Ⅳ级的患者;尤其是当环池、四叠体池积血或者伴有较大脑内血症的患者;(3)有再出血征象者。
颅内动脉瘤破裂手术入路的选择视动脉瘤部位而定,大脑前循环动脉瘤多采用翼点入路,部分大脑前动脉瘤可采用额下入路;大脑后循环动脉瘤大多采用扩大的翼点入路,部分可采用颞下入路或乙状窦后入路[8]。若不同侧多发动脉瘤则双侧开颅夹闭,少数动脉瘤夹闭后再行包裹术。作者总结手术心得如下:(1)开颅显露蝶骨嵴两侧额底及颞底比较重要,应该将骨性突起去除形成一个相对光滑、平坦的蝶骨面,以方便术中显露,并且能最大限度的减少术中对脑组织的牵拉损伤,特别是眼动脉动脉瘤患者,应将前床突磨除以方便动脉瘤及其周围组织结构的显露;(2)在夹闭动脉瘤前尽量不上临时阻断夹,但应提前准备好临时阻断夹和双套吸引装置;对于部分床突旁动脉瘤及少数复杂性前循环动脉瘤,可以考虑采用血管暂时阻断技术;(3)术前充分估计手术动脉瘤显露困难,术中再破裂出血的风险,做好临时阻断血管准备;(4)术中探查见局部脑组织张力高,可采用分开侧裂池或者穿刺放脑脊液的方式降低脑压,以利于显露载瘤血管、动脉瘤及其瘤颈;(5)动脉瘤破裂口周围一般存在较多的血凝块,部分机化,在清理时注意动作轻柔,避免撕开破裂口,造成再出血;(6)关颅时若脑肿胀膨出比较明显应视情况去除不同大小的骨瓣减压。
3.3脑血管痉挛的原因及处理文献报道[9],颅内动脉瘤破裂后蛛网膜下腔出血导致的血管痉挛的致死率高达60%,迟发性脑血管痉挛也是影响预后的重要因素。目前,关于脑血管痉挛发生原因的说法不一,是当前研究的重要课题,其中包括颅高压的创伤机制、神经元损伤机制,脑积水、血红蛋白及二价铁离子产生氧自由基造成血管内皮损伤机制、NO/NOS途径机制、血管平滑肌炎性反应机制研究、高分子氧合血红蛋白作用机制研究及钙离子通道机制研究等[10];另外,介入治疗的血管穿刺、造影剂注射及器械接触动脉等因素均可以诱发脑血管痉挛[11]。
2012年制定的关于蛛网膜下腔的指南不提倡预防性扩容治疗[12]。目前,脑血管痉挛治疗措施主要有:(1)适当的升压治疗:首选多巴胺,将在密切监护的情况下将收缩压升高到基准水平以上40 mmHg,红细胞比容维持在30%~50%。(2)钙离子拮抗剂:包括尼莫地平、盐酸法舒地尔、硫酸镁等,尼莫地平是L型钙通道阻滞剂,其受体主要位于脑血管的小动脉和微动脉,因此对脑血管具有选择性扩张的作用,一般不会扩张大动脉,其安全性较高,可以在动脉瘤破裂处理前使用。新指南已经将尼莫地平归为脑血管术后必用药物[13]。盐酸法舒地尔是一种细胞内钙离子拮抗剂,其主要通过抑制Rho激酶、MLCK激酶及PKC激酶,直接抑制平滑肌收缩,发挥抗血管痉挛作用。硫酸镁主要通过拮抗兴奋性氨基酸,稳定脑细胞膜及扩张血管,达到缓解脑血管痉挛的作用[1,4]。(3)血管扩张剂:主要为罂粟碱,其为一种阿片类生物碱,可以抑制平滑肌细胞磷酸二脂酶的活性,加强细胞内cAMP及cGMP的作用,从而使平滑肌舒张,达到扩张血管的目的。研究发现给药途径可以影响其疗效,目前,临床主要通过罂粟碱棉片覆盖痉挛脑血管和临时阻断血管,或罂粟碱液灌洗视野的方式治疗和预防脑血管痉挛[15]。(4)其他诸如内皮素受体抑制剂和拮抗剂、抗CD11/CD18单克隆抗体免疫抑制剂、经皮导管成形术、化学血管成形术等在本文不详细叙述。另外,手术治疗本身也是缓解脑血管痉挛的重要手段,早期手术清除血管壁周围的血凝块以及蛛网膜下腔、脑池内的血液及血块,释放出血性脑脊液,从而减少血性液对脑血管的刺激,对缓解并预防脑血管痉挛意义重大。
综上所述,对于破裂动脉瘤实施早期显微手术,手术入路主要选择翼点入路,术中采用超声及造影等方法进行辅助,注意避免再破裂出血,围手术期应用抗脑血管痉挛药物,可以获得良好的临床疗效。
4参考文献
[1]Dalbayrak S,Altas M,Arslan R. The effects of timing of aneurysm surgery on vasospasm and mortality in patients with subarachnoid hemorrhage[J]. Acta Neurol Belg,2011,111(4):317-320.
[2]Macdonald RL,Higashida RT,Keller E,et al. Clazosentan,an endothelin receptor antagonist,in patients with aneurysmal subarachnoid haemorrhage undergoing surgical clipping: a randomised, double-blind,placebo-controlled phase 3 trial( CONSCIOUS-2) [J]. Lancet Neurol,2011,10(7):618-625.
[3]Connolly ES Jr,Rabinstein AA,Carhuapoma JR,et al. Guidelines for the management of aneurysmal subarachnoid hemorrhage:a guideline for healthcare professionals from the American Heart Association/American Stroke Association[J].Stroke,2012,43(6):1 711-1 737.
[4]Frontera JA,Fernandez A,Schmidt JM,et al. Clinical response to hypertensive hypervolemic therapy and outcome after subarachnoid hemorrhage[J]. Neurosurgery,2010,66(1):35-41.
[5]Pahl FH,de Oliveira MF,Rotta MA, et al. Spontaneous resolution of an isolated cervical anterior spinal artery aneurysm after subarachnoid hemorrhage [J]. Surg Neurol Int,2014,5(3):139-143.
[6]Safain MG,Malek AM, et al. Delayed progressive bilateral supraclinoid internal carotid artery stenosis in a patient with a ruptured basilar artery aneurysm [J]. J Clin Neurosci,2014,8(7):1 022-1 024.
[7]Ramgren B,Siemund R,Nilsson OG, et al. CT angiography in non-traumatic subarachnoid hemorrhage: the importance of arterial attenuation for the detection of intracranial aneurysms [J]. Acta Radiol,2014,7(6):764-767.
[8]Lebedeva ER,Busygina AV,Kolotvinov VS, et al. Remission of migraine after clipping of saccular intracranial aneurysms[J]. Acta Neurol Scand,2014,12(7):1 257-1 259.
[9]张延平,曲良锁,路威,等. 61例术前破裂的颅内动脉瘤治疗体会[J].中华神经外科杂志, 2014,30(6):544-544.
[10]康慧斌,彭汤明,钱增辉,等.颅内动脉瘤破裂风险因素分析[J].中华神经医学杂志,2014,13(4):402-404.
[11]张五中,常文海,张俊杰,等. 颅内动脉瘤破裂合并脑内血肿的诊治体会[J].中华神经医学杂志,2014,13(4):405-406.
[12]范存刚,孙澎,张庆俊,等. 2012年AHA/ASA《动脉瘤性蛛网膜下腔出血的诊疗指南》解读 [J].中华神经医学杂志,2013,12(6):541-544.
[13]邢娟.法舒地尔联合尼莫地平治疗动脉瘤性蛛网膜下腔出血后脑血管痉挛的疗效[J].江苏医药,2014,40(1):100-101.
[14]孙久君,何朝晖,唐玖宁,等.血红蛋白浓度与动脉瘤性蛛网膜下腔出血术后症状性脑血管痉挛的相关研究[J].中国神经精神疾病杂志,2014,40(5):275-278.
[15]高岩升,宋来君.显微手术治疗颅内破裂动脉瘤后脑血管痉挛发生的影响因素分析 [J].实用医学杂志,2013,29(9):1 432-1 435.
(收稿2014-11-15)
【中图分类号】R743.35
【文献标识码】A
【文章编号】1673-5110(2015)22-0021-03

