宫腔镜、腹腔镜联合诊治不孕症的临床观察
钟小妹,陈晓红,杨晓芳,吴序立,郑道喜
(饶平县人民医院妇产科,广东 饶平 515700)
宫腔镜、腹腔镜联合诊治不孕症的临床观察
钟小妹,陈晓红,杨晓芳,吴序立,郑道喜
(饶平县人民医院妇产科,广东 饶平 515700)
摘要:目的探讨宫、腹腔镜联合手术对女性不孕症诊治的应用价值。方法对136例女性不孕症患者行宫、腹腔镜手术治疗的临床资料进行回顾性分析。其中原发性不孕66例,继发性不孕70例。根据患者的病变情况选择输卵管粘连分离术、输卵管伞端成形术、输卵管造口术、输卵管近端阻塞、宫腔镜下电切术后、子宫内膜异位灶电凝术、肌瘤剔除术及卵巢电凝打孔术等。结果136例女性不孕症患者中,明确病因诊断者113例(83.1%)。腹腔镜检查异常者108例(79.4%),宫腔镜检查异常者62例(45.5%),宫、腹腔镜检查均正常23例(16.9%)。术后2年妊娠率为46.3%(63/136)。继发性不孕组的慢性盆腔炎发生率高于原发性不孕组、子宫内膜异位症发生率低于原发性不孕组(均P<0.01)。2组其他因素(卵巢良性囊肿、多囊卵巢综合征、子宫纵膈)比较差异无统计学意义(P>0.05)。结论宫腔镜与腹腔镜联合手术能集二者之长,同时进行宫腔、盆腔疾病的诊断和治疗,具有创伤小、恢复快、手术成功率高的特点。
关键词:腹腔镜; 宫腔镜; 不孕症; 妊娠率
不孕症是指婚后同居有正常性生活未避孕>1年而未能怀孕者,根据婚后是否受孕又可分为原发性不孕和继发性不孕。近年来,我国不孕症女性人数大量增加,病因多种多样,主要包括年龄、机体自身内分泌、机体自身免疫、精神及先天遗传等因素[1]。随着外科微创技术的不断发展,腔镜技术愈来愈成熟,妇科腔镜手术已逐步推广到基层医院。2011年3月至2012年10月,广东省饶平县人民医院妇产科应用腹腔镜、宫腔镜诊治不孕症患者136例,均取得了良好的效果。
1对象与方法
1.1研究对象
选择在本院住院治疗的不孕症患者136例,年龄27~44(29.5±2.8)岁,不孕时间2~10(5.5±0.8)年。其中原发性不孕66例,继发性不孕70例。丈夫精液化验基本正常,具有宫腔镜与腹腔镜联合手术指征,无手术禁忌证。
1.2手术方法
患者均于月经干净后3~7 d进行手术。全身麻醉,取膀胱截石位。先行宫腔镜检查,再行腹腔镜检查。根据患者的病变情况选择相应的手术方法:1)输卵管粘连分离术:宫腔镜检查无异常后,再行腹腔镜检查,发现输卵管粘连,行3孔法腹腔镜输卵管粘连松解术。2)输卵管伞端成形术:宫腔镜检查无异常后,再行腹腔镜检查,当输卵管膨胀时,行3孔法腹腔镜下于伞端粘连最薄弱处张开,松解粘连,尽量恢复输卵管伞端的形态,将伞端外翻。3)输卵管造口术:宫腔镜检查无异常后,再行腹腔镜检查,如发现输卵管完全阻塞,可在输卵管伞端放射状切开输卵管并将黏膜外翻。4)输卵管近端阻塞:宫腔镜检查如发现输卵管近端阻塞,给予行宫腔镜插管术复通;再行腹腔镜检查。5)如宫腔镜检查发现宫腔内有宫腔良性病变行宫腔镜下电切术后,再次行亚甲蓝通液,评价手术效果;之后常规行腹腔镜检查。6)其他手术:子宫内膜异位灶电凝术、肌瘤剔除术、卵巢电凝打孔术等。
1.3术后处理及随访
手术结束后去枕平卧6 h,给予相应抗生素3~5 d以预防感染。出院后每3个月随访1次。盆腔粘连及输卵管因素经手术后输卵管通畅者,术后抗感染配合理疗+输卵管通液综合治疗3个月;多囊卵巢患者术后监测排卵时间并指导尽早受孕;子宫内膜异位症患者根据诊断分期术后给予促性腺激素释放激素(GnRH-a)药物治疗3~6个月;宫腔粘连较轻者分离粘连后应尽早受孕,重者放置宫内节育器3个月,并同时应用雌、孕激素人工周期治疗,复查宫腔镜正常后受孕;输卵管阻塞严重、疏通手术不能恢复自然受孕或受孕可能性极小者,建议应用辅助生育技术,避免不必要的治疗。
1.4观察项目
分析136例不孕症患者不孕症的因素(慢性盆腔炎、卵巢良性囊肿、多囊卵巢综合征、子宫内膜异位症、子宫纵膈),观察术后2年妊娠情况。
1.5统计学方法
应用SPSS13.0软件对数据进行统计分析。计数资料比较采用卡方检验,以P<0.05为差异有统计学意义。
2结果
136例女性不孕症患者中,明确病因诊断者113例(83.1%)。腹腔镜检查异常者108例(79.4%),宫腔镜检查异常者62例(45.5%);宫、腹腔镜检查均正常23例(16.9%)。术后2年妊娠率为46.3%(63/136),其中慢性盆腔炎患者术后2年姓娠率为44.6%(25/56),子宫内膜异位症患者术后2年姓娠率为53.1%(17/32)。在不孕症病因中,继发性不孕组的慢性盆腔炎发生率高于原发性不孕组、子宫内膜异位症发生率低于原发性不孕组(均P<0.01)。2组其他因素(卵巢良性囊肿、多囊卵巢综合征、子宫纵膈)比较差异无统计学意义(P>0.05)。见表1。
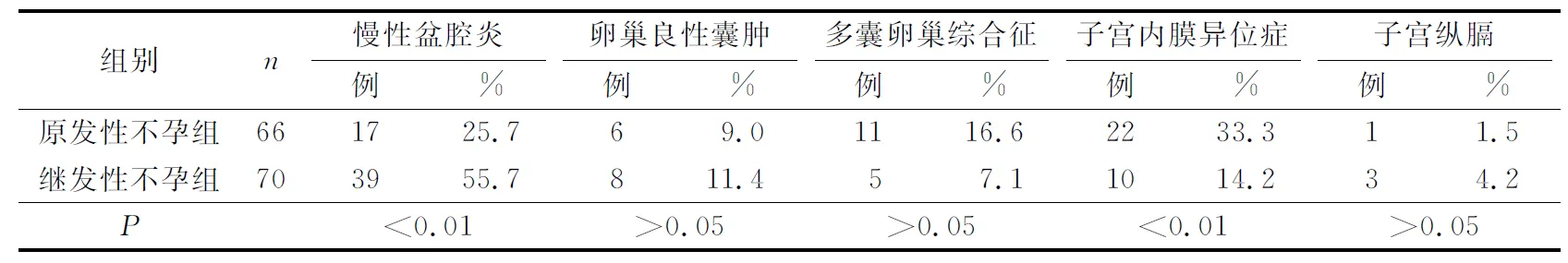
表1 原发性不孕组和继发性不孕组不孕症因素的比较
3讨论
近年来,不孕症的发病率有明显升高的趋势,女性不孕约占60%[2]。女性不孕因素较多且病因复杂。其中输卵管阻塞或输卵管通而不畅约占女性不孕因素的1/2[3]。本研究中有56例(41.2%)患者病因是慢性盆腔炎致输卵管阻塞或输卵管通而不畅,名列第1位;其次为子宫内膜异位症32例(23.5%)及多囊卵巢综合征16例(11.7%),分别列为第2、3位。笔者就对这3大病因进行讨论。
慢性盆腔炎患者因输卵管因素引起的不孕症最为常见,这与输卵管位于腹腔与子宫之间的特殊位置有很大的关系,决定了其易受生殖活动及相邻器官病变的影响,易引起堵塞,并且易发感染,从而使输卵管壁与周围发生粘连,使输卵管扭曲影响其排卵。不孕症早期受到医疗技术的影响,在临床上主要借助于输卵管通液或输卵管碘油造影实施检查,这种方式的误诊率、漏诊率较高[4]。接着采取宫腔镜下输卵管再通术,处理方法操作简单,但难以对输卵管外粘连进行有效处理,导致宫外孕的发生率上升[5];开腹显微外科手术与人工受精治疗费用昂贵,且效果不甚理想[6]。所以人们就研究出新的治疗方法,宫、腹腔镜联合手术,它既能观察到输卵管开口处的情况,行输卵管口插管通液,治疗输卵管间质部及峡部阻塞;也能直视下确定输卵管是否通畅,并对输卵管外粘连进行有效处理。本研究根据患者的病变情况,利用宫、腹腔镜联合行输卵管粘连分离术、输卵管伞端成形术:当输卵管膨胀时,于伞端粘连最薄弱处张开,松解粘连,尽量恢复输卵管伞端的形态,将伞端外翻;输卵管造口术;用电凝通过造成输卵管浆膜的挛缩从而使造口处的伞端黏膜外翻;输卵管近端阻塞:行宫腔镜插管术复通。56例慢性盆腔炎患者术后2年妊娠25例,妊娠率为44.6%。
子宫内膜异位症患者行腹腔镜手术宜在月经干净后(3~7 d)进行,以防内膜碎屑逆流播散。对于已检出的病灶,浅表的可行内凝固术,较大及深在的病灶可行种植灶切除。在子宫内膜异位症腹腔镜手术前后加用激素治疗,可提高手术妊娠成功率。本研究32例子宫内膜异位症患者在月经干净后3~7 d 进行手术,术后给予GnRH-a药物治疗3~6个月,术后2年内怀孕17例,妊娠率为53.1%。取得了满意的效果。
卵巢病变中较常见的是多囊卵巢综合征,其他还有卵巢肿瘤及性腺异常等。在腹腔镜下,能直视卵巢的形态、大小,从而直观地诊断卵巢病变,更为重要的是可直接行卵巢活检,确定卵巢功能等。而对于多囊卵巢的治疗,腹腔镜下常采用激光楔形切除术及双侧卵巢电凝打孔术。Amer等[7]认为,卵巢打孔能使卵巢组织受到一定的破坏,使卵巢激素分泌水平迅速下降,同时降低雄激素水平,减少雄激素向雌激素转化;雌激素水平下降,通过正反馈及负反馈调节影响脑垂体促黄体生成素(LH)及卵泡刺激素(FSH)的分泌,改变机体的内分泌环境,促进优势卵泡的发育,利于排卵从而提高妊娠率[8]。本研究在腹腔镜下电针行卵巢电凝打孔术28例,术后2年怀孕13例,妊娠率为46.2%。
宫、腹腔镜的独立使用在诊治不孕症方面均存在一定的局限性,两者联合手术能更加全面、细致地检查及治疗盆腹腔内的多种疾病。其优点有以下几个方面:1)宫、腹腔镜联合手术可充分发挥宫腔镜,腹腔镜的各自优势,弥补单一手术缺陷,有利于全面寻找病因,减轻患者痛苦及费用;术后恢复快,缩短诊治时间。2)全面了解宫腔及腹腔情况,直视下寻找不孕原因,准确性高,并可直接治疗。3)宫、腹腔镜联合手术能更好地对输卵管不孕症患者,尤其是输卵管间质部梗阻进行诊治,可在宫腔镜直视下行输卵管插管通液,在腹腔镜直视判断输卵管通畅度及粘连扭曲范围,了解梗阻部位,对间质部梗阻行导丝疏通。4)腹腔镜下手术可减少子宫穿孔损伤腹腔内脏器的机会,并及时采取补救措施。
腹腔镜监视下的宫腔镜手术,为子宫中隔、严重宫腔粘连、较大或内突壁间子宫肌瘤的手术治疗提供了更为安全的手术方式[9]。腹腔镜联合宫腔镜手术,要求施术者不仅要熟悉腹腔内部各生理结构,还要熟练操作宫、腹腔镜,掌握各种操作技巧,能及时、准确地处理各种异常情况,加强可能发生并发症的防护,将并发症的发生率降到最低[10]。
总之,宫、腹腔镜联合应用于不孕症患者,实现2种微创手术的优势互补,融诊断与治疗为一体,可同时诊治宫腔内与腹腔内病变,且损伤小、恢复快、手术成功率高、术后妊娠率高,是不孕症重要的检查及治疗手段。
参考文献:
[1]梁原.54例宫腔镜联合腹腔镜手术治疗不孕症的临床分析[J].中国现代医生,2010,48(11):117-118.
[2]苏敏君,申健.宫腹腔镜联合手术治疗不孕症120例分析[J].中国优生与遗传杂志,2010,18(1):122-123.
[3]乐杰.妇产科学[M].7版.北京:人民卫生出版社,2008:351-252.
[4]李云龙.宫腹腔镜联合治疗输卵管梗阻疗效分析[J].中国实用医刊,2009,36(9):55-56.
[5]李健,柴冬宁,郑天昕,等.宫腔镜联合腹腔镜在输卵管性不孕中的应用[J].现代妇产科进展,2007,16(2):150-151.
[6]张元.宫腹腔镜联合手术治疗女性输卵管性不孕症的临床分析[J].医护论坛,2011,8(6):144-145.
[7]Amer S A,Laird S,Ledger W L,et al.Effect of laparoscopic ovarian diathermy on circulating inhibin B in women with anovulatory polycystic ovary syndrome[J].Hum Reprod,2007,22(2):389-394.
[8]Amer S A,Li T C,Ledger W L,et al.Ovulation induction using laparoscopic ovarian drilling in women with polycystic ovarian syndrome:predictors of success[J].Hum Reprod,2004,19(8):1719-1724.
[9]Boudhraak K,Jellouli M A,Kassaoui O,el al,Role of the hysteroscopy and laparoscopy in management of the female infertility:about 200 cases[J].Tunis Med,2009,87(1):55-60.
[10]罗远惠.腹腔镜手术治疗不孕症150例的疗效观察[J].广西医学,2011,33(5):604-605.
(责任编辑:周丽萍)
收稿日期:2015-01-22
作者简介:钟小妹(1972—),女,本科,主治医师,主要从事妇产科微创手术的临床研究。
中图分类号:R711.6
文献标志码:A
文章编号:1009-8194(2015)07-0056-03
DOI:10.13764/j.cnki.lcsy.2015.07.021
Hysteroscopy Combined with Laparoscopy for
Diagnosis and Treatment of Infertility
ZHONG Xiao-mei,CHEN Xiao-hong,YANG Xiao-fang,WU Xu-li,ZHENG Dao-xi
(DepartmentofObstetricsandGynecology,RaopingPeople’sHospital,Raoping515700,China)
ABSTRACT:ObjectiveTo investigate the value of combined hysteroscopic and laparoscopic surgery in the treatment of female infertility.MethodsClinical data of 136 infertile female patients(66 cases of primary infertility and 70 cases of secondary infertility) who underwent combined hysteroscopic and laparoscopic surgery were analyzed retrospectively.According to the lesions,patients were treated with salpingolysis,fallopian tube plasty,salpingostomy,proximal tubal obstruction,hysteroscopic electrotomy,endometriosis lesion electrocoagulation,myomectomy,and ovarian electrocoagulation drilling,respectively.ResultsAmong the 136 patients,the pathogenesis was confirmed in 113(83.1%).In addition,laparoscopic abnormalities were found in 108 patients(79.4%),and hysteroscopic abnormalities in 62 patients(45.5%).Both hysteroscopic and laparoscopic results were normal in 23 patients(16.9%).2 years after the pregnancy rate was 46.3%(63/136).Compared with primary infertility group,the incidence of chronic pelvic inflammatory disease increased but the incidence of endometriosis decreased in secondary infertility group(P<0.01).There were no significant differences in the incidences of benign ovarian cysts,polycystic ovarian syndrome and uterus mediastinum between the two groups(P>0.05).ConclusionCombined hysteroscopic and laparoscopic surgery is an important procedure for the diagnosis and treatment of uterine and pelvic diseases and provides the advantages of small trauma,rapid recovery and high surgery success rate.
KEY WORDS:laparoscope; hysteroscope; infertility; pregnancy rate

