胃增生性息肉癌变的临床病理观察
王学军,王冬玲,陈 青,王泽兴,李秀征
(滨州市中心医院病理科,山东 滨州 251700)
胃增生性息肉癌变的临床病理观察
王学军,王冬玲,陈青,王泽兴,李秀征
(滨州市中心医院病理科,山东 滨州 251700)
[摘要]目的探讨胃增生性息肉(GHP)的癌变及其机制。方法回顾性分析144例GHP和23例胃腺瘤(AD)的临床病理特点。结果144例GHP患者中,57.6%分布在胃窦,无蒂61.1%,直径(10.5±9.7)mm,合并异型增生15例(10.4%),合并肠上皮化生25例(17.4),癌变3例(2.1%),其直径分别为12、25和23 mm。23例AD患者中,69.6%分布在胃窦,有蒂60.9%,直径(13.7±6.9)mm,6例(26.1%)合并肠上皮化生,2例癌变(8.7%),直径分别为25和30 mm。癌变者均为高分化腺癌。结论GHP的癌变率低,但的确存在癌变风险,癌变的发生可能与GHP合并异型增生及肠上皮化生有关。
[关键词]胃增生性息肉;癌变;异型增生;肠上皮化生
胃息肉相对并不常见,有报道[1]约为胃镜检查患者的4%~5%,临床意义在于少数病例可能发生癌变。WHO将胃息肉分为腺瘤(adenoma,AD)和增生性息肉(gastric hyperplastic polyp,GHP)[2]。AD是来自肠上皮化生的腺上皮,可癌变,特别是伴重度不典型增生和直径>2 cm者,AD应积极治疗或随访,临床已达成共识。GHP是最常见的胃息肉之一,约占胃息肉的1/3,属于非肿瘤病变,现总结分析我院胃息肉病变的临床病理资料,重点探讨GHP癌变的可能性。
1资料与方法
收集2005年至2011年滨州市中心医院经内镜诊断的胃息肉167例,入组标准如下:1)所有标本均经内镜下电切、钳除或外科手术切除;2)全部标本均经病理证实,排除息肉病综合征(Peutz-Jeghers息肉、幼年性息肉、Cowden息肉等)及胃底腺息肉等息肉样病变;3)活检标本满足病理组织学诊断标准。多发性息肉广泛取材,以代表性息肉为准。标本行常规HE和ABPAS黏液化学染色,GHP和AD的诊断参考文献[3],肠化生和异型增生按常规胃黏膜病理标准诊断分级。息肉癌变诊断按Nakamura标准:1)显微镜下GHP与癌变组织同时存在于同一张切片;2)GHP的成分要足够多;3)当癌变组织无黏膜内或深部浸润时,腺体与细胞的异型程度必须达到癌变标准。
2结果
所有167例胃息肉标本中,GHP 144例(86.2%),AD 23例(13.8%)。2种胃息肉的内镜特征见表1。
2.1GHP的内镜特征144例GHP患者中,男61例,女83例;年龄18~88岁(52.7±15.3)岁。2个以上息肉者22例。息肉直径4~25 mm,其中15 mm以内者126个,占87.5%;无蒂占61.1%;83例分布在胃窦部,占57.6%。
单纯GHP 126例,组织学上以胃小凹扩张伴微囊形成为特征,通常微囊被覆的上皮具有正常小凹细胞的形态,但常显示增生性改变,包括核深染,核仁明显,胞浆丰富充满黏液等,固有膜内含有不同程度的炎症,纤维组织增生。有时还可见黏膜肌组织,黏膜表面可有糜烂或溃疡形成。息肉可包括幽门腺、主细胞及壁细胞。
合并异型增生的GHP 15例(10.4%),轻度者细胞核位于细胞基底部1/2,核深染,细胞较密集呈长杆状假复层,腺体轻度不规则到分枝、内突;重度者核长圆形较大、核仁明显,核假复层达细胞的顶部,腺体背靠背甚至共壁。患者年龄和息肉直径均大于单纯性GHP,有蒂者多见。
癌变3例,癌变率2.1%,患者年龄分别为60、71和74岁,息肉直径较大,直径分别为12、25和23 mm,均为有蒂高分化腺癌,未浸润息肉蒂部。
25例(17.4%)息肉伴肠上皮化生,其中7例属于伴异型增生的GHP,18例属于无异型增生的GHP。肠上皮化生伴异型增生且两者分界不清3例,肠上皮化生伴异型增生且两者分界明显4例。25例肠上皮化生者年龄(54.5±14.6)岁,息肉直径为(11.7±4.9)mm。
2.2AD的内镜特征23例AD患者中,男10例,女13例;年龄26~78岁(58.3±11.5)岁。2个以上息肉者5例。息肉直径5~40 mm,其中15 mm以内13例,占61.9%;有蒂占60.9%;分布以胃窦为主(69.6%)。轻、中和重度异型增生分别有14、6和1例。6例伴肠上皮化生(26.1%)。
癌变2例,癌变率8.7%,患者年龄66和70岁,其息肉直径分别为25和30 mm,均表现为息肉表面乳头状生长,部分黏膜上皮脱失糜烂,病理证实为管状腺癌。其中1例肿瘤细胞位于黏膜内,镜下为黏膜内癌;另1例癌组织侵至黏膜下层,为早期胃癌。
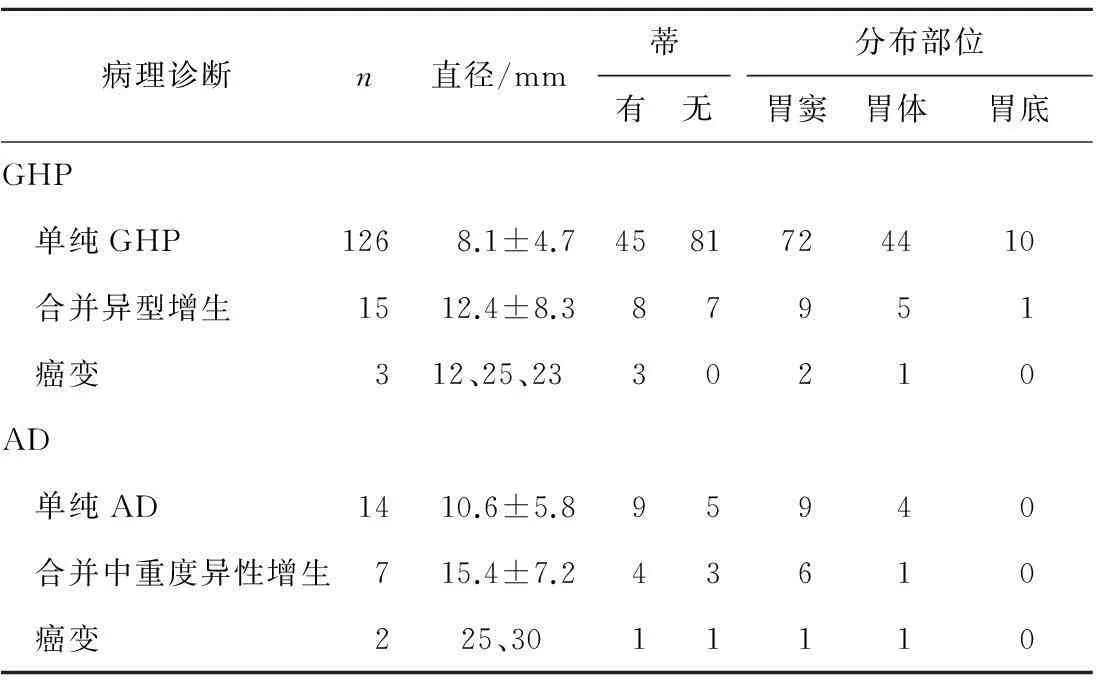
表1 2种胃息肉的内镜特征
3讨论
GHP的大体形态和组织学结构早为人们所熟知,但组织学上对GHP是否有恶变潜能存在争议,大量的数据表明这种息肉危险性极低,但确有GHP中出现癌变的报道,癌变率0.5%~7.1%[1-2]。
本组144例GHP患者中有3例发生癌变,均表现为有蒂且体积较大,病理均证实为高分化管状腺癌,癌变率为2.1%,低于AD癌变率(8.7%)。尽管体积较大的GHP癌变的可能性大,但临床不能单纯依靠息肉大小来预测癌变的可能性。本组5例癌变息肉中4例直径>2.0 cm,但1例癌变GHP的直径为12 mm,国外很多<2.0 cm,甚至0.5 cm的也有癌变[1-2]。
本组GHP中肠上皮化生、异型增生检出率和癌变率分别为17.4%、10.4%和2.1%。已知肠上皮化生与胃息肉癌变相关,有肠上皮化生癌变率(10%~11%)高于无肠上皮化生者(0.8%~2%)[2]。GHP可能起源于胃黏膜损伤或糜烂后的过度再生[2-3]。增生性息肉与幽门螺旋菌(HP)感染关系密切,76%的增生性息肉伴有HP感染,而只有24%的AD伴有HP感染,进一步说明增生性息肉是在感染所致的慢性炎症背景上发生的一种增生性改变,在病因不去除的情况下发生异型增生直至癌变。免疫组化显示:CEA、CA19-9、2-70mAb、p53存在于GHP的异型增生和肿瘤组织,而不存在于GHP本身和肠化生,提示癌变可能来自异型增生[1]。
总之,GHP癌变率低于AD,但在少数病例中,息肉的肠上皮化生及异型增生区可发生癌变,甚至直径较小者也可以癌变。
参考文献:
[1]Zea-Iriarte WL,Sekine I,Itsuno M,et al.Carcinoma in gastric hyperplastic polyps.A phenotypic study[J].Dig Dis Sci,1996 ,41(2):377-386.
[2]Orlowska J,Jarosz D,Pachlewski J,et al.Malignant transformation of benign epithelial gastric polyps[J].Am J Gastroenterol,1995,90(12):2152-2159.
[3]Mallery S.EUS for the evaluation of subepithelial tumors and thickened gastric folds[J].Rev Gastroenterol Mex,2003,68 Suppl 3:68-73.
DOI:10.3969/j.issn.1673-5412.2015.05.026
[中图分类号]R735.2
[文献标识码]B
[文章编号]1673-5412(2015)05-0443-02
(收稿日期:2015-01-13)

