帕金森病异态睡眠与认知功能障碍的相关性
曾婷婷,邬至平,曾敏,邱伟文
(丽水市中心医院 神经内科,浙江 丽水 323000)
·论 著·
帕金森病异态睡眠与认知功能障碍的相关性
曾婷婷,邬至平,曾敏,邱伟文
(丽水市中心医院 神经内科,浙江 丽水 323000)
目的:探讨帕金森病合并快速动眼期异态睡眠(RBD)与认知功能障碍之间的关系。方法:收集2012年5月至2014年11月就诊于我院神经内科的54例帕金森病患者,其中帕金森病合并RBD组(PD-RBD组)25例,未合并RBD组(PD-NRBD组)29例,另收集社区健康对照组21例。所有受试者均完成2夜整夜视频多导睡眠监测、统一帕金森病量表Ⅲ(UP-DRSⅢ)、Hoehn-Yahr分期、蒙特利尔认知评估量表(MoCA)、爱泼沃斯思睡量表(ESS)的评测。结果:①PD-RBD组注意力与计算力、视空间及执行功能、延迟记忆的得分明显低于PD-NRBD组和健康对照组,差异有统计学意义(均P<0.05);②PD-RBD组和PD-NRBD组睡眠效率较健康对照组低,合并阻塞性睡眠呼吸暂停低通气综合征(OSAHS)及不宁腿综合征发病率高,差异有统计学意义(P<0.05);③PD-RBD组和PD-NRBD组间睡眠效率及其他睡眠合并症差异无统计学意义(P>0.05)。结论:帕金森病患者合并RBD与认知功能障碍相关,RBD可以作为帕金森病患者认知功能障碍的预测因素。
帕金森病;睡眠障碍;认知功能障碍
帕金森病是非常常见的神经系统变性疾病,除了静止性震颤、肌强直等运动症状外,还表现出许多非运动症状,如自主神经功能障碍、睡眠障碍、认知功能障碍等。国外曾有研究表示合并快速动眼期异态睡眠(rapid-eye-movement sleep bahavior disorder,RBD)的帕金森病患者更容易出现认知功能障碍[1]。本研究通过分析帕金森病患者睡眠结构,完成相关量表评估,探讨帕金森病患者合并RBD与认知功能障碍之间的关系。
1 资料和方法
1.1 一般资料 选取2012年5月至2014年11月就诊于丽水市中心医院医院神经内科的54例帕金森病患者。入选标准:按照英国伦敦脑库帕金森病诊断标准(UK PD brain bank criteria)[2]确诊为帕金森病患者。排除标准:①合并严重的内科疾病;②合并其他神经系统疾病;③确诊为痴呆的患者;④不能配合相关量表监测者。RBD诊断按照睡眠疾病国际分类第2版(ICSD-2)RBD的临床诊断标准[3]。符合RBD诊断标准者纳入PD-RBD组,共25例,男11例,女14例,平均年龄(65.56±5.76)岁,平均病程(3.96±1.91)年。不符合RBD诊断标准者纳入PD-NRBD组,共29例,男13例,女16例,平均年龄(64.24±4.16)岁,平均病程(4.24±1.92)年。2组间年龄、性别、受教育程度等相匹配。再选取丽水白云社区健康对照者21例,其中男10例,女11例,平均年龄(65.15±6.21)岁。
1.2 研究方法 收集受试者人口学资料,包括性别、年龄、病程、受教育程度。所有受试者均在我院睡眠中心完成连续2夜整夜视频多导睡眠监测,技师整夜监测同时记录全睡眠期异常呼吸事件及异常动作,按美国睡眠医学会(AASM)标准[4]和人工逐帧分析来判读睡眠结构、呼吸事件、觉醒事件、肢体运动事件等。同时分析REM期下颌肌电情况、睡眠期音频视频回放,再次记录REM期异常语言及肢体动作等,综合分析后明确RBD诊断。采用统一帕金森病量表Ⅲ(unified Parkinson’s disease rating scale Ⅲ,UP-DRS Ⅲ)和Hoehn-Yahr(H-Y)分期评价患者的运动功能。采用蒙特利尔认知评估量表(montreal cognitive assessment,MoCA)评价患者的认知功能,采用爱泼沃斯思睡量表(ESS)评价患者日间嗜睡程度。
1.3 统计学处理方法 采用SPSS19.0统计学软件完成统计分析。计量数据以±s表示,组间比较使用独立样本t检验;计数数据以频率描述,组间比较采用Pearson x2检验。P<0.05为差异有统计学意义。
2 结果
2.1 3组间人口学特征比较 3组间性别、年龄、及受教育程度,差异无统计学意义(P>0.05);PDRBD组和PD-NRBD组PD病程、H-Y分期、UPDRSIII评分,差异无统计学意义(P>0.05),见表1。
2.2 3组间睡眠情况比较 与健康对照组比,PDRBD组与PD-NRBD组均存在睡眠效率偏低、ESS评分增高、合并阻塞性睡眠呼吸暂停低通气综合征(OSAHS)及不宁腿综合征比例增加,差异有统计学意义(均P<0.05);但PD-RBD组与PD-NRBD组间睡眠效率、ESS评分、合并OSAHS及不宁腿综合征比例,差异无统计学意义(均P>0.05),见表2。

表1 PD-RBD组和PD-NRBD组人口学特征比较(±s)
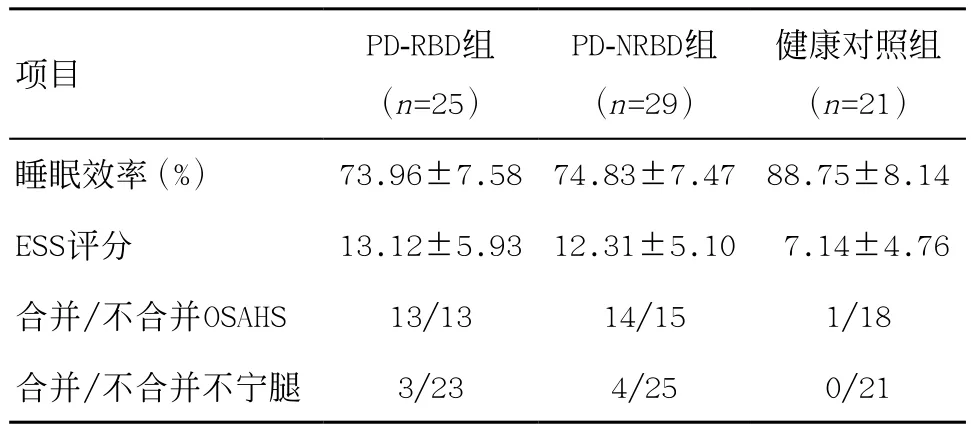
表2 PD-RBD组和PD-NRBD组睡眠情况比较(±s)
2.3 PD-RBD组与PD-NRBD组认知功能评分比较 PDRBD组MoCA总分、注意与计算力、延迟记忆、视空间及执行功能得分明显低于PD-NRBD组和健康对照组,差异有统计学意义(P<0.05或P<0.01);3组间命名、语言、抽象思维、定向力得分,差异无统计学意义(均P>0.05),见表3。

表3 PD-RBD组和PD-NRBD组认知功能评分比较(±s)
3 讨论
RBD患者于REM期出现生动且激烈的梦境,并出现与梦境内容相关的喊叫及肢体动作,常因此导致自伤或伤及他人,在睡眠监测中可见REM期下颌肌电间歇及持续性增高。有报道称RBD同时也是神经系统退行性疾病的临床前期表现[5]。约有1/3的RBD患者将在5年内出现帕金森病、痴呆等变性疾病,将有约1/4的RBD患者在5年内出现帕金森病合并痴呆[6]。可见RBD与帕金森病认知功能障碍存在着密切的关联。本研究中我们也同样发现合并RBD的帕金森病患者存在更加严重的认知功能障碍,在注意力与计算力、延迟记忆、视空间及执行功能方面差异显著。由于RBD常作为帕金森病的前驱表现,它同时也预示着发生痴呆的可能性增高。帕金森病可以并发多种睡眠障碍,如日间过度嗜睡、OSAHS、不宁腿综合征,同时睡眠效率下降。本研究中我们发现,RBD可与上述各种睡眠疾病同时存在,但与过度嗜睡、OSAHS、不宁腿综合征的发病无明显相关,它们有不同的发病机制。在本研究中RBD组25例患者中仅1例因RBD发作出现长时间觉醒,5例出现微觉醒显著增加,绝大部分患者并未导致睡眠破碎及REM期缩短,RBD对帕金森病患者的睡眠效率无明显影响。
RBD与帕金森病患者认知功能障碍有着显著关联,而RBD症状可在运动症状及认知功能障碍之前许多年即已经存在。国内学者发现帕金森病患者在头颅MR上显示脑白质高信号改变[7],那么RBD患者是否较帕金森病患者更早在头颅MR或PET-CT上出现影像学改变有待进一步研究。倡导全社会增加对睡眠的关注,对RBD的重视,及时诊断早期干预,有望改善帕金森病患者的生活质量,同时争取延缓认知功能减退的进程。但目前神经系统变性疾病及RBD的发病机制尚未明确,也没有很好的干预方法,在这些方面有待以后更多的研究。
[1] Benninger D, Waldvogel D, Bassetti CL. REM sleep behavior disorder predicts cognitive impairment in Parkinson disease without dementia[J]. Neurology, 2008, 71(12): 955-956.
[2] Muslimovic D, Post B, Speelman JD, et al. Cognitive profile of patients with newly diagnosed Parkinson disease[J]. Neurology, 2005, 65(8): 1239-1245.
[3] Kryger MH, Roth T, Dement WC. 睡眠医学理论与实践[M].张秀华, 韩华, 张悦, 等, 译, 北京: 人民卫生出版社, 2010: 903-904.
[4] 高和, 江晓丽. 美国睡眠医学会睡眠及其相关事件判读手册-规则、术语和技术规范[M]. 北京: 人民军医出版社, 2010: 1-27.
[5] Iranzo A, Molinuevo JL, Santamaria J, et al. Rapid-eyemovement sleep behaviour disorder as an early marker for a neurodegenerative disorder:a descriptive study[J]. Lancet Neurol, 2006, 5(7): 572-577.
[6] Postuma RB, Gagnon JF, Vendette M, et al. Olfaction and color vision identify impending neurodegeneration in rapid eye movement sleep behavior disorder[J]. Ann Neurol, 2011, 69(5): 811-818.
[7] 陈昆明, 闻彩云, 陈为安, 等. 帕金森病脑白质高信号的磁共振研究[J]. 温州医学院学报, 2010, 40(2): 168-170.
(本文编辑:吴彬)
Correlative study on the rapid-eye-movement sleep behavior disorder and cognitive impairment of Par-kinson’s disease
ZENG Tingting, WU Zhiping, ZENG Min, QIU Weiwen. Department of Neurology, Lishui Central Hospital, Lishui, 323000
Objective: To investigate the correlation between rapid-eye-movement sleep behavior disorder (RBD) and the cognitive impairment in patients with Pakinson disease (PD). Methods: Fifty-four patients with Parkinson disease were enrolled from Neurology Department of Lishui Central Hospital from 2012 to 2013 (25 PD-RBD cases and 29 PD-NRBD cases), with 21 healthy participants as the control group. Full-night videopolysomnography (vPSG) for two nights, Unified Parkinson Disease Rating Scale (UPDRS-III) Questionaire, Hoehn-Yahr stage criteria, Montreal Cognitive Assessment (MoCA) and The Epworth Sleepiness Scale (ESS) were performed on all study participants. Results: The score for attention and calculation, visual-spatial and its congitive function, delayed memory in PD-RBD group were all significantly lower than that in PD-NRBD group and control group (P<0.05). Sleep efficiency in both PD-RBD and PD-NRBD group were lower than that in control group, and often accompanied by obstructive sleep apnea-hypopnea syndrome and restless leg syndrome (P<0.05). There was no statistical significant difference between the two PD groups (P>0.05). Conclusion: Parkinson disease patients combined with RBD are correlated with cognitive dysfunction. RBD can be used as a predictor for cognition impairment in Parkinson disease.
Parkinson’s disease; sleep disorders; cognitive impairment
R742.5
A
10.3969/j.issn.2095-9400.2015.06.010
2015-02-05
曾婷婷(1982-),女,浙江丽水人,主治医师。
邱伟文,副主任医师,Email:weiwenq@hotmail. com。

