糖尿病合并妊娠致胎儿窘迫及其护理干预的临床效果
张艳红 高缨 朱芳
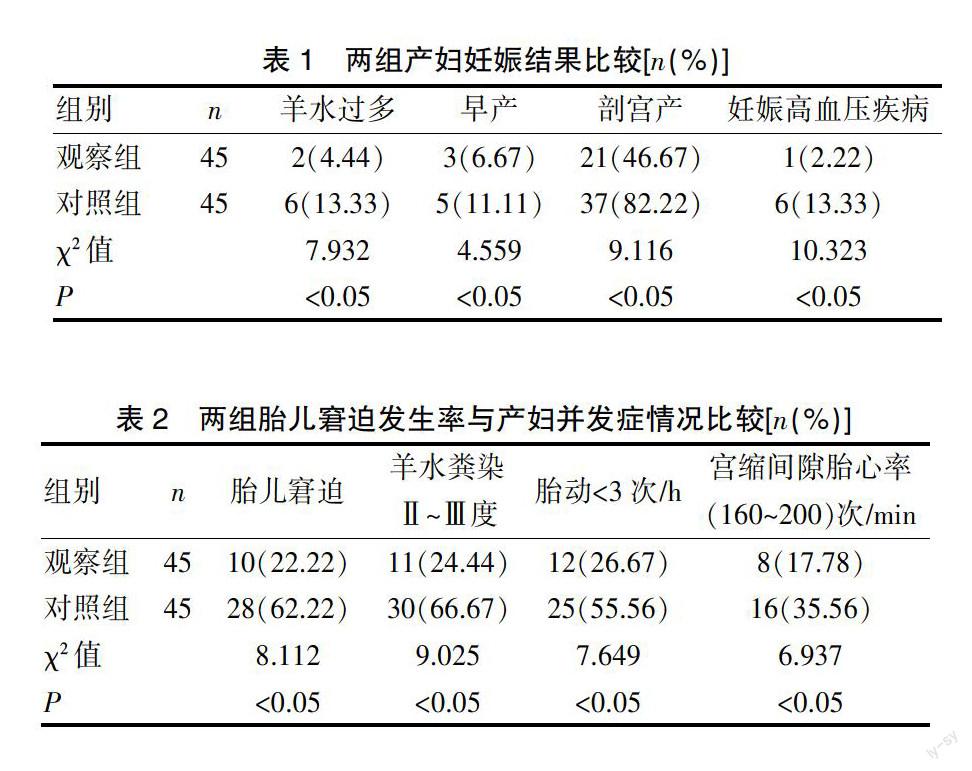
[摘要] 目的 探討糖尿病合并妊娠致胎儿窘迫及其护理干预的临床效果。 方法 选择2013年4月~2014年2月我院收治的90例糖尿病合并妊娠的产妇作为研究对象,2013年4~9月入院的45例患者为对照组,2013年10月~2014年2月入院的45例患者为观察组,对照组患者采用常规护理,观察组患者在常规护理的基础上进行护理干预,比较两组妊娠结果,其中包括羊水过多、剖宫产、胎膜早破与妊娠高血压疾病情况以及两组胎儿窘迫发生率与产妇并发症情况。 结果 ①观察组羊水过多发生率为4.44%,显著低于对照组的13.33%,两组比较差异有统计学意义(χ2=7.932,P<0.05);观察组早产率为6.67%,显著低于对照组的11.11%,两组比较差异有统计学意义(χ2=4.559,P<0.05);观察组剖宫产率为46.67%,显著低于对照组的82.22%,两组比较差异有统计学意义(χ2=9.116,P<0.05);观察组妊娠高血压疾病发生率为2.22%,显著低于对照组的13.33%,两组比较差异有统计学意义(χ2=10.323,P<0.05);②观察组胎儿窘迫率为22.22%,显著低于对照组的62.22%,两组比较差异有统计学意义(χ2=8.112,P<0.05);观察组羊水粪染Ⅱ~Ⅲ度发生率为24.44%,显著低于对照组的66.67%,两组比较差异有统计学意义(χ2=9.025,P<0.05);观察组胎动<3次/h发生率为26.67%,显著低于对照组的55.56%,两组比较差异有统计学意义(χ2=7.649,P<0.05);观察组宫缩间隙胎心率(160~200)次/min发生率为17.78%,显著低于对照组的35.56%,两组比较差异有统计学意义(χ2=6.937,P<0.05)。 结论 护理干预能够使糖尿病合并妊娠胎儿窘迫发生率明显降低,同时能够显著降低并发症的发生,有助于产妇与胎儿的预后,值得临床推广。
[关键词] 糖尿病合并妊娠;胎儿窘迫;护理干预;围生儿
[中图分类号] R473.7 [文献标识码] B [文章编号] 1673-9701(2015)29-0139-04
Clinical effect of nursing intervention for diabetes mellitus combined with pregnancy induced fetal distress
ZHANG Yanhong GAO Ying ZHU Fang
Department of Obstetrics and Gynecology, Affiliated Hospital of Hangzhou Normal University, Hangzhou 310015, China
[Abstract] Objective To investigate the clinical effect of the nursing intervention for patients with diabetes mellitus complicated with pregnancy. Methods 90 cases of patients with diabetes mellitus complicated with pregnancy in April 2013 to February 2014 were selected as the study object. The 45 cases of patients treated in October to April 2013 were as the control group, 45 cases of patients treated in October 2013 to February 2014 were selected as the observation group, the control group was given routine nursing, while the patients in observation group was treated with nursing intervention. Two groups of pregnancy outcomes, including the amniotic fluid, cesarean section, premature rupture of membranes and pregnancy induced hypertension, and fetal distress and maternal complications were compared. Results ①The polyhydramnios occurred rate of the observation group was 4.44%, significantly lower than that of control group (13.33%), the difference was statistical significance (χ2=7.932, P<0.05); the premature delivery rate of the observation group was 6.67%, significantly lower than 11.11% of the control group, the difference was statistical significance (χ2=4.559, P<0.05). The cesarean section rate of the observation group was 46.67%, significantly lower than 82.22% of the control group, the difference was statistical significance (χ2=9.116, P<0.05); the pregnancy hypertension disease incidence rate of the observation group was 2.22%, significantly lower than 13.33% of the control group, the difference was statistical significance (χ2=10.323, P<0.05); ②Fetal distress rate of the observation group was 22.22%, significantly lower than 62.22% of the control group, the difference was statistically significant(χ2=8.112, P<0.05); Ⅱ~Ⅲ grade of meconium-staining amniotic fluid of the observation group was 24.44%, significantly lower than 66.67% of the control group, the difference was statistically significant(χ2=9.025, P<0.05); the incidence rate of fetal movement <3 times/h of the observation group was 26.67%, significantly lower than 55.56% of the control group, the difference was statistically significant(χ2=7.649, P<0.05); the incidence rate of heart rate the interval between contractions 160-200 times/min of the observation group was 17.78%, significantly lower than 35.56% of the control group, the difference was statistically significant (χ2=6.937, P<0.05). Conclusion Nursing intervention can reduce the incidence of fetal distress in diabetes mellitus complicated with pregnancy, and significantly reduce the occurrence of complications, which can help to the maternal and fetal prognosis that is worthy of clinical promotion.
[Key words] Diabetic pregnancy; Fetal distress; Nursing intervention; Perinatal infant
糖尿病合并妊娠可增加胎儿窘迫的风险性,使胎儿巨大、新生儿呼吸窘迫综合征及早产等不良后果发生的可能性升高,给胎儿及产妇生命及健康均带来严重不良影响[1]。当发生胎儿窘迫时,酸中毒及缺氧均可导致新生儿窒息,甚至造成死亡[2]。有相关研究[3]显示,早期积极科学的护理干预能够有效改善胎儿窘迫现象。本研究选择2013年4月~2014年2月我院收治的90例糖尿病合并妊娠产妇作为研究对象,对部分产妇在常规护理的基础上进行积极科学的护理干预,现报道如下。
1 资料与方法
1.1 一般资料
选取2013年4月~2014年2月我院收治的90例糖尿病合并妊娠的产妇作为研究对象,年龄20~35岁,平均(28.6±5. 9)岁;体重55~76 kg,平均(65.74±7.38)kg;其中初产妇69例,经产妇21例;孕周32~42周,平均(36.85±3.77)周;文化程度:小学文化15例,初中文化14例,高中文化10例,大专及以上文化51例。全部产妇均确诊为糖尿病,2013年4~9月入院的45例患者为对照组,2013年10月~2014年2月入院的45例患者为观察组,其中对照组:年龄21~35岁,平均(28.6±4.9)岁;体重56~76 kg,平均(65.86±7.22)kg;其中初产妇34例,经产妇11例;孕周32~41周,平均(36.29±3.18)周;文化程度:小学文化7例,初中文化7例,高中文化5例,大专及以上文化26例。观察组:年龄20~35岁,平均(28.4±5.3)岁;体重55~75 kg,平均(65.58±7.01)kg;其中初产妇35例,经产妇10例;孕周32~42周,平均(37.01±3.45)周;文化程度:小学文化8例,初中文化7例,高中文化5例,大专及以上文化25例。两组患者的年龄、体重、孕周以及文化水平等一般资料比较,差异无统计学意义(P>0.05),具有可比性。本研究上报医院伦理委员会,研究同意后实施。
1.2 治疗方法
对照组糖尿病合并妊娠者进行常规护理与治疗,主要包括:药物降糖、控制饮食以及胎儿孕妇围产期的监护。观察组糖尿病合并妊娠者在常规护理的基础上进行护理干预,具体护理干预措施为:①体位护理:为避免子宫压迫下腔静脉,让孕妇采取左侧体位,从而使胎盘血液循环得到改善。②积极进行关于胎心胎动知识宣教:指导孕妇学会自主感受胎心的方法,使其可及早发现胎动变化、胎心率及胎动异常,并积极向医护人员报告,作详细记录;③舒适护理:设置有4 个分娩室和5个待产室,房间内温馨舒适、安全整洁,湿度为50%~60%,温度为22℃~25℃,配备独立卫生间,并且播放舒缓的背景音乐,让产妇处于一种轻松舒适的环境中。④心理护理:护理人员应增强自身的责任意识,提高业务能力,耐心听取患者的问题并做详细解释,将医患关系处理好。孕妇的焦虑、恐惧等不良情绪对血糖稳定性存在严重不良影响,可增加胎儿窘迫的风险性,对孕妇的负面情绪进行积极有效的疏导,可消除其对糖尿病及分娩的恐惧与困惑。⑤人性化护理:根据产妇的性格、脾气、文化素养以及心理状态,采用恰当的交流方式进行沟通,认真讲解分娩的过程以及减痛的技巧,从而纠正产妇对分娩的错误认知。
1.3 观察指标
①观察两组产妇妊娠结果,其中包括羊水过多、早产、剖宫产、胎膜早破与妊娠高血压疾病情况;②观察两组胎儿窘迫发生率与产妇并发症情况,其中包括羊水粪染Ⅱ~Ⅲ度、胎動<3次/h和宫缩间隙胎心率(160~200)次/min等,羊水粪染Ⅱ~Ⅲ度判定标准参照相关文献[4]。
1.4 统计学方法
采用统计学软件SPSS19.0进行数据分析,计数资料采用χ2检验;计量资料以(x±s)表示,组间比较采用t检验,P<0.05为差异有统计学意义。
2 结果
2.1 两组产妇妊娠结果比较
观察组羊水过多发生率为4.44%,显著低于对照组的13.33%,两组比较差异有统计学意义(χ2=7.932,P<0.05);观察组早产率为6.67%,显著低于对照组的11.11%,两组比较差异有统计学意义(χ2=4.559,P<0.05);观察组剖宫产率为46.67%,显著低于对照组的82.22%,两组比较差异有统计学意义(χ2=9.116,P<0.05);观察组妊娠高血压疾病发生率为2.22%,显著低于对照组的13.33%,两组比较差异有统计学意义(χ2=10.323,P<0.05)。见表1。
表1 两组产妇妊娠结果比较[n(%)]
2.2 两组胎儿窘迫发生率与产妇并发症情况比较
观察组胎儿窘迫率为22.22%,显著低于对照组的62.22%,两组比较差异有统计学意义(χ2=8.112,P<0.05);观察组羊水粪染Ⅱ~Ⅲ度发生率为24.44%,显著低于对照组的66.67%,两组比较差异有统计学意义(χ2=9.025,P<0.05);观察组胎动<3次/h发生率为26.67%,显著低于对照组的55.56%,两组比较差异有统计学意义(χ2=7.649,P<0.05);观察组宫缩间隙胎心率(160~200)次/min发生率为17.78%,显著低于对照组的35.56%,两组比较差异有统计学意义(χ2=6.937,P<0.05)。见表2。
表2 两组胎儿窘迫发生率与产妇并发症情况比较[n(%)]
3 讨论
糖尿病属于内分泌代谢发生障碍的一种较常见疾病,该病的主要特点为胰岛素相对或者绝对的分泌不足,从而导致水电解质丢失、以糖代谢紊乱为主的蛋白质、脂肪代谢障碍等临床症状[5-8]。在产科领域,糖尿病可分为两种情况,第一种为糖尿病患者合并妊娠,即妊娠前已经存在糖尿病,并且糖尿病在孕妇分娩后仍然存在,第二种为妊娠期糖尿病,大多数孕妇属于第一种情况[9-12]。
糖尿病可给胎儿与母体带来很多损伤与生理危险,因糖尿病可引发产妇发生血管病变,可导致血管内皮细胞变厚,管腔出现狭窄,全身供血量不足,从而引发高血压综合征及糖尿病妊娠,最终导致母婴各种损伤及生理危险,进一步影响胎盘循环,宫内胎儿出现慢性缺氧现象,生长明显受到限制,严重者可发生胎儿窘迫及新生儿窒息死亡等[13-19]。除此之外,孕妇体内积累的胰岛素,可经胎盘进入新生儿机体内,从而引发新生儿出现高胰岛素症状,使其肺泡Ⅱ型细胞的合成及成熟严重受到抑制,进一步妨碍胎儿肺功能的成熟,最终导致胎儿窘迫[20-22]。
积极的护理干预及早期检查能够有效减少各种并发症的可能性,从而确保母婴的健康及安全。孕妇确诊后需定期产检,密切关注其血糖变化,并嘱其积极配合内分泌科的治疗,同时对胰岛素的使用需控制,从而避免影响胎儿的生长发育[23]。一旦产妇出现低血糖症状,立即嘱其服用巧克力,告知产妇无需过度控制饮食,以免影响胎儿的正常生长发育。本研究选择2013年4月~2014年2月我院收治的90例糖尿病合并妊娠产妇作为研究对象,分为观察组和对照组,结果显示观察组羊水过多发生率、早产率、剖宫产率及妊娠高血压疾病发生率均显著低于对照组,两组比较差异均有统计学意义(P<0.05);观察组的胎儿窘迫率、羊水粪染Ⅱ~Ⅲ度发生率、胎动<3次/h发生率及宫缩间隙胎心率(160~200)次/min发生率均显著低于对照组,两组比较差异均有统计学意义(P<0.05),与相关研究[24,25]结果一致。
综上所述,护理干预能够使糖尿病合并妊娠胎儿窘迫发生率明显降低,同时能够显著降低并发症的发生,有助于产妇与胎儿的预后,值得临床推广。
[参考文献]
[1] 纪庆荣,付忠祥,李豫姝. 胰岛素泵在妊娠期糖尿病及糖尿病合并妊娠患者围产期的应用研究[J]. 吉林医学,2011,32(31):6584-6585.
[2] 刘刚英. 妊娠期糖尿病母婴预后临床观察[J]. 中国妇幼保健,2013,28(8):2713-2714.
[3] Ewendland EM,Torloni MR,Falavigna M,et al. Gestational diabetes and pregnancy outcomes-A systematic review of the world health organization(WHO)and the international association of diabetes in pregnancy study groups(IADPSG) diagnostic criteria[J]. BMC Pregnancy Childbirth,2012,31(5):12-23.
[3] 乐杰. 妇产科学[M]. 第7版,北京:人民卫生出版社,2009:135.
[4] 李玉凤,靳淑雁,潘利云,等. 妊娠早期饮食和运动联合干预降低妊娠期糖尿病发病率的初步研究[J]. 吉林医学,2014,35(25):5616-5618.
[5] 张韶琼,金松. 妊娠糖尿病患者血糖异常与剖宫产指征的相关性研究[J]. 现代预防医学,2012,39(10):2447-2448,2451.
[6] 张爱萍,张洁瑞. 23例妊娠合并糖尿病患者围产期护理体会[J]. 吉林医学,2011,32(2):348-349.
[7] 苏可. 妊娠期糖尿病与糖尿病合并妊娠患者的动态血糖变化趋势对比分析[J]. 中国妇幼保健,2014,29(25):4051-4052.
[8] 张素莉,孙玲芳,路静,等. 实时动态血糖监测对糖尿病合并妊娠孕妇血糖控制和妊娠结局的影响[J]. 临床合理用药,2015,8(1A):148-149.
[9] 孙翀,刘淑霞. 妊娠期糖尿病患者血糖控制效果对母婴结局影响的观察[J]. 中国糖尿病杂志,2014,22(5):401-403.
[10] 朱玉莲. 妊娠期糖尿病治疗对围产儿结局的影响[J]. 吉林大学学报(医学版),2011,37(3):406.
[11] 孙培文,董晓静. 妊娠期糖尿病的医学营养治疗疗效评价[J]. 实用妇产科杂志,2013,29(5):355-358.
[12] 李德忠. 妊娠期糖尿病孕妇血糖控制情况对妊娠结局和新生儿并发症的临床观察[J]. 实用预防医学,2013,20(10):1232-1234.
[13] 何丽平,廖淑蔚,李静. 妊娠期糖尿病患者血糖控制对母婴的影响分析[J]. 吉林医学,2012,33(21):4499-4500.
[14] 易云霞,卢群. 妊娠期糖尿病护理干预对孕妇及围产儿结局的影响[J]. 吉林医学,2014,35(4):855-856.
[15] 杨彩梅. 妊娠期糖尿病对孕妇及围产儿结局的影响[J].中华全科医学,2012,10(5):740-741.
[16] Sommer C,M?覬rkrid K,Jenum AK,et al. Weight gain,total fat gain and regional fat gain during pregnancy and the association with gestational diabetes:A population-based cohort study[J]. Int J Obes(Lond),2013,20(9):135.
[17] 王蘭云,鲁静,阮芳. 多元化护理干预对妊娠合并糖尿病患者的影响[J]. 中华全科医学,2012,10(8):1317-1318.
[18] 汪红娟,吴立萍. 持续性护理干预对妊娠期糖尿病患者治疗效果的观察[J]. 护理与康复,2013,12(3):236-238.
[19] 张庆喜,李雅岑. 关爱式健康教育在妊娠期糖尿病患者中应用的效果观察[J]. 护理与康复,2011,10(4):284-286.
[20] 路剑宁. 妊娠晚期羊水偏少及羊水过少分娩结局分析[J].吉林医学,2012,33(20):4310-4311.
[21] 黄晓萍,杨涛,蔡娅,等. 实施自我管理教育对妊娠糖尿病患者血糖与自护能力的影响[J]. 中华护理杂志,2011,46(6):566-568.
[22] 马小娟,李静,邓丽娟. 妊娠晚期羊水指数减少对妊娠结局的影响[J]. 中国妇幼保健,2013,28(11):1736-1738.
[23] 习斌蓉,黄淑晖,陈小青,等. 妊娠期高血压疾病患者脐动脉 S/D比值与围生儿结局分析[J]. 中国妇幼保健,2011,26(10):1499-1501.
[24] 习俊春,干宁. 肝功能异常与妊娠并发症的关系及对围生儿的影响[J]. 安徽医学,2011,32(6):782-784.
[25] 赵文,陈升平. 妊娠晚期羊水过少对妊娠结局及围生儿的影响[J]. 中国妇产科临床杂志,2011,12(3):194.
(收稿日期:2015-06-16)

