临床分离革兰阴性杆菌对头孢哌酮-舒巴坦、亚胺培南、美罗培南和阿米卡星的耐药性变迁
李泰阶,郭世辉,李 萌,梁宏洁,李 山,秦 雪,刘志明
1 材料与方法
1.1 材料
1.1.1 细菌来源 收集广西医科大学第一附属医院2008年1 月—2013年12月临床分离的常见革兰阴性杆菌,按常规操作规程,使用法国生物梅里埃公司VITEK-2 Compact 60自动分析仪器及配套鉴定卡片将菌株鉴定到种。以大肠埃希菌ATCC 25922和铜绿假单胞菌ATCC27853作为药敏试验的质控菌株(由卫生部临床检验中心提供)。
1.1.2 抗菌药物纸片与培养基 头孢哌酮-舒巴坦、亚胺培南、美罗培南和阿米卡星纸片购自英国OXOID 公司。培养基MH 琼脂为郑州安图生物工程股份有限公司产品。
1.2 方法
1.2.1 药敏试验 药敏试验统一采用纸片扩散法(K-B法)。药敏试验结果判断参照美国临床和实验室标准化协会(CLSI)2013年版标准执行;头孢哌酮-舒巴坦的判断标准参照CLSI 2013年版头孢哌酮对肠杆菌科细菌的折点[1]。
1.2.2 统计分析 采用WHONET5.6软件进行药敏数据分析处理,P<0.05为差异有统计学意义。
2 结果
2.1 鲍曼不动杆菌检出率和耐药率
研究期间临床共分离出鲍曼不动杆菌4 644株;居前5位的标本分别为:痰2 396株(51.6%),分泌物896株(19.3%),尿液288株(6.2%),血液267株(5.7%),脓液90株(1.9%)。对头孢哌酮-舒巴坦、亚胺培南、美罗培南和阿米卡星的耐药率见表1。
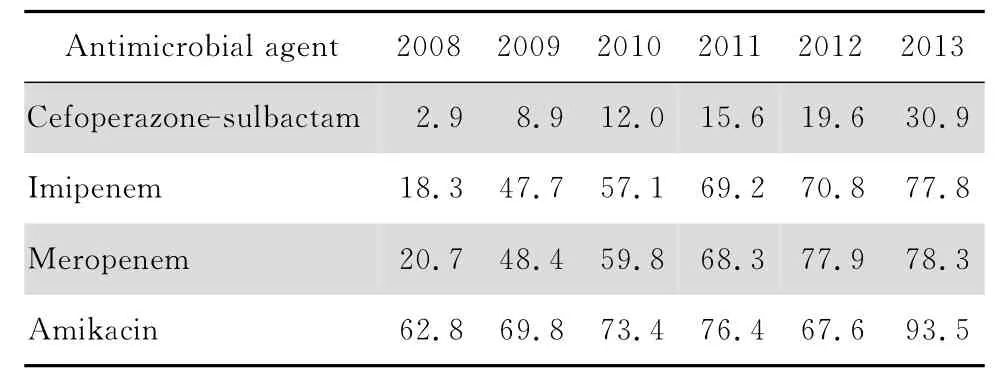
表1 2008—2013年鲍曼不动杆菌对受试抗菌药物耐药率Table 1 Resistance rates of Acinetobacter baumannii to cefoperazone-sulbactam,imipenem,meropenem and amikacin from2008 to 2013 (%)
2.2 铜绿假单胞菌检出率和耐药率
临床共分离出铜绿假单胞菌3 873株;居前5位的标本分别为痰2 378株(61.4%),分泌物494株(12.7%);血液185株(4.8%),尿液135株(3.5%),引流液114株(2.9%)。对头孢哌酮-舒巴坦、亚胺培南、美罗培南和阿米卡星的耐药率见表2。

表2 2008—2013年铜绿假单胞菌对受试抗菌药物耐药率Table 2 Resistance rates of Pseudomonas aeruginosa to cefoperazone-sulbactam,imipenem,meropenem and amikacin from2008 to 2013 (%)
2.3 大肠埃希菌检出率和耐药率
临床共分离出大肠埃希菌7 991 株;居前5位的标本 分别为尿液2 881 株(36.1%),痰1 569株(19.6%),血 液814 株(10.2%),分 泌物766株(9.6%),胆汁470 株(5.9%)。对头孢哌酮-舒巴坦、亚胺培南、美罗培南和阿米卡星的耐药率见表3。
2.4 肺炎克雷伯菌出率和耐药率
临床共分离出肺炎克雷伯菌4 291 株;居前5位的标本 分别为 痰2 359 株(55.0%),尿液573株(13.4%),分泌物339 株(7.9%),血液330 株(7.7%),胆汁101 株(2.4%)。对头孢哌酮-舒巴坦、亚胺培南、美罗培南和阿米卡星的耐药率见表4。

表3 2008—2013年大肠埃希菌对受试抗菌药物的耐药率Table 3 Resistance rates of Escherichia coli to cefoperazone-sulbactam,imipenem,meropenem and amikacin from2008 to 2013 (%)
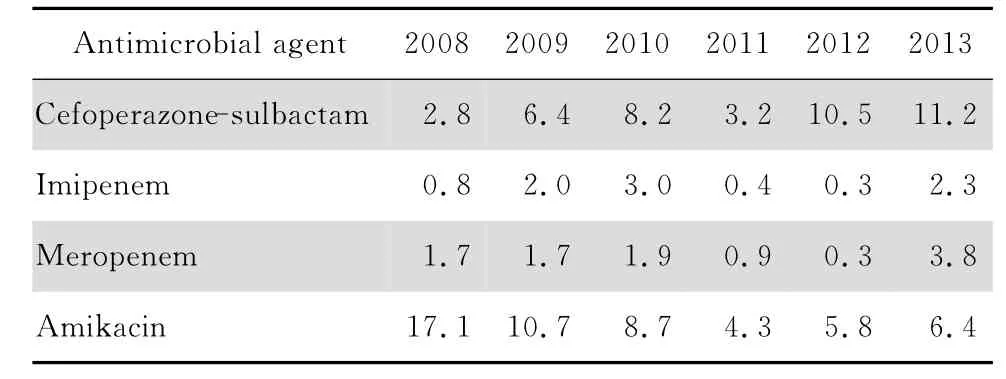
表4 2008—2013年肺炎克雷伯菌对受试抗菌药物的耐药率Table 4 Resistance rates of Klebsiella pneumoniae to cefoperazone-sulbactam,imipenem,meropenem and amikacin from2008 to 2013 (%)
2.5 阴沟肠杆菌检出率和耐药率
临床共分离出阴沟肠杆菌1 483株;居前5位的标本分别为痰491 株(33.1%),尿 液344 株(23.2%),分泌物263 株(17.7%),血液92 株(6.2%),引流液41 株(2.8%)。对头孢哌酮-舒巴坦、亚胺培南、美罗培南和阿米卡星的耐药率见表5。
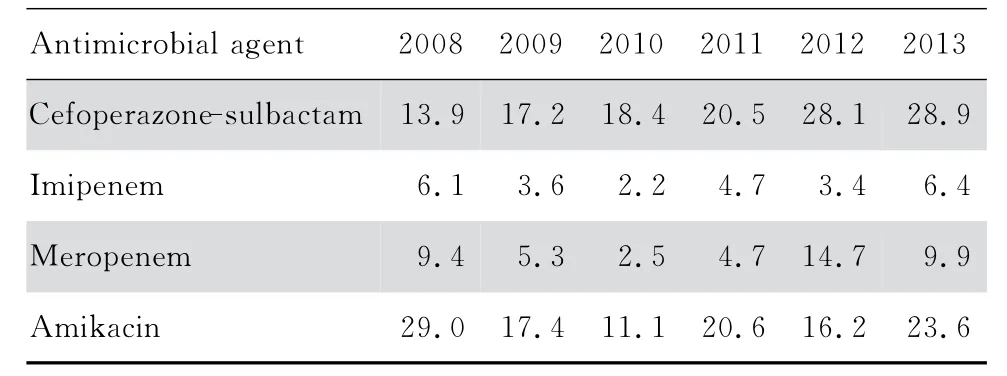
表5 2008—2013年阴沟肠杆菌对受试抗菌药物的耐药率Table 5 Resistance rates of Enterobacter cloacae to cefoperazone-sulbactam,imipenem,meropenem and amikacin from2008 to 2013 (%)
3 讨论
我院2008年1月—2013年12月医院感染前5位的革兰阴性杆菌分别是大肠埃希菌、鲍曼不动杆菌、肺炎克雷伯菌、铜绿假单胞菌和阴沟肠杆菌。这些细菌广泛存在于自然界,大多为条件致病菌;随着广谱抗菌药物的大量使用,细菌对其耐药率逐年增高;耐药机制主要为细菌外膜通透性降低、主动外排机制、产生多种β内酰胺酶和药物靶点改变等,其中最常见、最重要的是产β内酰胺酶[2-3]。
头孢哌酮-舒巴坦是第三代头孢菌素与β内酰胺酶抑制剂复合制剂,头孢哌酮主要通过抑制细菌细胞壁的合成而起杀菌作用;舒巴坦主要是抑制β内酰胺酶活性保护头孢哌酮不被β内酰胺酶水解,并明显增强头孢哌酮的抗菌活性[4]。目前,头孢哌酮-舒巴坦已在全国各大医院广泛使用。
本研究中头孢哌酮-舒巴坦的耐药数据显示,2008—2013年大肠埃希菌耐药率从1.2%升至4.7%,肺炎克雷伯菌的耐药率从2.8%升至11.2%,阴沟肠杆菌的耐药率从13.9%升至28.9%,铜绿假单胞菌的耐药率从5.5%升至21.2%,鲍曼不动杆菌的耐药率从2.9%升至30.9%。临床分离的常见革兰阴性杆菌对头孢哌酮-舒巴坦的耐药率呈现逐年上升的现象。这一结果与近年CHINET 中国细菌耐药性监测网监测数据基本一致[5-8]。2008—2013年,中国CHINET 数据显示肠杆菌科细菌对头孢哌酮-舒巴坦耐药率从5.9%上升至9.2%,不发酵糖革兰阴性杆菌对头孢哌酮-舒巴坦耐药率从16.1%上升至26.1%,本研究结果与这一趋势一致。同时,查阅了李娅娟等[9]2006 年的数据,发现本研究2008年的数据与之相似,大肠埃希菌、肺炎克雷伯菌、阴沟肠杆菌、铜绿假单胞菌和鲍曼不动杆菌对头孢哌酮-舒巴坦的敏感性较高;结合中国CHINET数据,进一步证实本研究结果的可靠性。
本研究显示大肠埃希菌对亚胺培南和美罗培南的耐药率最低,鲍曼不动杆菌耐药率最高;鲍曼不动杆菌、铜绿假单胞菌、肺炎克雷伯菌和阴沟肠杆菌对亚胺培南和美罗培南耐药率呈现逐年上升的现象。2008—2013年中国CHINET 数据也呈现出相同的趋势[5-8],肠 杆菌科细菌对亚胺 培南的耐药率从0.8%上升至5.1%,对美罗培南的耐药率从0.9%上升至6.7%,不发酵糖革兰阴性杆菌对亚胺培南的耐药率从44.2%上升至46.3%,美罗培南的耐药率从39.8%上升至43.5%。
鲍曼不动杆菌对阿米卡星的耐药率最高,大肠埃希菌最低。大肠埃希菌和肺炎克雷伯菌对阿米卡星的耐药率分别从8.5%下降至4.1%和从17.1%下降至6.4%,呈现逐年下降的现象,与中国CHINET 数据肠杆菌科细菌对阿米卡星耐药率从11.4%下降至5.9%的趋势相似[5-8]。鲍曼不动杆菌和铜绿假单胞菌对阿米卡星的耐药率分别从62.8%上升至93.5%和从11.3%上升至21.5%,呈现逐年上升的现象,与中国CHINET 数据不发酵糖革兰阴性杆菌对阿米卡星的耐药率从40.3%下降至28.8%的趋势不同,分析其原因可能是医院感染流行菌株的不同,导致不发酵糖革兰阴性杆菌耐药率出现差异。
对于肠杆菌科细菌,美罗培南、亚胺培南等碳青霉烯类抗生素仍然是抗菌活性最强的药物,头孢哌酮-舒巴坦作为第三代头孢菌素与β内酰胺酶抑制剂复合制剂,亦有很好的抗菌活性,但随着该药的广泛使用,其耐药率逐渐升高[10]。近年来不发酵糖革兰阴性杆菌从住院患者的痰、尿、血液、体液标本中的分离率日渐增高,其耐药机制复杂,已成为引起医院感染的重要致病菌[11]。
总之,随着头孢哌酮-舒巴坦、亚胺培南、美罗培南和阿米卡星等抗生素的广泛应用,其耐药率逐年增高,应引起临床医务人员高度重视。
[1]Clinical and Laboratory Standards Institute.PerformanceStandards for Antimicrobial Susceptibility Testing[S].Twenty-third Informational Supplement,2013,M100-23.
[2]张国栋,曾章锐,王莹,等.gryA、gryB和外排系统共同介导铜绿假单胞菌对喹诺酮类耐药机制研究[J].中国感染与化疗杂志,2014,14(3):224-228.
[3]张嵘,池丹,蔡加昌,等.大肠埃希菌对碳青霉烯类抗生素的耐药机制及分子分型[J].中华微生物学和免疫学杂志,2014,34(4):256-263.
[4]喻华,刘华,颜英俊,等.头孢哌酮-舒巴坦体外抗菌活性及稳定性研究[J].中国抗生素杂志,2008,33(1):64-66.
[5]胡付品,朱德妹,汪复,等.2011年中国CHINET 细菌耐药性监测[J].中国感染与化疗杂志,2012,12(5):321-329.
[6]汪复,朱德妹,胡付品,等.2012年中国CHINET 细菌耐药性监测[J].中国感染与化疗杂志,2013,13(5):321-330.
[7]胡付品,朱德妹,汪复,等.2013年中国CHINET 细菌耐药性监测[J].中国感染与化疗杂志,2014,14(5):365-374.
[8]汪复,朱德妹,胡付品,等.2008年中国CHINET 细菌耐药性监测[J].中国感染与化疗杂志,2009,9(5):321-329.
[9]李娅娟,刘蓬蓬,李萍,等.头孢哌酮-舒巴坦对革兰阴性菌的抗菌活性[J].中华医院感染学杂志,2006,16(5):554-556.
[10]朱丽莎,艾彪,杜昆,等.肠杆菌科细菌对头孢哌酮-舒巴坦的耐药性分析[J].中华医院感染学杂志,2012,22(4):809-810.
[11]戴建芳.临床分离非发酵菌的分布及耐药性分析[J].中华医院感染学杂志,2012,22(23):5386-5388.

