短程地塞米松治疗Graves病的临床效果
崔京男姜红丽
1.吉林省延边第二人民医院内分泌科,吉林延吉133000;2.吉林省延边第二人民医院超声科,吉林延吉133000
短程地塞米松治疗Graves病的临床效果
崔京男1姜红丽2
1.吉林省延边第二人民医院内分泌科,吉林延吉133000;2.吉林省延边第二人民医院超声科,吉林延吉133000
目的观察短程地塞米松治疗Graves病(GD)的临床疗效。方法选择2007年5月~2014年7月在我院治疗的254例GD患者,分成常规治疗组(甲巯咪唑及普萘洛尔治疗,MP组)及地塞米松治疗组(地塞米松联合常规治疗,DC组),比较两组的治疗效果。结果治疗4周后,DC组的临床指标缓解率明显高于MP组(P<0.05);治疗4周后,DC组游离甲状腺素和游离三碘甲状腺原氨酸基本恢复正常;MP组直到治疗8周后基本恢复正常,DC组两者均恢复正常时间显著短于MP组(P<0.05);治疗12周后,DC组甲状腺抗体水平明显低于MP组(P<0.05);DC组的不良反应发生率明显低于MP组。结论地塞米松联合常规治疗GD疗效优于常规治疗方案。
Graves病;地塞米松;甲巯咪唑;普萘洛尔
Graves病(GD)是常见的自身免疫性疾病,抗甲状腺药物联合普萘洛尔治疗仍是目前常用的治疗方案,但其症状缓解时间长,甲状腺功能恢复慢,易出现粒细胞缺乏[1]、肝坏死[2]、皮疹等药物不良反应。因此,有必要寻找一种安全、有效的治疗方案。2003年,邱明才教授提出,应使用免疫抑制剂治疗GD,因糖皮质激素有效、安全、经济而被首选[3]。但就目前来说,糖皮质激素只用于治疗GD的严重并发症,用于治疗无严重并发症的单纯GD的研究较少。本研究旨在探讨短程地塞米松联合常规治疗方案治疗单纯GD患者的临床效果。
1 资料与方法
1.1 一般资料
254例患者均选自2007年5月~2014年7月在本院就诊的初诊GD患者。诊断依据:典型症状和体征,游离甲状腺素(FT4)和游离三碘甲状腺原氨酸(FT3)增高,促甲状腺素(TSH)降低,TSH受体抗体(TRAb)阳性。排除标准:伴有严重并发症或伴发病,如浸润性突眼、精神病及家族史、活动性肺结核、消化性溃疡、糖尿病及糖耐量异常、高血压、白细胞减少、肝功损害等。入选患者分成常规治疗组(MP组)及地塞米松治疗组(DC组)。MP组118例,男50例,女68例,年龄16~52岁,平均(36.75±7.36)岁,平均病程(62±5)d;甲状腺大小正常者40例,Ⅰ度肿大者36例,Ⅱ度肿大者30例,Ⅲ度肿大者12例;良性突眼18例。DC组136例,男56例,女80例,年龄17~48岁,平均(35.86± 7.41)岁;平均病程(59±7)d;甲状腺大小正常者48例,Ⅰ度肿大者39例,Ⅱ度肿大者42例,Ⅲ度肿大者7例;良性突眼24例。两组甲状腺功能及甲状腺抗体(TgAb、TPOAb、TRAb)水平比较差异无统计学意义(P>0.05),具有可比性(表1)。治疗前均获得患者本人知情同意并签署知情同意书,本研究经医院伦理委员会批准。
表1 治疗前两组甲状腺功能及甲状腺抗体的比较(±s)

表1 治疗前两组甲状腺功能及甲状腺抗体的比较(±s)
与MP组比较,*P>0.05
?
1.2 治疗方法
MP组口服甲巯咪唑(德国默克制药,注册证号H20120405)20 mg/d,症状缓解、甲状腺功能正常后,逐渐减量至5 mg/d维持治疗,总疗程1.5~2年。普萘洛尔(江苏亚邦爱普森药业有限公司,国药准字H32020133)10 mg,3次/d,症状缓解、甲状腺功能正常后停用。DC组在上述治疗基础上静点地塞米松(郑州卓峰制药厂,国药准字H41020056)20 mg/d,每3天减半量,直至2.5 mg/d,3 d后停用,总疗程12 d。
1.3 监测方法
每周复查血白细胞,每2周复查肝功。2、4、8、12周后复查FT3、FT4及TSH。12周后复查TgAb、TPOAb和TRAb。采用化学发光法测定,由专人检测,试剂药盒均为德国拜耳公司产品。
1.4 统计学方法
采用SPSS 13.0统计软件对数据进行分析,计量资料以平均数±标准差(±s)表示,采用t检验,计数资料用百分率(%)表示,采用χ2检验,以P<0.05为差异有统计学意义。
2 结果
2.1 两组临床指标变化情况
MP组与DC组治疗4周后焦虑、出汗、心悸、兴奋、失眠等临床症状完全消失者分别为70例(59.3%)、112例(82.4%);MP组与DC组心率<80/min者分别为89例(75.4%)、132例(97.0%);甲状腺肿大有不同程度缩小者MP组为30例(30/78,38.5%),DC组为62例(62/88,70.4%);突眼程度及症状减轻者MP组为6例(6/18,33.3%),DC组有10例(10/24,41.7%)。两组上述指标比较差异有统计学意义(χ2=3.986~4.512,P<0.05)。
2.2 两组FT3、FT4水平的比较
治疗2周后,DC组FT3、FT4水平明显下降,治疗4周后基本恢复正常;MP组FT3、FT4水平直到治疗4周后才显著下降,8周后基本恢复正常(表2)。FT3、 FT4均恢复正常所需时间DC组为(4.91±1.70)周,MP组为(7.01±3.32)周,两组间比较差异有统计学意义(P<0.05)。
表2 两组FT3、FT4水平的比较(pmol/L,±s)
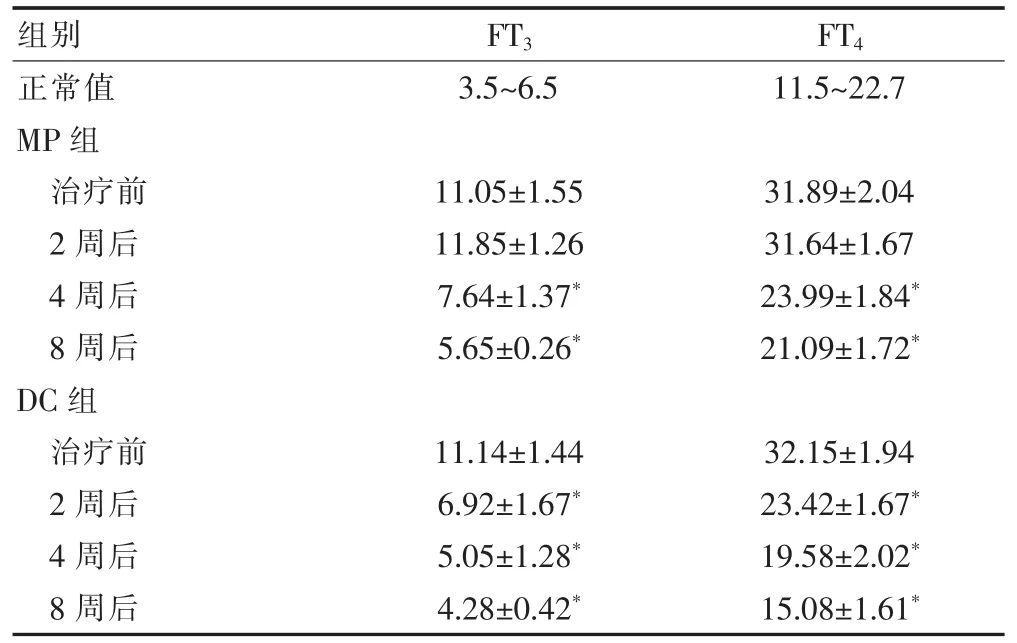
表2 两组FT3、FT4水平的比较(pmol/L,±s)
与治疗前比较,*P<0.05
?
2.3 治疗12周后两组甲状腺抗体水平的比较
治疗12周后,DC组TgAb、TPOAb、TRAb水平明显低于MP组(P<0.05)(表3)。
表3 治疗12周后两组甲状腺抗体水平的比较(±s)
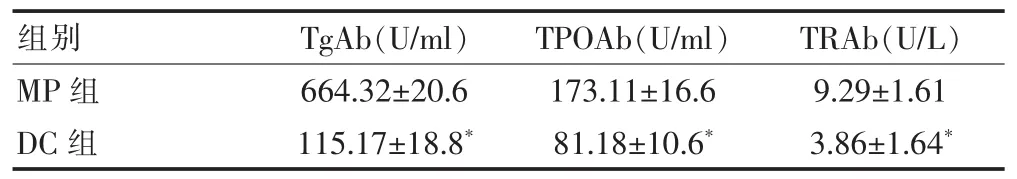
表3 治疗12周后两组甲状腺抗体水平的比较(±s)
与MP组比较,*P<0.05
?
2.4 两组不良反应发生情况
12周内MP组血白细胞下降率为18.6%(22例),加用升白细胞药物后恢复正常;肝功异常者8例(6.8%),于第2、4周分别发生5、3例,经口服保肝药治疗4周后肝功恢复正常;2周时出现皮疹4例(3.4%),经口服阿司咪唑片后消失。DC组未出现白细胞下降、肝功异常、皮疹等抗甲状腺药物不良反应,未发现诱发感染、消化道溃疡、股骨头坏死、血压升高、血糖升高、低血钾、压疮、满月脸等糖皮质激素的不良反应。
3 讨论
现常用的GD治疗方案疗效缓慢,且易出现不可预知的药物不良反应,给临床治疗带来很大困难。近年来对GD的免疫病理学研究表明,肌肉、肾、皮肤、肝、眼、胃组织均有免疫复合物和补体的沉积,证实GD是存在多器官免疫损伤的内分泌疾病[4],为糖皮质激素在GD治疗中的应用提供理论基础。目前糖皮质激素已被广泛应用于浸润性突眼、甲状腺功能亢进危象的治疗,也有应用于甲状腺功能亢进性白细胞减少症[5-6]、甲状腺功能亢进性肝损害[7-8]、甲状腺功能亢进性房颤[9-10]的报道。那么,糖皮质激素用于单纯GD的治疗能否加快起效时间,能否增加安全性呢?
本研究发现,短程地塞米松联合常规方案治疗单纯GD患者较常规治疗方案能更快、更有效地缓解临床症状及体征,同时更快降低血清FT3、FT4水平。地塞米松可能通过以下途径降低甲状腺激素:①抑制甲状腺摄碘,使甲状腺激素合成减少;②抑制促甲状腺激素释放激素合成和释放,降低垂体对其做出反应,抑制TSH合成;③促进甲状腺上皮细胞凋亡基因Fas表达,使细胞凋亡率明显升高,致使甲状腺激素分泌减少[11-12]。本文结果显示,GD患者接受短程地塞米松联合常规治疗后,甲状腺自身抗体抑制率明显优于常规治疗组,表明地塞米松对GD的自身免疫反应确有一定的抑制作用,其可能与糖皮质激素可恢复GD患者机体Th1/Th2的平衡[13],增加T细胞亚群CD3、CD4的百分比[14]有关。Cappelli等[15]提出,观察GD患者治疗后TRAb值下降比率,有助于预测GD患者的长期缓解率。本研究显示,短程地塞米松治疗可明显降低GD患者的TRAb水平。但这是否会增加GD患者停药后的长期缓解率尚需长期随访,并需要观察更大的样本量。
糖皮质激素与其他任何药物一样,是一把“双刃剑”,其作用广泛,机制复杂,不良反应也很普遍,但只要抓住时机,合理应用,就会使患者受益。本研究发现,联用地塞米松治疗后可明显降低血白细胞下降、肝功异常、皮疹等不良反应的发生率,提示地塞米松对抗甲状腺药物所致不良反应有预防作用。本研究未发现地塞米松本身的不良作用,可能与在GD时,糖皮质激素的衰减和代谢清除率高于正常人2倍,血胆固醇低于正常人,糖皮质激素的合成减少,且用时较短有关。
综述所述,本研究选择的地塞米松剂量和疗程既能取得满意的临床疗效,又能有效地减少药物不良反应。由于本组样本量较小,其最理想的剂量、疗程还有待于临床进一步研究和探索。
[1]Casallo BS,Valero MA,Marcos Sánchez F,et al.Methimazole and propylthiouracil induced acute toxic hepatitis[J]. Gastroenterol Hepatol,2007,30(5):268-270.
[2]Pearce SH.Spontaneous reporting of adverse reactions to carbimazole and propyhhiouracil in the UK[J].Clin Endocrinol(Oxf),2004,61(5):589-594.
[3]中华医学会北京分会内分泌专业委员会.糖皮质激素在甲状腺功能亢进症治疗中的地位[J].中华医学杂志,2003,83(11):927-931.
[4]邱明才.应加强对Graves病甲状腺功能亢进症免疫抑制治疗理念的更新[J].天津医药,2008,36(5):393-395.
[5]何俊泰,乐建华.泼尼松治疗Graves病并白细胞降低的临床观察[J].中国当代医药,2012,19(33):157,159.
[6]周凤燕,马付坚,赵爱香.小剂量糖皮质激素联合抗甲亢药物治疗毒性弥漫性甲状腺肿合并白细胞减少症45例临床观察[J].临床合理用药,2011,4(7B):72-73.
[7]赵春燕,庞妩燕.Graves病甲状腺功能亢进症伴肝损伤的糖皮质激素治疗[J].中国实用医刊,2011,38(16):61-62.
[8]宋燕庆.甲基强的松龙冲击治疗甲亢合并严重肝损害探讨[J].农垦医学,2008,30(2):116-118.
[9]郭玉珊,王伟,孙昕昳,等.强的松治疗Graves病并发房颤的临床研究[J].中国老年医学杂志,2008,28(7):1316-1317.
[10]卫红艳,李梅,邱明才.泼尼松治疗格雷夫斯病合并甲状腺机能亢进性心房颤动[J].中华医学杂志,2002,82(12):810-812.
[11]赵亚平,王加林.地塞米松对Graves病甲状腺细胞的影响[J].标记免疫分析与临床,2002,9(2):87-89.
[12]武晓泓,刘超,刘翠萍,等.糖皮质激素对Graves病患者甲状腺细胞凋亡的影响[J].江苏医药杂志,2001,27(3):172-174.
[13]吕元军,樊继援,李君,等.Graves病患者IL-4和IL-2水平及其糖皮质激素治疗后的变化[J].中华内科杂志,2006,45(3):229-230.
[14]周昭远,黄凤,黄密伶,等.泼尼松对格雷夫斯病甲状腺肿和T细胞亚群的影响[J].中国实用内科杂志,2003,23(9):555-556.
[15]Cappelli C,Gandossi E,Castellano M,et al.Prognostic value of thyrotropin receptor antibodies(TRAb)in Graves′disease:a 120 months prospective study[J].Endocr J,2007,54(5):713-720.
Clinical effects of short-course dexamethasone treatment on patients with Graves disease
CUI Jing-nan1JIANG Hong-li2
1.Department of Endocrinology,the Second People′s Hospital in Yanbian of Jilin Province,Yanji 133000,China;2.Department of Ultrasonography,the Second People′s Hospital in Yanbian of Jilin Province,Yanji 133000,China
Objective To investigate the effects of short-course dexamethasone treatment on patients with Graves disease(GD).Methods 254 cases with GD from May 2007 to July 2014 in our hospital were selected and divided into conventional treatment group(methimazole and propranolol treatment,group MP)and dexamethasone treatment group(dexamethasone combined with conventional treatment group,group DC).Clinical effects of two groups was compared.Results After 4 weeks,the recovery rate for clinical indicators in group DC was significantly higher than that in group MP(P<0.05).Free thyroxine and free triiodothyronine in group DC almost returned to normal level at 4thweek.Levels of them in group MP almost returned to normal at 8thweek.The recovery time for levels of them in group DC was significantly less than that in group MP respectively(P<0.05).After 12 weeks,the levels of thyroid antibodies in group DC was significantly lower than that in group MP(P<0.05).The incidence of adverse reactions in group DC was significantly lower than that in group MP.Conclusion Dexamethasone combined with conventional treatment is more effective than conventional treatment in patients with GD.
Graves disease;Dexamethasone;Methimazole;Propranolol
R581.1
A
1674-4721(2015)12(b)-0046-03
2015-07-08 本文编辑:王红双)

