神经内镜在经蝶入路切除垂体腺瘤术中、术后脑脊液漏中的应用
姜之全 韩易 徐德才 娄飞云 张少军 郑夏林
神经内镜在经蝶入路切除垂体腺瘤术中、术后脑脊液漏中的应用
姜之全*韩易 徐德才 娄飞云 张少军 郑夏林
(蚌埠医学院第一附属医院神经外科,蚌埠233004)
目的探讨神经内镜下修补经蝶入路切除垂体腺瘤术中、术后脑脊液漏的疗效。方法2012年1月~2013年12月神经内镜下修补经蝶入路切除垂体腺瘤术中、术后脑脊液漏19例(20例次)。神经内镜下鞍底修补术均采用“三明治方法”,即采用脂肪、人工硬膜、阔筋膜及肌肉修补缺损。结果单纯神经内镜术中脑脊液漏行神经内镜修补9例,术后再次出现脑脊液漏1例,神经内镜二次修补后未再出现脑脊液漏。显微镜术中发生脑脊液漏10例:术中行神经内镜修补1例;8例显微镜下修补术后再出现脑脊液漏,行神经内镜二次修补;1例由于漏液较少,术中未予修补,仅予腰大池持续引流,术后仍持续脑脊液漏,并在引流第5天出现颅内感染,及时进行神经内镜修补联合持续腰大池外引流后控制感染,未再发生脑脊液漏。神经内镜下一次修补成功率为94.7%(18/19)。19例术后随访1~24个月,平均7个月,无一例复发。结论神经内镜修补经蝶入路术中、术后脑脊液漏安全有效。
神经内镜;经蝶入路;垂体腺瘤;脑脊液漏
经鼻蝶入路切除垂体腺瘤是目前常用的手术入路[1],该入路安全有效,最常见的并发症是脑脊液漏[1,2],脑脊液漏可引起脑膜炎或颅内感染,任何持续的脑脊液漏都应该进行修补[3]。神经内镜经鼻蝶进行脑脊液漏修补第1次成功率达90%,第2次修补成功率达97%[3,4]。2012年1月~2013年12月我科经蝶入路切除垂体腺瘤150例,其中单纯内镜100例,显微镜50例,19例术中、术后脑脊液漏行神经内镜下修补术(其中1例内镜修补后复发,内镜下二次修补),取得较好效果,现报道如下。
1 临床资料与方法
1.1 一般资料
本组19例,男5例,女14例。年龄22~68岁,平均41.2岁。垂体大腺瘤1例(肿瘤直径2.5 cm),巨大型(肿瘤直径>3 cm)腺瘤13例(肿瘤直径3.5~7.5 cm,平均4.5 cm),微腺瘤(肿瘤直径<1 cm)5例(肿瘤直径0.6~0.9 cm,平均0.8 cm)。无功能腺瘤10例,泌乳素腺瘤6例,生长激素腺瘤3例。2例为复发垂体腺瘤(1例术后1年复发,1例术后1.5年复发)。无功能垂体腺瘤主要表现为视力下降、头痛及性功能障碍;泌乳素腺瘤主要表现为闭经、泌乳、不孕;生长激素腺瘤主要表现为肢端肥大、血糖升高(3例空腹血糖分别为9.8、11.2、16.7 mmol/L)。所有患者均行头部三维CT和MRI扫描+增强,大、巨大垂体腺瘤在MRI上主要表现长T1、长T2异常信号,增强后不均匀强化,肿瘤卒中者表现为短T1、长T2异常信号,增强后不均匀强化;微腺瘤增强后不强化。无功能垂体腺瘤7例激素水平正常,2例男性患者表现为睾酮下降(分别为23.62、22.64μg/L,我院正常值:168~781μg/L),1例男性患者合并皮质醇下降(睾酮:0;早8点皮质醇:0.12μg/dl,我院正常值:6.7~22.6μg/dl);泌乳素腺瘤6例PRL均升高,分别为32.65、201.00、185.77、226.42、119.48、403.00μg/L(我院正常值: 3.5~24.2μg/L);生长激素腺瘤3例GH均升高,分别为:9.4、34.6、42.6μg/L(我院正常值:0.003~3.607μg/L)。
病例选择标准:显微镜下经蝶切除垂体腺瘤术中无法发现漏口以及显微镜下修补术后再发生脑脊液漏的患者。
术中脑脊液漏诊断:术中见有脑脊液涌出,并可见漏口。术后脑脊液漏的诊断:术后患者出现鼻腔持续流出清水样液体或(和)鼻后孔有液体持续向咽喉部流入,取清水样液体进行实验室检查,结果显示成分与脑脊液类似。
1.2 方法
1.2.1 设备仪器德国Storz公司神经内镜系统,包括30°硬性内镜、摄像系统和光源。德国Storz公司冲洗泵。德国Erbe公司双极电凝。日本NSK公司Primado动力系统。
1.2.2 手术方法术中、术后脑脊液漏神经内镜下鞍底修补术:全麻,平卧头部后仰15°位。在大腿上部外侧取脂肪、肌肉及筋膜,将肌肉砸碎呈肉酱状备用(敷于第2层人工硬膜外)。选择右侧鼻孔,30°内镜下取中鼻甲和鼻中隔间入路,0.01%肾上腺素盐水棉条扩张鼻腔,寻找梨状骨根部,以此为解剖学标志,清除增生的组织,二次修补者清除上次修补的材料,寻找漏口(图1a),找到漏口后清除周围增生组织,二次修补者清除鞍内填塞物(图1b)。瘤腔内填充自体脂肪和明胶海绵或速即纱(图1c)。取人工硬膜填入鞍内并铺平(图1d),取明胶海绵或速即纱敷于人工硬膜上(图1 e),取第二层人工硬膜(位于硬脑膜外)敷于其上(图1f),用医用耳脑胶(北京中西远大科技有限公司,型号:GX812-EC)在硬膜周围进行粘贴,再取肌肉敷于第2层人工硬膜外并压实,医用耳脑胶粘合(图1g),最后用自体筋膜修补(图1 h)。术后放置腰大池引流管持续引流,术后5 d拔除。
2 结果
单纯神经内镜术中发生脑脊液漏9例,立即在神经内镜下行鞍底修补术,术后均未进行腰大池持续引流。1例术后第1天剧烈咳嗽,再次出现脑脊液鼻漏,立即行神经内镜下二次修补术,二次修补术后未再发生脑脊液漏。
显微镜术中发生脑脊液漏10例:1例显微镜下见有脑脊液流出,但未找到漏口,改用神经内镜,见漏口位于前颅底,由于在咬除蝶窦前壁时过于靠前,骨片刺破硬脑膜造成,常规在神经内镜下行鞍底修补,术后未行腰大池持续引流,未再发生脑脊液漏;8例术中显微镜下修补,术后再次发生脑脊液漏,改为神经内镜下二次修补联合持续腰大池外引流,二次修补术后未再发生脑脊液漏:1例由于漏液较少,术中未予修补,仅予腰大池持续引流,术后仍持续脑脊液漏,引流第5天出现颅内感染,及时进行神经内镜修补联合持续腰大池外引流后控制感染,未再发生脑脊液漏。
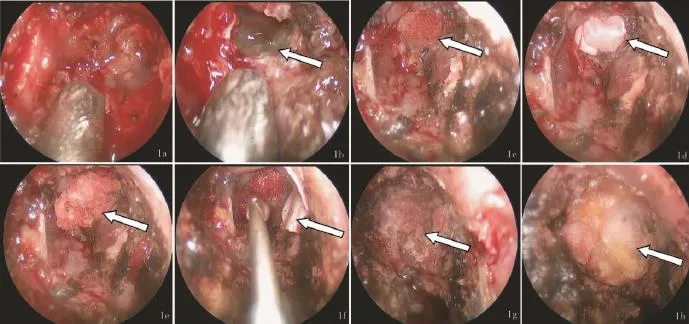
图1 女,64岁,无功能垂体腺瘤,术后脑脊液漏神经内镜下鞍底修补术a.神经内镜下见脑脊液漏;b.神经内镜下见漏口;c.瘤腔内填塞脂肪;d.人工硬膜填入鞍内修补;e.明胶海绵敷于人工硬膜上;f.第2层人工硬膜敷于明胶海绵上;g.取肌肉敷于第2层人工硬膜外;h.最后阔筋膜修补鞍底
神经内镜下一次修补手术成功率94.7% (18/19)。19例随访1~24个月,中位数12个月,无鼻腔流血、颅内出血、发热、视力下降、颅内感染等并发症,均未再出现脑脊液漏。
3 讨论
经鼻蝶入路是切除颅底病变包括垂体腺瘤、颅咽管瘤、拉克氏囊肿等常用的手术入路,可以避开主要的神经血管而直接到达前颅底和中颅底。该入路最常见的并发症是脑脊液漏,脑脊液漏可以并发细菌性脑膜炎、脑脓肿、硬膜下血肿和张力性气颅等[5],严重者甚至可以导致死亡。因此,术中、术后及时发现脑脊液漏并给予正确处理至关重要。
经鼻蝶入路切除垂体腺瘤术中发生脑脊液漏的概率>50%[2],尽管巨大肿瘤术中更容易发生脑脊液漏,但脑脊液漏液并非为巨大肿瘤所特有,微腺瘤同样可以发生脑脊液漏。本组垂体微腺瘤术中发生脑脊液漏5例,其中神经内镜手术2例、显微镜手术3例。
术中脑脊液漏的发生除与术者的操作技巧有关外,还与肥胖,年龄,手术史,肿瘤切除体积,术中脑池、脑室的开放情况,患者术后的从医性[6]以及病变的性质等有关。Dlouhy等[1]研究显示体重指数是经蝶术后脑脊液发生的影响因素(95%CI:1.10~2.29,P=0.016)。Nishioka等[7]认为脑脊液漏的发生与年龄有关,老人易发生。关于肿瘤类型与术后脑脊液漏的关系,Tamasauskas等[8]认为生长激素型垂体腺瘤易发生术后脑脊液漏;Shiley等[9]认为非腺瘤型肿瘤易发生术后脑脊液漏如颅咽管瘤。我们认为巨大垂体腺瘤易发生,可能与肿瘤切除体积有关;对于肿瘤类型,本组中无功能及泌乳素性垂体腺瘤相对多见,但病例尚少无统计学意义。另外,术后护理也至关重要。本组1例因术后剧烈咳嗽造成修补的鞍底再次漏液。因此,术后应尽量避免患者咳嗽,保持大便通畅,尽量避免引起颅内压增加。
关于脑脊液漏时修补鞍底的移植物,Gilat等[10]认为阔筋膜联合鼻黏膜软骨膜及其他组织是修补前颅底缺损的可靠方法。大多数医师联合应用多种移植物修补脑脊液漏,如自体脂肪、肌肉、筋膜、止血蛋白等填塞硬膜内,应用鼻中隔、蝶窦骨质、钛网等修补鞍底,也有用带血管黏膜瓣、硬膜替代物等修补鞍底,甚至有医生用原位硬膜缝合修补硬膜缺损[11]。我们采用“三明治”方法修补鞍底。“三明治”法一般进行3层修补,瘤腔内先填塞自体脂肪(一般取至大腿上外侧或下腹部),脂肪主要起到水封作用;再取人工硬脑膜覆盖鞍底(人工硬膜位于硬脑膜内),明胶海绵或速即纱覆盖人工硬脑膜上,周边用医用胶粘合;最后再覆盖一层人工硬脑膜及肌肉,并用医用胶粘合周边;为严密封闭鞍底,在肌肉外再应用阔筋膜及医用胶粘合。我们体会自体肌肉修补时应将肌肉砸成肉酱,这样可防止脑脊液从肌肉纤维间漏出。本研究结果显示应用人工硬膜、阔筋膜、肌肉及医用胶进行修补效果较好,一次修补成功率为94.7%(18/19)。
预防和及时发现并处理术中脑脊液漏,可以避免术后脑脊液漏的发生。为避免术中脑脊液漏的发生,我们体会如下:①术中吸引器的吸力不能太大,操作动作要轻柔,术中仔细操作,动作轻柔及完善的鞍底修补是防止脑脊液漏发生的根本[12]。②在切除肿瘤时要注意切除顺序,一般按先切除下方肿瘤,再切两边肿瘤,最后切除上面肿瘤的顺序进行,以防鞍膈过早下降影响肿瘤切除,或捅破鞍膈引起脑脊液漏[13]。③显微镜下咬骨钳咬除鞍底或蝶窦前壁时注意要原位咬除,以防损伤周围结构或刺破硬脑膜引起脑脊液漏。④手术结束前要仔细观察看是否有漏液,以免遗漏,造成术后漏液。一旦发现漏液即应及时予以修补。本组1例由于术中脑脊液漏液较少,术中未予修补,仅予腰大池持续引流,虽然术后持续脑脊液漏,但仍在引流第5天出现颅内感染,及时进行神经内镜修补后才控制感染。
本组脑脊液漏修补术后除应用抗生素预防感染外,对于术中修补的脑脊液漏没有进行腰大池引流;对于术后二次修补的患者应用腰大池持续引流5 d左右,引流时间与文献[14]报道相同。我们认为对于术中修补脑脊液漏的患者,只要严格修补,可以不行腰大池引流,对于术后二次修补脑脊液漏的患者应用腰大池引流,一方面是为降低颅内压,增加修补的成功率,另一方面术后脑脊液漏更易感染,持续腰大池引流可以预防和治疗颅内感染。
神经内镜下修补经蝶入路术中、术后脑脊液漏具有以下优点:①神经内镜下术野清晰、定位漏口准确。本组1例显微镜下发现有脑脊液漏但找不到漏口,改神经内镜后见漏口位于前颅底,在手术区域以外。②神经内镜暴露范围广泛,可各个角度观察颅底缺损情况。③神经内镜下可以清除漏口周围黏膜、增生组织而不扩大缺损[15]。
总之,神经内镜下经蝶入路修补垂体腺瘤切除术中、术后脑脊液漏安全、有效,值得临床推广,但由于本组病例尚少,是否有更简便、更优越的修补方法,尚有待于临床进一步积累病例,总结经验。
1 Dlouhy BJ,Madhavan K,Clinger JD,et al.Elevated body mass index and risk of postoperative CSF leak following transsphenoidal surgery.J Neurosurg,2012,116(6):1311-1317.
2 Mehta GU,Oldfield EH.Prevention of intraoperative cerebrospinal fluid leaks by lumbar cerebrospinal fluid drainage during surgery for pituitary macroadenomas.J Neurosurg,2012,116(6):1299-1303.
3 Kim E,Russell PT.Prevention and management of skull base injury.Otolaryngol Clin North Am,2010,43(4):809-816.
4 Bernal-Sprekelsen M,Alobid I,Mullol J,et al.Closure of cerebrospinal fluid leaks prevents ascending bacterial meningitis. Rhinology,2005,43(4):277-281.
5 Romero AC,Nora JE,Topczewski TE,et al.Cerebrospinal fluid fistula after endoscopic transsphenoidal surgery:experience in a spanish center.Arq Neuropsiquiatr,2010,68(3):414-417.
6 Sciarretta V,Mazzatenta D,Ciarpaglini R,et al.Surgical repair of persisting CSF leaks following standard or extended endoscopic transsphenoidal surgery for pituitary tumor.Minim Invasive Neurosurg,2010,53(2):55-59.
7 Nishioka H,Haraoka J,Ikeda Y.Risk factors of cerebrospinalfluid rhinorrhea following transsphenoidal surgery.Acta Neurochir (Wien),2005,147(11):1163-1166.
8 Tamasauskas A,Sinkūnas K,Draf W,et al.Management of cerebrospinal fluid leak after surgical removal ofpituitary adenomas. Medicina(Kaunas),2008,44(4):302-307.
9 Shiley S,Limonadi F,Delashaw JB,et al.Incidence,etiology,and management of cerebrospinal fluid leaks following transsphenoidal surgery.Laryngoscope,2003,113(8):1283-1288.
10 Gilat H,Rappaport Z,Yaniv E.Endoscopic transnasal cerebrospinalfluid leak repair:a 10 year experience.Isr Med Assoc J,2011,13(10):597-600.
11 Nishioka H,Izawa H,Ikeda Y,et al.Dural suturing for repair of cerebrospinal fluid leak in transnasal transsphenoidal surgery.Acta Neurochir(Wien),2009,151(11):1427-1430.
12姜之全,张少军,张亚卓,等.神经内镜下单鼻孔经蝶切除鞍区Rathke囊肿.中国微创外科杂志,2013,13(9):835-837.
13姜之全,张少军,娄飞云,等.神经内镜下经鼻蝶入路治疗垂体腺瘤25例疗效观察.解剖与临床,2013,18(5):415-418.
14 Barzaghi LR,Losa M,Giovanelli M,et al.Complications of transsphenoidal surgery in patients with pituitary adenoma: experience at a single centre.Acta Neurochir(Wien),2007,149 (9):877-886.
15 Bhalodiya NH,Joseph ST.Cerebrospinal fluid rhinorrhea: endoscopic repair based on a combined diagnostic approach.Indian J Otolaryngol Head Neck Surg,2009,61(2):120-126.
(修回日期:2015-05-19)
(责任编辑:李贺琼)
Application of Neuroendoscopy for Intraoperative and Postoperative Cerebrospinal Fluid Leaks Following Transsphenoidal Surgery for Pituitary Adenomas
JiangZhiquan,HanYi,XuDecai,etal.
DepartmentofNeurosurgery,FirstAffiliatedHospitalof BengbuMedicalCollege,Bengbu233004,China
:JiangZhiquan,E-mail:bbjiangzhq@163.com
ObjectiveTo explore the effectiveness of the neuroendoscopic repair of intraoperative and postoperative cerebrospinal fluid(CSF)leaks following transsphenoidal surgery for pituitary adenomas.MethodsWe retrospectively reviewed a series of 19 patients who underwent endoscopic transnasal CSF leak repair(20 times)following transsphenoidal surgery for pituitary adenomas in our hospital between January 2012 and December 2013.The leak was repaired by“Sandwich Method”with neuroendoscopy.The fat,artificial dura,fascia lata and muscle grafts were selected for defect closure.ResultsNeuroendoscopic repair was performed in 9 patients with leak occurred in intraoperation of endoscopic transsphenoidal surgery,one of which had a recurrence of leak and underwent a secondary repair.CSF leak occurred in 10 patients receiving microscopic surgery.Neuroendoscopic repair was given intraoperatively in 1 patient,and secondary neuroendoscopic repair was performed in 8 patients postoperatively.The remaining one patient was given only a lumbar cistern continuous drainage withoutrepair because the leak was notsevere,however,the leak was not ceased and intracranial infection occurred 5 days after surgery,then the leak was repaired by neuroendoscopic techniques combined with lumbar drainage.After surgery,the intracranial infection was controlled and the leak disappeared.The success rate was 94.7%(18/19)after the first closure attempt.All the cases were followed up for 1-24 months(mean,7 months)after operation and no patients had a relapse.Conclusions The neuroendoscopic transnasal technique for the repair of intraoperative and postoperative CSF leaks is safe and effective.
Neuroendoscopy;Transsphenoidal approach;Pituitary adenomas;Cerebrospinal fluid leak
R736.406
A
:1009-6604(2015)10-0922-04
10.3969/j.issn.1009-6604.2015.10.017
2014-12-17)
*通讯作者,E-mail:bbjiangzhq@163.com

