睾丸精原细胞瘤的超声造影特征
李业钊,李红学,苏海庆,张霞
(1 广西医科大学附属民族医院超声科,广西 南宁 530021; 2 广西医科大学附属肿瘤医院超声科)
睾丸精原细胞瘤的超声造影特征
李业钊1,李红学2,苏海庆1,张霞1
(1 广西医科大学附属民族医院超声科,广西 南宁 530021; 2 广西医科大学附属肿瘤医院超声科)
目的 总结睾丸精原细胞瘤的超声造影特征。方法 应用超声造影对19例经手术病理证实的睾丸精原细胞瘤病人进行检查,分析病灶的增强开始时间、达峰时间、增强消退时间、峰值强度。结果 睾丸精原细胞瘤内均可见超声造影剂填充,呈明显增强,为富血供病灶。直径<4 cm的病灶造影剂自周边呈树枝状快速向内填充,达峰时呈分布不均匀的高增强;直径>4 cm的病灶内部可见不规则的造影剂无填充区,周围呈分布不均匀的高增强;2例弥漫浸润型超声造影剂不均匀地填充,达峰时呈高增强。结论 超声造影可以清楚显示精原细胞瘤的血流灌注特征,为临床医生诊断提供更多的信息。
睾丸;精原细胞瘤;超声检查;静脉造影术
睾丸精原细胞瘤是睾丸最常见的恶性肿瘤,占睾丸生殖细胞肿瘤的40%~50%[1]。高频超声检查睾丸疾病被认为是最安全、有效的影像学检查方法[2]。超声造影是利用造影剂使后散射回声增强,明显提高超声诊断分辨力、敏感性和特异性的技术,是继二维超声、多普勒和彩色血流成像之后的第三次革命[3]。目前,在睾丸肿瘤方面的超声造影研究尚不多见。本研究回顾性分析了19例经病理证实的睾丸精原细胞瘤的超声造影特征,以提高其诊断准确率,并为后续睾丸肿瘤的超声造影研究提供一个有意义的探索。
1 资料与方法
1.1研究对象
2008年6月—2013年9月,选取我院诊治的睾丸精原细胞瘤病人19例,年龄23~71岁,平均为40.6岁。均以发现睾丸增大或触及包块就诊。肿瘤位于右侧11例,左侧8例。所有病人术前均行常
规超声和超声造影检查,后经手术病理证实。
1.2检查方法
仪器采用Philps IU-22彩超诊断仪,探头频率7.5~10.0 MHz,具有非线性脉冲序列技术(ANP)。病人取仰卧位,充分暴露会阴部及阴囊,固定阴茎,高频探头行多切面连续扫查,并左右对比,观察睾丸内有无包块及其大小、形态、内部回声、与周围正常睾丸实质的关系,并注意观察腹股沟、腹膜后及盆腔内有无增大淋巴结。彩色多普勒超声观察包块内部及周边血流走行和分布情况,并多点取样测量肿瘤内部的血流频谱,记录其收缩期峰值流速(PSV)、舒张末期流速(EDV)和阻力指数(RI)。超声造影时,先将5 mL注射用生理盐水注入装有Sonovue (意大利Bracco公司)的小瓶中,形成磷脂包裹的SF6微泡混悬液,进入低机械指数成像模式,以团注方式将2.4 mL声诺维混悬液在2~3 s 内快速注入肘前静脉,随之用5 mL 生理盐水冲注,实时不间断观察病灶5 min并将图像资料存入仪器内置硬盘供分析使用。由3名经验丰富的超声医师对注射造影剂后病灶的增强开始时间、达峰时间、达峰强度(与周围正常睾丸实质比较,回声高于睾丸实质为高增强,与
睾丸实质相当为等增强,低于睾丸实质为低增强)、增强消退时间、肿瘤内部增强及消退特征进行观察和分析,3名超声医师分析不一致时,请全科超声医师会诊,探讨后得出最后结论。
2 结 果
2.1精原细胞瘤的常规超声表现
本文19例睾丸精原细胞瘤均为单侧发病,17例睾丸内部可见明显包块,另2例为弥漫浸润型。二维超声表现:患侧睾丸均增大,与健侧不对称,内部包块多为形态不规则的实质性低回声,边界较清楚,回声不均匀,9例瘤体较大者(最大径>4 cm)内部可出现透声欠佳的液性暗区,2例弥漫浸润型多侵犯整个睾丸,其内回声分布不均匀,回声较正常睾丸粗大。19例病人中2例出现同侧腹股沟淋巴结转移,1例出现腹主动脉旁淋巴结转移。彩色多普勒超声表现:19例病人病灶内部及周边均可探及丰富的血流信号,少部分呈短棒状或细枝状,大部分肿瘤血管粗大,走行扭曲,可呈网状包绕瘤体;瘤体内血流频谱检测,8例病人RI≤0.60,11例病人RI>0.60,肿瘤内部分支状血管RI从主干到末梢逐级增加,最高RI达0.74,具体参数见表1。
2.2精原细胞瘤的超声造影表现
超声造影时病灶均有造影剂填充,包块呈高增强,当肿瘤较小时(直径<4 cm),造影剂自周边呈树枝状快速向内填充,达峰时呈分布不均匀的高增强,超声造影显示包块边界较清楚,范围与二维测量大小一致;当肿瘤较大时(直径>4 cm),肿瘤内部可见不规则的造影剂无填充区,周围部分可见造影剂由外向内填充,呈分布不均匀的高增强;2例弥漫浸润型超声造影剂呈不均匀填充,达峰时呈高增强。精原细胞瘤内部增强开始时间、达峰时间及消退时间较正常睾丸组织均早,达峰强度高于正常睾丸,出现淋巴转移的病灶增强开始时间、达峰时间和消退时间较未转移者更早。见表2。
3 讨 论
睾丸精原细胞瘤多发生于中年男性,常为单侧发病,右侧略多于左侧,发生于隐睾的概率较正常位睾丸高几十倍,本病对放疗高度敏感,早期发现和治疗可显著改善病人预后[4-5]。精原细胞瘤早期常无自觉症状,仅靠查体触诊容易漏诊,因此精原细胞瘤的诊断还需要依赖影像学检查,高频超声是检查精原细胞瘤的首选影像学方式。
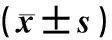
表1 19例精原细胞瘤瘤体内部血流频谱参数
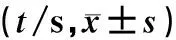
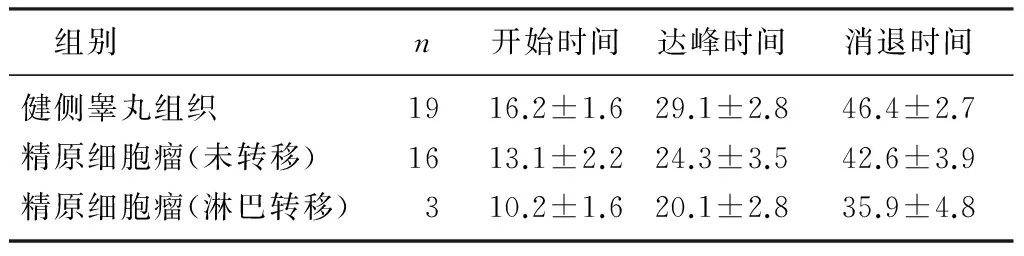
组别n开始时间达峰时间消退时间健侧睾丸组织1916.2±1.629.1±2.846.4±2.7精原细胞瘤(未转移)1613.1±2.224.3±3.542.6±3.9精原细胞瘤(淋巴转移)310.2±1.620.1±2.835.9±4.8
精原细胞瘤与健侧睾丸组织比较,F=5.81~9.73,P<0.05,t=3.19~7.53,P<0.05;精原细胞瘤未转移组和淋巴转移组比较,t=6.34~8.16,P<0.05。
常规超声可敏感地发现睾丸肿瘤,能提供肿瘤形态学改变,并确定阴囊内包块为囊性还是实质性,并可判断远处有无转移。睾丸精原细胞瘤主要由睾丸动脉供血,血供丰富,彩色多普勒超声在精原细胞瘤内部均可探及丰富的血流信号,色彩明亮,走行扭曲。睾丸精原细胞瘤内的血流特征和睾丸炎不同,睾丸炎时,整个睾丸内血流明显增多,血管走行及分布规律有序,很容易显示其血管长轴[6]。睾丸精原细胞瘤的血管平滑肌发育异常,血管出现畸形,走行迂曲,当出现动静脉短路时,血管外周阻力降低,肿瘤血管越接近末梢,其血管畸形越明显,其阻力就会越高[7]。本组病例PSV为12.3~18.5 cm/s, RI为0.44~0.74。以往文献报道,睾丸精原细胞瘤的血流阻力较低,RI<0.60[8]。睾丸精原细胞瘤瘤内的血流阻力受肿瘤血管测量位置的影响较大,越接近末端RI会越大,这可能是本组资料与以往文献报道结果差异的原因,提示以后在测量时,要取不同的位置多次测量以获取全面的影像学信息,这样得出的RI才更全面准确和有更好的指导意义。
超声造影是利用造影剂使后散射回声增强,明显提高超声诊断分辨力、敏感性和特异性的技术,能克服常规多普勒超声的局限性,有助于评估微小血管内的低速血流,同时结合造影成像技术,特异性地显示微循环血管结构。超声造影剂是血池显像剂,通过超声造影可以动态反映睾丸精原细胞瘤的血液灌注特征[2,9-10]。其显像的病理学基础为:肿瘤内大量新生血管使肿瘤内部血流灌注量明显增加,这可弥补彩色多普勒超声对肿瘤内微小血管的显示不足,超声造影时,造影剂可快速通过肿瘤供血血管进入肿瘤内部毛细血管网,从而清楚显示肿瘤毛细血管网在肿瘤内部的分布[11]。在本研究中,超声造影直观地显示了睾丸精原细胞瘤的血流分布情况及血流特征,对微小血管的低速血流也有很高的敏感性,并可以对精原细胞瘤的血流增强情况进行分析。本组精原细胞瘤超声造影时病灶均有造影剂填充,包块呈高增强,这证实了精原细胞瘤为富血供肿瘤。当肿瘤较大时(直径>4 cm),肿瘤内部可见不规则的造影剂无填充区,周围部分呈分布不均匀的高增强,由于超声造影剂是血池显像剂,有正常血管结构及微循环的组织都会有造影剂进入,肿瘤内部出现的造影剂无填充区提示肿瘤内部组织的血管结构及微循环都已出现异常,肿瘤内部出现了明显的液化坏死区,术后病理证实肿瘤内部伴有大片出血及坏死。对超声造影分析显示,睾丸精原细胞瘤内部造影剂增强开始时间、达峰时间及消退时间较正常睾丸组织均早,达峰强度高于正常睾丸组织,出现淋巴转移的病灶增强开始时间、达峰时间和消退时间较未转移者更早。这与LOCK等[9]的研究结果一致,说明精原细胞瘤内部动脉血流速度明显快于正常睾丸组织,其内部微循环结构较正常睾丸组织更为丰富,出现转移时更为明显,这可为判断精原细胞瘤有无转移提供丰富的参考信息。
综上所述,睾丸精原细胞瘤超声造影表现具有一定的影像学特征,可以清楚显示精原细胞瘤的血流灌注特征,可为临床医生提供更多的影像学信息,再结合精原细胞瘤的高频彩超表现可提高其诊断正确率。
[1] 刘彤华,丁华野. 诊断病理学[M]. 2版. 北京:人民卫生出版社, 2006:457.
[2] HUANG D Y, SIDHU P S. Focal testicular lesions: colour Doppler ultrasound, contrast-enhanced ultrasound and tissue elastography as adjuvants to the diagnosis[J]. Br J Radiol, 2012,85(1):S41-S53.
[3] 张金慧,唐百灵,杨宗利,等. 超声造影在妇科疾病中的应用进展[J]. 青岛大学医学院学报, 2012,48(6):561-562,564.
[4] ALEXANDER E J, WHITE I M, HORWICH A. Update on management of seminoma[J]. Indian J Urol, 2010,26(1):82-91.
[5] 王军伟,林吉征,张传玉. 纵隔原发非畸胎瘤类生殖细胞瘤的CT诊断[J]. 齐鲁医学杂志, 2012,27(6):476-478.
[6] LUNG P C, JAFFER O S, SELLARS M E, et al. Contrast-Enhanced ultrasound in the evaluation of focal testicular complications secondary to epididymitis[J]. American Journal of Roentgenology, 2012,199(3):W345-W354.
[7] VALDEVENITO J P, GALLEGOS I, FERNANDEZ C, et al. Correlation between primary tumor pathologic features and presence of clinical metastasis at diagnosis of testicular seminoma[J]. Urology, 2007,70(4):777-780.
[8] 牛乐君,易慧,孙娜,等. 睾丸精原细胞瘤的彩色多普勒超声表现及其诊断价值[J]. 实用医学影像杂志, 2010,11(6):387-389.
[9] LOCK G, SCHMIDT C, HELMICH F, et al. Early expe-rience with contrast-enhanced ultrasound in the diagnosis of testicular masses: a feasibility study[J]. Urology, 2011,77(5):1049-1053.
[10]HAMDAN A, ABDULLA A, YOUSEF M. Evaluation of testicular disease using ultrasound[J]. International Journal, 2013,2(3):12-19.
[11]魏淑萍,傅宁华,杨斌,等. 肾透明细胞癌的超声造影特点分析[J]. 临床超声医学杂志, 2013,15(5):295-298.
(本文编辑 马伟平)
CONTRAST-ENHANCED ULTRASOUND FEATUERS OF TESTICULAR SEMINOMA
LIYezhao,LIHongxue,SUHaiqing,ZHANGXia
(Department of Ultrasond, Minzu Hospital Affiliated to Guangxi Medical University, Nanning 530021, China)
ObjectiveTo analyze the contrast-enhanced ultrasound (CEUS) features of testicular seminoma.MethodsA CEUS was conducted in 19 patients with testicular seminoma confirmed by surgery and pathology. Beginning time of the lesion enhancement, the time to peak, the time to wash-out, and peak intensity were analyzed.ResultsAll the tumor lesions were filled with ultrasound contrast agent and enhanced with rich blood supply. In the lesions of <4 cm in diameter, the contrast me-dium quickly filled into the tumor like a tree from periphery, the enhancement was uneven while reaching the peak. In the lesions of >4 cm in diameter, the regions with no contrast filled could be seen and uneven enhancement were noted around. Diffuse infiltrative type of contrast was filled in two cases, which enhanced while reaching the peak.ConclusionCEUS can clearly display the blood flow infusion of testicular seminoma, and provide more information for clinical physicians in the diagnosis of the disease.
testis; seminoma; ultrasonography; phlebography
2014-02-06;
2014-09-18
广西卫生厅科研资助课题(Z.2013285)
李业钊(1982-),男,硕士,主治医师。
李红学(1981-),女,硕士,主治医师。
R737.210451
A
1008-0341(2015)02-0138-03

