内镜下鼻内结构重建术治疗鼻源性头痛的临床疗效观察
张志敏,李国义,陈向军,付艳乔
(湖北省十堰市太和医院(湖北医药学院附属医院),湖北 十堰 442000)
内镜下鼻内结构重建术治疗鼻源性头痛的临床疗效观察
张志敏,李国义,陈向军,付艳乔
(湖北省十堰市太和医院(湖北医药学院附属医院),湖北 十堰 442000)
目的 探讨内镜下鼻内结构重建术与常规开放手术治疗鼻源性头痛的临床效果。方法 选取鼻源性头痛患者110例,随机平均分为观察组和对照组各55例,观察组行内镜下鼻内结构重建术,对照组行常规开放手术,对比2组临床疗效与复发率。结果 与对照组比较,观察组治疗显效率与总有效率显著提高(P均<0.05),手术时间、患者术后卧床时间均显著缩短(P均<0.05),术中出血量与术后引流量显著减少(P均<0.05),术后复发率显著降低(P<0.05)。术后2组VAS评分均显著下降(P均<0.05),但组间比较差异无统计学意义(P均>0.05)。结论 相比传统开放手术,鼻内镜下鼻内结构重建术具有更为显著的临床疗效,术中创伤小、恢复快,术后疗效维持较好,具有较高的临床价值。
鼻内镜;鼻内结构重建术;鼻源性头痛;解剖异常
头痛是临床中较为常见的症状,发病原因很多,致病机制也很复杂,可见于临床各科室。而鼻源性头痛是头痛发病的常见病症,通常是由于鼻窦与鼻腔的解剖结构发生异常或存在病理改变而导致[1]。在鼻部临床症状较为明显的时候鼻源性头痛诊断比较容易,而部分鼻源性头痛患者鼻部临床症状不明显,容易在诊断中与紧张性头痛与偏头痛混淆。在现代影像学技术与鼻窦鼻腔解剖技术的支持下,鼻源性头痛的诊断有效性与准确率在不断提高,而鼻内镜手术的应用也越来越多。我院以鼻内镜下鼻内结构重建术治疗鼻源性头痛取得满意的效果,现报道如下。
1 临床资料
1.1诊断标准 临床诊断标准为2004年国际头痛疾病协会HIS制定的鼻源性头痛分类标准,分为鼻窦性头痛与黏膜接触点性头痛[2]。鼻窦性头痛的临床诊断标准为:①额部位置头痛,同时伴随牙齿、耳部或面部中1处或多处疼痛;②根临床症状诊断、鼻内镜、MRI与CT影像学以及实验室诊断患者存在慢性鼻窦炎急性发作或急性鼻窦炎,临床症状包括鼻塞、鼻腔脓性分泌物、嗅觉减退或丧失、发热;③面部或头部疼痛的同时伴随慢性鼻窦炎急性发作或急性鼻窦炎;④面部或头部疼痛症状在慢性鼻窦炎急性发作或急性鼻窦炎消退或治疗有效后7 d逐渐缓解。黏膜接触点性头痛的临床诊断标准为:①眼眶内侧、眼眶周围、颧弓部或颞部存在间歇性头痛;②经鼻内镜与影像学诊断确定存在黏膜点接触,同时排除急性鼻窦炎的临床症状;③存在明显头痛且满足以下特征中的一条:以安慰剂作为对照,以局部麻醉药物对中鼻甲进行麻醉,头痛在5 min内消失;头痛的严重程度随着患者平躺或直立的体位改变而变化;④通过手术方式将黏膜接触点去除后,头痛症状在7 d内缓解且不再复发。
1.2一般资料 选择我院门诊与住院部2010年1月—2013年12月收治的满足2种鼻源性头痛诊断标准之一的患者110例,其中鼻窦性头痛34例,黏膜接触点性头痛76例。患者均以头痛为临床主诉,头痛症状与鼻腔通畅存在明显关系的患者104例。将患者以随机数字表法平均分为2组,对照组55例患者中,男29例,女26例,年龄18~65(37.8±6.1)岁;病程(3.3±1.5)年(5个月~11年);曾诊断为偏头痛13例,血管神经性头痛9例,神经官能症3例。观察组55例患者中,男27例,女28例;年龄17~67(38.3±6.5)岁;病程(3.5±1.7)年(6个月~13年);曾诊断为偏头痛14例,血管神经性头痛11例,神经官能症5例。2组患者的一般资料经统计学处理差异无统计学意义(P均>0.05)。
1.3治疗方法
1.3.1对照组 患者麻醉方式选择为全身麻醉,手术入路为常规开放手术入路。在术前行鼻内镜检查或CT影像学诊断确定手术位置,对存在病变的鼻中隔行鼻中隔修复术,对病变的鼻甲行鼻甲切除术。
1.3.2观察组 观察组患者麻醉方式大多选择为局部麻醉,而耐受力较差或存在心理问题的患者行全身麻醉,术前行CT影像学诊断。鼻中隔偏曲患者行鼻中隔成形术或黏膜下矫正术治疗,鼻中隔局限性棘突行偏曲部分的骨以及软骨切除术。窦口鼻道复合体存在病变的患者行Messerklinger术式,将钩突和肥大筛泡常规切除。将已经肥大或气化的中鼻甲行中鼻甲成形术或中鼻甲前下、外侧部分切除术。中鼻甲反向弯曲的患者将中鼻甲骨折后向内侧移动,无法移动的患者切除弯曲部分。中鼻甲与鼻中隔接触的患者,将中鼻甲外折后移动,偏离鼻中隔,接触黏膜接触点。在手术过程中对中鼻甲与鼻中隔之间的距离进行判断,以3 mm左右的枪状镊远端能够通过为标准。伴随鼻息肉和鼻窦炎的患者在手术同时行功能性鼻窦内镜手术治疗,将病变的鼻窦开放,切除鼻息肉,改善鼻腔鼻窦的通气状况。鼻中隔偏曲伴随窦口鼻道复合体病变的患者首先行鼻中隔矫正术后再行窦口鼻道复合体手术。伴有下鼻甲肥大的患者在术中同时行下鼻甲成形术或下鼻甲部分切除术,恢复正常的鼻内结构。在手术结束后行鼻腔填塞固定塑形,保持24~48 h后抽出。2组患者均在术后行鼻腔与全身综合治疗,常规术后鼻腔处理与随访。
1.4观察指标 统计2组患者手术过程中的相关手术指标,包括手术时间、术中出血量、术后引流量、术后卧床时间,持续随访6个月以上,统计患者的术后复发情况以及疼痛评分,并进行疗效评价。
1.5疗效评价标准[3-4]以视觉模拟评分VAS标准进行头痛疗效评价,标尺为常规10 cm VAS标尺,以0~10 cm表示0~10分,0分为不存在头痛的感觉,10分为最大程度的头痛。在患者治疗前与术后6个月进行头痛自我评价。临床疗效根据VAS评分及其他临床表现综合评定,共分为3级,分别为显效、有效、无效。显效:VAS评分低于1分,鼻腔的解剖结构恢复正常,手术区域黏膜上皮化,不存在黏膜水肿与分泌物,通气状况良好;有效:VAS评分在1~3分之间,鼻腔的解剖结构基本恢复正常,存在轻度局部黏膜水肿;无效:VAS评分在3分以上,头痛强度与频率无明显改善甚至加重。

2 结 果
2.12组临床疗效比较 观察组显效率及总有效率均显著高于对照组(P均<0.05)。见表1。
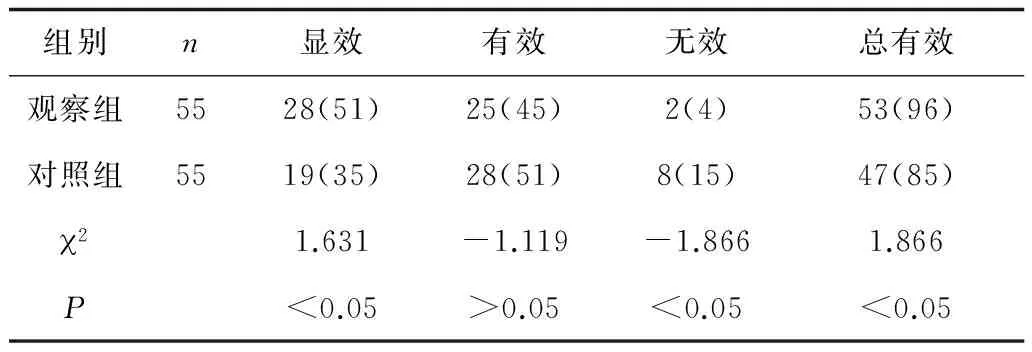
表1 2组患者术后6个月的临床疗效比较 例(%)
2.22组VAS评分比较 术后2组VAS评分均显著下降(P均<0.05),组间比较差异无统计学意义(P>0.05)。见表2。
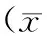
表2 2组患者术前与术后的VAS评分结果比较±s)
2.32组手术指标比较 观察组患者手术时间、术中出血量、术后引流量、术后卧床时间相比对照组均明显减少(P均<0.05)。见表3。
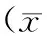
表3 2组患者相关手术指标统计结果比较±s)
2.4复发率 6个月的随访中,观察组复发1例,复发率为2%;对照组复发6例,复发率为11%。观察组术后复发率相比对照组明显降低(2=4.363,P<0.05)。
3 讨 论
鼻源性头痛是指鼻部、鼻窦和鼻咽部疾病所引起的头痛。常见的有鼻前庭炎、急慢性鼻炎、鼻部疖肿、鼻窦炎、鼻腔鼻窦内的肿瘤和鼻咽癌等[5]。从解剖学特点看,这些部位有较密集和丰富的神经纤维分布。鼻部除嗅神经分布外,传入痛觉主要由三叉神经的若干分支,其中筛前神经分布于鼻腔上部的内外侧黏膜及鼻下部皮肤;筛后神经分布筛窦后部的黏膜;滑车下神经支配鼻背部感觉;蝶腭神经分布于鼻后外侧黏膜;腭前、中、后神经共同支配鼻部、鼻窦部黏膜和皮肤的感觉[6]。
鼻源性头痛的相关治疗指南中,致病原因主要为鼻窦与鼻腔炎症,以及鼻腔内部的异常解剖结构[7]。鼻腔与鼻窦炎症在临床中的发病率较高,而在治疗中针对性抗感染治疗能够取得明确的治疗效果,所以这部分患者的头痛程度通常较轻。而在解剖结构异常的鼻源性头痛患者的治疗中,异常结构主要包括鼻中隔偏曲、中鼻甲反向弯曲、泡状中鼻甲等,临床症状较为严重,而且持续时间较长,呈进行发展状态,存在明显的顽固性。而由于病因与炎症相关性较低,因此常规的抗感染治疗并不能取得明显的临床效果,炎症对患者生活质量的影响较为严重[8]。
目前鼻源性头痛的临床治疗方案大多数为手术治疗。但传统的手术方式具有一定的局限性:首先,鼻腔手术的操作空间较小,同时鼻内部的解剖结构较为精细复杂,传统手术难度较高。其次,鼻腔中的异常解剖结构很多是正常解剖结构发生改变或组织肿胀膨出,进一步影响手术空间,为传统手术造成术野暴露不充分、容易损伤正常组织的困扰,因此很难取得良好的临床效果[9]。所以在术前应该首先要明确患者鼻腔内部结构异常的类型、位置、大小等具体情况,这是手术治疗取得理想效果的首要条件。
近年来鼻内镜与微创技术不断发展,内窥镜手术联合鼻内结构重建术的应用越来越广泛。鼻内镜鼻窦手术不仅用于治疗慢性鼻窦炎和鼻息肉,还用于治疗鼻腔鼻窦范围的其他疾病,如鼻腔止血、下鼻甲部分切除、鼻中隔矫正、鼻窦囊肿切除等。此外,借助鼻内镜鼻窦手术的优势并结合鼻腔鼻窦与邻近结构和器官的解剖学特点,鼻内镜鼻窦手术已超出鼻腔和鼻窦的范围[10]。鼻内镜指导下的手术能够尽可能保留鼻窦与鼻腔的生理功能,同时将病变组织切除,恢复鼻内的正常解剖结构;通过将窦口鼻道复合体与鼻中隔中的异常结构与病变结构切除,消除鼻腔的阻塞与压迫源,重新构建窦口鼻道复合体与嗅裂的正常空隙,保持鼻窦鼻腔的正常同期情况,从而实现头痛症状的消除与缓解。Mokbel等[11]的研究结果显示,在手术前以局部麻醉药物对鼻腔进行麻醉,能够有效缓解头痛症状,从而为鼻源性头痛患者手术取得良好效果创造更好的条件。而下鼻甲肥大的最佳处理方式是尽可能保留鼻甲部分的表面黏膜,同时将下鼻甲黏膜下肥厚的海绵状组织取出,实现下鼻甲成形术的手术目标,避免下鼻甲切除过度而产生空鼻综合征。
本研究中,患者大部分均在术后30 d内头痛症状基本缓解,部分患者术后6个月内逐渐消失。在术后6个月的临床疗效评价中,鼻内镜下鼻内结构重建术组的总有效率达到96%,相比传统手术效果更明显。而在手术指标的统计中,手术时间、术中出血量、术后引流量、术后卧床时间各项指标内镜下手术组均明显优于传统手术,体现了内镜下手术的微创性,在手术创伤、术后恢复等方面的明显优势。术后复发率统计中,观察组相比对照组显著降低,证明了术后稳定性方面鼻内镜下鼻内结构重建术的优良效果。
综上所述,鼻内镜下鼻内结构重建术相比传统手术治疗鼻源性头痛有更为明显的临床疗效,同时微创性较为明显,手术创伤小、时间短、术后恢复快,同时能够明显降低复发率,是临床中值得推广的治疗方法。
[1] 张亚宁,郑伟红,刘领波,等. 内镜下鼻内结构重建术治疗鼻源性头痛的临床疗效观察[J]. 实用临床医药杂志,2013,17(19):147-148
[2] Headache Classification Subcommittee of the International Headache Society. The International Classification of Headache Disorders:2nd edition[J]. Cephalalgia,2004,24(Suppl 1):9-160
[3] 许代祥. 鼻内镜手术联合局部糖皮质激素治疗慢性鼻窦炎临床观察[J]. 现代中西医结合杂志,2013,22(30):3338-3340
[4] 托尔功江,贾军,江华,等. 鼻内镜下同期施行鼻中隔矫正及中、下鼻甲手术治疗非炎症性鼻源性头痛[J]. 临床耳鼻咽喉头颈外科杂志,2011,25(2):86-88
[5] Felisati G,Arnone F,Lozza P,et al. Sphenopalatine endoscopic ganglion block:a revision of a traditional technique for cluster headache[J]. Laryngoscope,2006,116(8):1447-1450
[6] 孙轶青,彭本刚,王欣,等. 鼻内镜下鼻内结构重建治疗鼻源性头痛[J]. 山东大学耳鼻喉眼学报,2011,25(4):50-52
[7] 刘志印,任红波. 鼻内镜手术治疗儿童鼻源性头痛的疗效分析[J]. 重庆医学,2011,40(27):2775-2776
[8] 于睿莉. 鼻窦炎术后黏膜组织形态学和生理功能变化及其临床意义[D]. 吉林大学,2004
[9] 刘火旺,贺广湘,陈玉,等. 无鼻窦炎的鼻源性头痛及其鼻内镜手术治疗效果观察[J]. 中国内镜杂志,2011,17(1):71-73
[10] 崔志春,韩旭,李凤,等. 鼻内镜下鼻腔功能性矫正手术治疗鼻腔结构异常所致的非炎症性鼻源性头痛[J]. 中国中西医结合耳鼻咽喉科杂志,2013,21(2):107-108;139
[11] Mokbel KM,Abd Elfattah AM,Kamalel S,et al. Nasal mucosal contact points with facial pain and/or headache: lidocaine can predict the result of localized endoscopic resection[J]. European archives of oto rhino laryngology,2010,267(10):1569-1572
李国义,E-mail: livv_007@sina.com
10.3969/j.issn.1008-8849.2015.06.019
R765.5
B
1008-8849(2015)06-0623-03
2014-03-20

