鼻内镜下两种中鼻甲处理模式的对比观察
颜永毅,朱美婵,欧阳亚莹,于锋,艾毛毛,吴云文,周毅波,谭国杰
[广东省广州市第十二人民医院(广州市耳鼻咽喉头颈外科医院) 耳鼻喉科,广东 广州 510620]
鼻内镜手术中,针对中鼻甲的保留与否,一直存在争议[1]。主张切除者认为:中鼻甲切除既有利于病变的彻底清除,又能减少术腔的狭窄与粘连[2],而且不至于引起鼻腔干痂等并发症,也不会因此失去二次手术的标志。主张保留者认为:在切除中鼻甲病变的基础上,尽量保留更多的中鼻甲,不仅有助于减少术腔肉芽形成及息肉复发,加速术后转归,而且可以保留包括嗅觉在内的更多鼻腔黏膜功能[3]。十几年以来,在既往诸多失败经验的基础上,通过对各类中鼻甲处理方式的持续改进和不断完善,最终在横向上,形成了以黏骨膜下手术操作为主体的中鼻甲成形术的多元化操作模式,并对正常中鼻甲的定义有了新的认识[4]。而最为关键的是,跳出了单一注重手术操作的思维模式,在纵向上,将中鼻甲成形术的整个过程,延伸为“手术操作+术后填塞+术后清理”三个阶段,并对术后填塞与清理赋予了“鸡尾酒式”分步处理的新内涵,实现了“手术+填塞+清理”为主线的“三步法黏骨膜下中鼻甲成形术”的分步操作体系,从而解决了既往所存在的诸多问题。本文通过将1998年-2000年的76例与2010年-2016年的80例患者中鼻甲不同的处理方式进行对比,并总结相关经验。现报道 如下:
1 资料与方法
1.1 一般资料
收集1998年1月-2000年12月病例76例(144侧)鼻窦手术患者,分为A组。分型分期与中鼻甲分类见表1。收集2010年-2016年的80例(152侧)鼻窦手术患者,分为B组,分型分期与中鼻甲分类见表2。A、B两组病例采用不同的中鼻甲处理模式,并对其疗效进行对比分析。两组病例均源自同一个主刀医生。其中,A组为国产设备,局麻鼻内镜直视下完成整个手术操作。B组为进口设备,在全麻高清监视系统下完成整个手术操作。
1.2 操作方法
1.2.1 A组中鼻甲处理方法 ①中鼻甲骨折内移:切除钩突前,首先由在鼻道内用剥离器,自前向后,将中鼻甲骨折内移,扩大中鼻道;②中鼻甲前下缘切除:用剪切咬骨钳,前下月牙形切除中鼻甲1/5~1/4,使其尽量与钩突残缘错开;③中鼻甲片状切除:对于泡性中鼻甲,用小圆刀将中鼻甲外侧面片状切除,保留内侧面,注意尽量保证内侧面骨板的完整性,勿造成断裂,避免其术后发生飘移;④中鼻甲下缘切除:对于反向弯曲中鼻甲,可依据情况切除其下缘,避免术后发生中鼻甲中后部的粘连;⑤中鼻甲骨保留术:对于中鼻甲息肉样变,使用吸引切割器将息肉组织切除,保留中鼻甲骨及骨膜。144侧中,部分中鼻甲同时做了多种方式的处理。见表3。

表1 A组中鼻甲分类与慢性鼻窦炎分型分期的关系 侧Table 1 Relationship between middle turbinate type and classification/staging of chronic rhinosinusitis in A group n
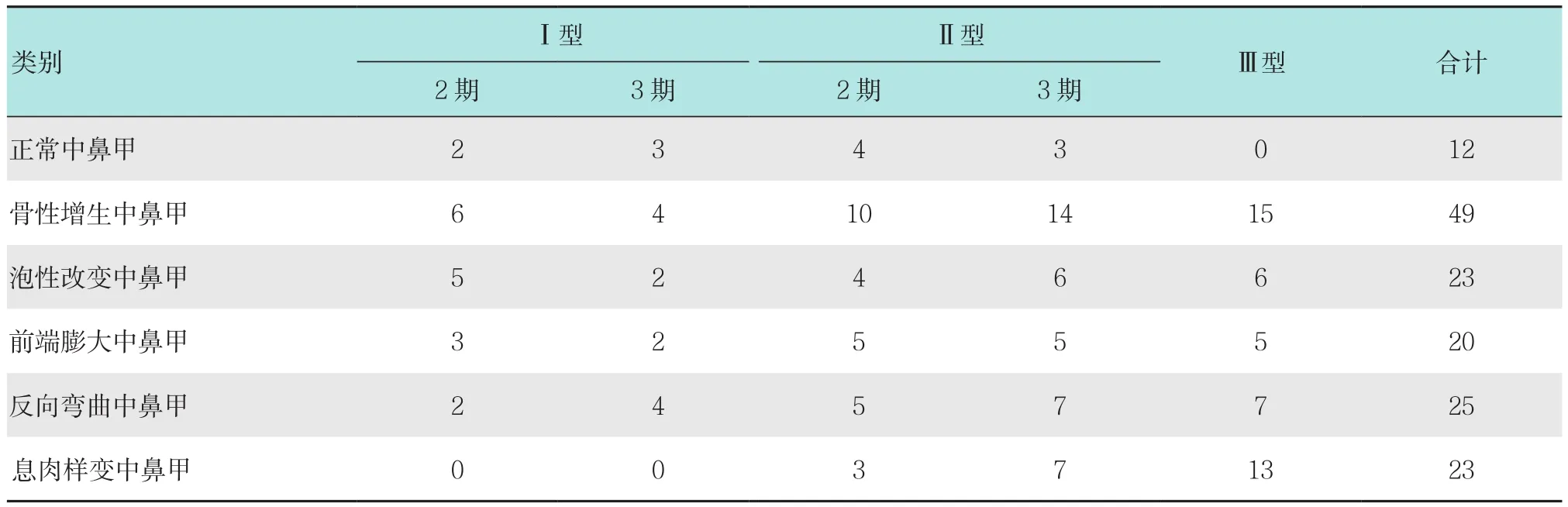
表2 B组中鼻甲分类与慢性鼻窦炎分型分期的关系 侧Table 2 Relationship between middle turbinate type and classification/staging of chronic rhinosinusitis in B group n
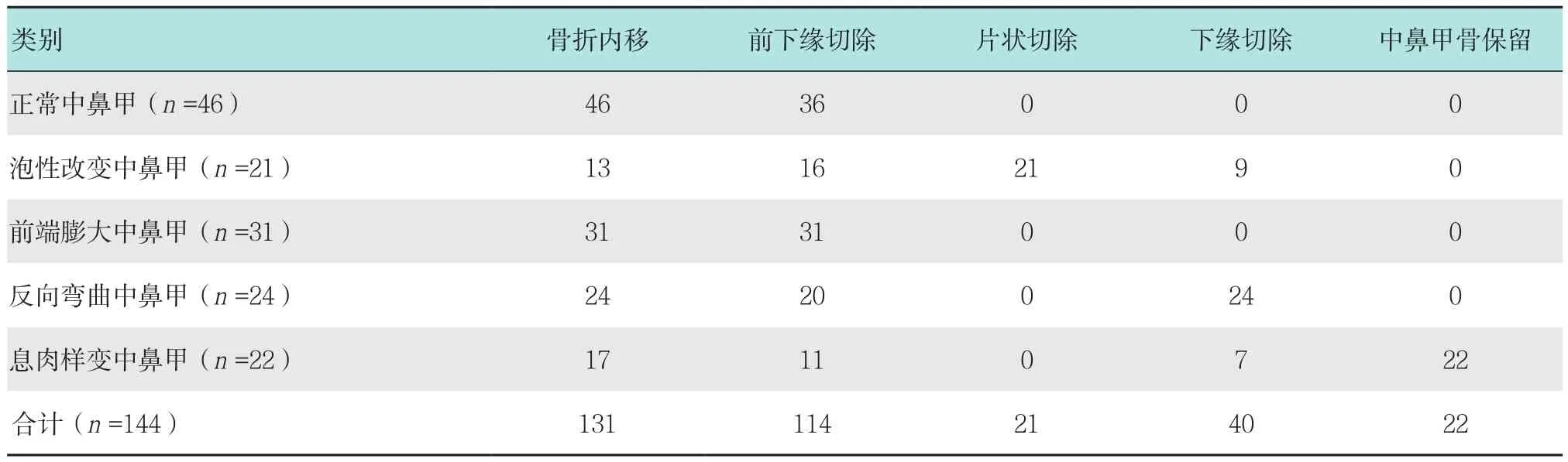
表3 A 组中鼻甲处理方法 侧Table 3 Treatment of middle turbinate in group A n
1.2.2 B组中鼻甲处理方式 主要分为手术操作、术后填塞和术后清理3个阶段。正常中鼻甲为全保留模式下的骨折内移;各类异常中鼻甲中,以黏骨膜下切除部分中鼻甲骨为主线,辅以骨折内移、前下缘切除和片状切除等,得以尽量保留包括肥厚和轻度息肉样变等在内的更多中鼻甲黏膜;重度息肉样变中鼻甲以全切除模式下的轮廓化手术进行。①骨折内移(51侧):对于正常中鼻甲(12侧),直接从中鼻道内用剥离器自前向后,将中鼻甲骨折内移,扩大中鼻道。对于中鼻甲泡性改变(4侧)、前端膨大(20侧)和反向弯曲(12侧),在黏骨膜下剥离暴露中鼻甲骨,依据病情行部分切除后,对残余部分自前上至后下行骨折内移;②前下缘切除(47侧):对于包括骨性增生(11侧)、泡性改变(6侧)、前端膨大(20侧)、反向弯曲(2侧)和息肉样变(8侧)等在内的所有异常中鼻甲,在接受黏骨膜下骨性切除、骨折内移或/和片状切除之后,中鼻甲黏膜仍然超过钩突附着缘者,行前下缘月牙形切除;③片状切除(4侧):对23侧泡性改变中鼻甲,在黏骨膜下行内外双面骨性切除19侧,行外侧单面骨性切除4侧;④掀帘法黏骨膜下切除术(105侧):这是中鼻甲成形术中最主要的基础操作方式。首先用15号圆刀自中鼻甲前或后附着缘,由后下向前上,或由前上至后下,纵行剖开中鼻甲黏膜,深达骨面。然后,再用直吸引剥离子紧贴骨面,充分分离中鼻甲两侧黏骨膜,至中鼻甲骨充分游离后,再用黏膜钳将中鼻甲骨依据病情需要适度剔除。最后,将中鼻甲黏骨膜复位对齐,以中鼻甲两侧黏膜对称填塞的方式,对中鼻甲进行固定成形。其中,切除部分中鼻甲骨并行骨折内移者17侧,中鼻甲骨近乎全切除者88侧;⑤中鼻甲全切除(15侧):对于严重息肉样变中鼻甲伴鼻-鼻窦炎者,实施中鼻甲全切除+鼻窦轮廓化手术。术后“鸡尾酒”填塞法中,待所有手术操作结束后,对于保留中鼻甲者,用浸透抗生素软膏的明胶海绵在中鼻甲黏骨膜两侧对其进行填塞隔离、固定成形。其中部分患者在明胶海绵和术腔之间注入自交联透明质酸钠凝胶(塞纳斯);然后,在中鼻甲游离缘以下平面用半条楔形纳吸绵填塞固定;最后,在鼻底填入硅胶通气管。整个填塞如同调制鸡尾酒一样,将三至四种填塞材料,分层分步完成。在术后“鸡尾酒”清理法中,术后48 h内仅抽出硅胶通气管,术后72 h后开始用生理盐水冲洗鼻腔,每日两次,每次1 000 ml。术后5~7 d,前鼻镜下用吸引管清除中鼻甲游离缘以下残存纳吸棉。出院后坚持生理盐水鼻腔冲洗(鼻腔水浴疗法),每日两次,每次500~1 000 ml。中鼻甲游离缘以上,位于嗅裂及中鼻道内的明胶海绵,禁忌用吸引管或黏膜钳强行清除,仅通过生理盐水鼻腔冲洗,在其逐步降解和创面修复后,令其自行排出。152侧中,部分中鼻甲同时做了多种方式的处理。见表4。
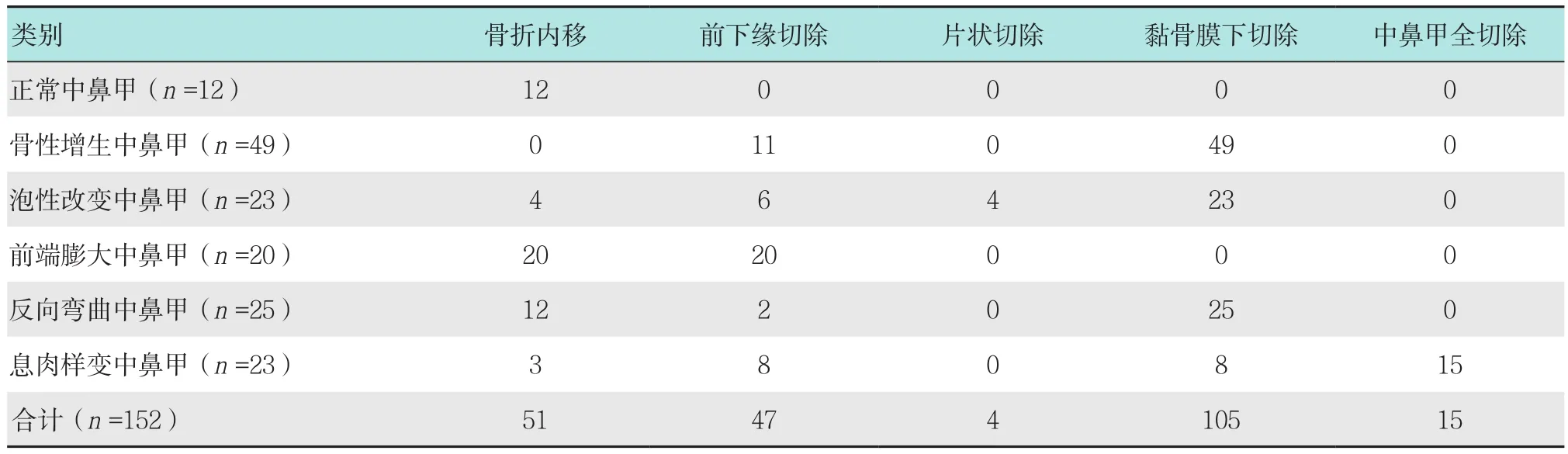
表4 B 组中鼻甲处理方法 侧Table 4 Treatment of middle turbinate in group B n
2 结果
2.1 A 组(144 侧)中鼻甲术后粘连情况
前端粘连12侧,其中5例粘连较重,局部水肿明显,为手术时中鼻甲前下缘切除不足所致,再次行部分切除;3侧粘连较轻,不影响各窦引流,为鼻腔狭窄和黏膜水肿所致,分离后再行前端部分切除;4侧粘连发生于随访过程中,亦不影响各窦引流通畅。上述12例随访6个月以上,仍存在前端轻度粘连的4侧,均术腔上皮化良好,不影响术后转归。见图1。
中段粘连2侧,为泡性中鼻甲处理过程中,中鼻甲骨断裂发生“飘移”所致,同时导致上颌窦口闭锁。术后重新开放3次,窦口仍狭窄,粘连较前改善;中鼻甲与嗅裂和鼻中隔粘连各1例,为嗅裂息肉和鼻中隔息肉样变切除后创面粘连所致,粘连带切除并隔离后未再粘连。见图2和3。
2.2 B 组(152 侧)中鼻甲术后恢复情况
仅有1例2侧中鼻甲因为术后7 d内清理纳吸绵时,过早清除中鼻道内明胶海绵,导致轻度粘连,因不影响术后内镜随访,始终未予分离。见图4。
其余病例均严格遵循三段法黏骨膜下中鼻甲成形术的分步操作方式,未出现中鼻甲飘移和术腔粘连。见图5和6。
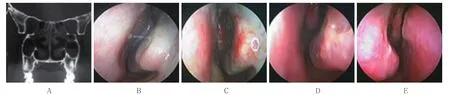
图1 A组中鼻甲前端粘连患者术前检查和术后复查Fig.1 Preoperative examination and postoperative re-examination in group A of middle turbinate anterior adhesions
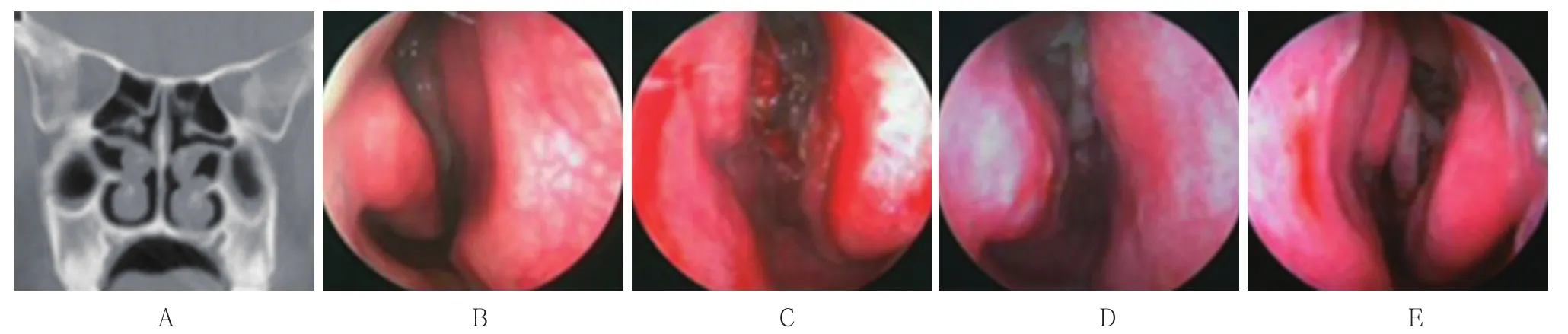
图2 A组中鼻甲与嗅裂粘连患者术前检查和术后复查Fig.2 Preoperative examination and postoperative re-examination in group A of middle turbinate and olfactory cleft adhesions
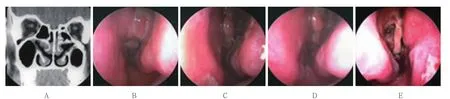
图3 A组中鼻甲与鼻中隔粘连患者术前检查和术后复查Fig.3 Preoperative examination and postoperative re-examination in group A of adhesions between the middle turbinate and nasal septum
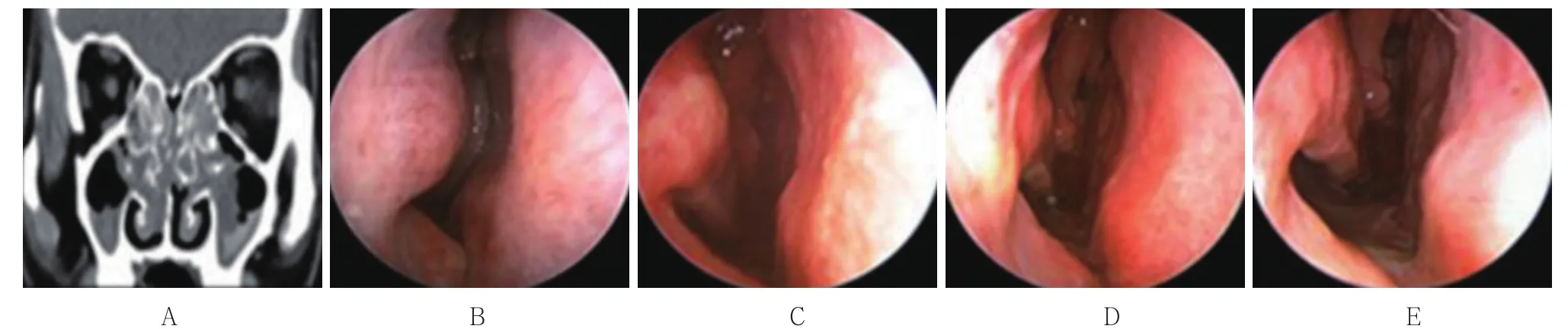
图4 B组轻度粘连患者术前检查和术后复查Fig.4 Preoperative examination and postoperative re-examination in group B of mild adhesion

图5 B组无粘连患者术前检查和术后复查Fig.5 Preoperative examination and postoperative re-examination in group B without adhesion
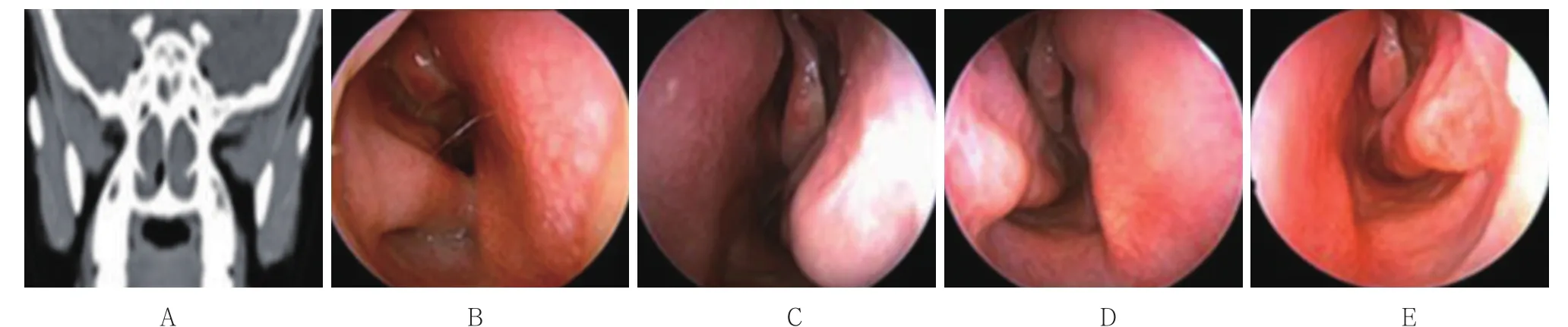
图6 B组无中鼻甲漂移患者术前检查和术后复查Fig.6 Preoperative examination and postoperative re-examination in group B without middle turbinate drift
3 讨论
中鼻甲是鼻-鼻窦中承上启下、连通内外的重要解剖结构。首先,中鼻甲与鼻中隔、下鼻甲共同构成的鼻腔内大的三角形结构,影响着鼻腔的呼吸通畅。同时,中鼻甲与钩突、筛泡共同构成的鼻腔上部小的三角形结构-窦口鼻道复合体,影响着鼻窦的引流通畅。另外,中鼻甲还与鼻中隔一起构成嗅裂,影响着嗅觉。在没有炎症参与且鼻-鼻窦功能正常时,中鼻甲的形态大小、存在与否,似乎无关紧要。但是,在炎症状态下,鼻-鼻窦功能出现异常,且需要进行外科干预时,中鼻甲的形态大小、能否保留,便有了争议[5-6]。随着鼻内镜手术操作水平的不断提高,以及相关诊疗理念的不断完善,中鼻甲保留与否的争议,已经逐步被如何有效保留所替代[7]。本文中鼻甲A和B两组有很多处理方式,但主要分为以手术单一法和“手术+填塞+清理”三步法的两种治疗模式。而具体手术方式也存在“膜+骨质”切除、“病变黏膜”切除和“黏骨膜下骨质”切除3大主要手术操作方式。两种治疗模式和3大手术操作方式的交叉使用,演绎出的复杂操作组合,可以适用于各种不同的病变类型。
3.1 来自 2000 年以前的观点
由于手术中,对不同形态结构中鼻甲的处理缺乏经验,尤其是对于正常中鼻甲均未做处理,经常造成不同程度的中鼻甲粘连,轻则影响术后随访观察,重则导致窦口狭窄、闭锁[8-9]。反复分离和重新修整,影响了术后疗效[10]。MAY等[11]在鼻内镜与传统鼻窦手术并发症的对比分析中,发现鼻内镜手术的粘连发生率明显高于传统手术,并认为这是保留中鼻甲的结果。发生此类情况的原因:①术中未做中鼻甲处理;②术后,特别是出院后患者没有按照医嘱定期来院检查;③中鼻甲处理不当,特别是正常中鼻甲未做相应处理。由于鼻腔粘连主要发生于中鼻甲与鼻腔外侧壁,并且多发生于中鼻甲的前部,加之术中所保留的中鼻甲有向外侧自然移位的倾向,包括正常中鼻甲在内的常规骨折内移,及前下缘月牙形切除,既便于手术操作,又可减少术后粘连和方便术后随访。对于泡性中鼻甲、反向弯曲中鼻甲和中鼻甲息肉样变,采用片状切除、下缘切除或保留中鼻甲骨等,是在上述处理原则的基础上,依据具体情况对特殊中鼻甲的进一步处理。有研究[12]报道,中鼻甲1期128侧(128/144,占88.89%)未出现粘连,少数粘连经术后再次处理,只有2侧伴有上颌窦口狭窄,余均不影响其术后转归,说明这一处理原则具有一定的可行性。对于术后轻度中鼻甲前端粘连,如镜下分离进入术腔,发现各窦引流通畅,可不必处理。术后1或2个月内,患者鼻腔黏膜呈肿胀状态,中鼻甲看似与鼻中隔及外侧壁粘连,在肿胀消退后(常需3~6个月)中鼻道会重新开放,但上述处理原则也可使此种粘连的情况明显减轻,恢复期缩短。因此,有效内移并缩小中鼻甲前下缘是保留中鼻甲而不影响术后转归的关键。
3.2 来自 2010 年之后的观点
3.2.1 不同的正常中鼻甲定义 通过对比分析A、B两组正常中鼻甲的数量和处理方式的不同,可以发现两组病例正常中鼻甲的定义存在差异。本研究中,A组正常中鼻甲46侧,仅10侧做了单纯骨折内移,另外36侧在骨折内移的同时,做了前下缘切除;B组正常中鼻甲12侧,仅做了单纯骨折内移。如果将中鼻甲可以完整保留并仅需单纯骨折内移者,定义为正常中鼻甲,则A组有10侧和B组有12侧不存在统计学差异。既往将不存在泡性改变、反向弯曲、黏膜光滑的中鼻甲都归为正常中鼻甲的做法,可能存在偏差。既然需要部分切除,就不应当将其完全归为正常中鼻甲之列。
3.2.2 不同的中鼻甲处理方式 B组病例除正常中鼻甲(12/152,7.9%)全保留、部分重度息肉样变中鼻甲(15/152,9.9%)全切除和前端膨大中鼻甲(20/152,13.2%)行前下缘切除外和剩余的(105/152,69.1%)都接受了黏骨膜下中鼻甲骨部分切除术,不仅使大部分中鼻甲(137/152,90.1%)的黏膜得到了更好地保留,消除了骨面裸露所带来的诸多问题,而且在有效减少中鼻甲体积的同时,提高了其顺应性,为之后的填塞隔离、固定成形,奠定了坚实的基础。这也是A、B组从诊疗理念到操作方式形成鲜明对比的根本原因。3.2.3 不同的中鼻甲术后处理 A组病例强调术后常规定期复诊,一旦出现术腔粘连、窦口狭窄闭锁,均及时重新处理,并增加随访次数。而B组病例不需要在镜下清理,而且在术后填塞与清理的形式与内容上,依据不同填塞材料的特性,赋予了“鸡尾酒式”分层填塞的内涵,以及在不同节点,分期分步清理的“鸡尾酒式”的处理模式。在黏骨膜下操作,已经能够更多、更好地保留黏膜,消除骨质裸露的基础上,又用可溶性填塞材料对其进行了更长期的隔离、固定,并通过冲洗,使其在创面修复后,逐步自行排出。这不仅从根本上杜绝了包括中鼻甲在内的各种术腔粘连,而且对中鼻甲的形态重塑起到了很好地促进作用,从而使中鼻甲成形术延伸成为“手术+填塞+清理”的一个完整过程。
虽然两组病例前后相隔10年以上,属于两个不同时期,其治疗经验、操作水平、手术设备和麻醉方式等都存在明显差异,难以进行同等条件下的统计学分析。但是,同一个主刀医生前后治疗理念、思维模式的不同,所带来的手术操作方式和综合治疗方案的差异,却有着十分重要的可比性。所以,本文的重点不在于统计学分析的差异性,更在于思维模式和诊疗理念的不同,以及由此带来的疗效上的明显差异。

