糖化血红蛋白、血脂和尿微量白蛋白在筛查妊娠期糖代谢异常患者中的应用
张淑芳,冯俐平,胡梦川,赵珊珊
(广东省深圳市南山区西丽人民医院,广东 深圳 518055)
糖化血红蛋白、血脂和尿微量白蛋白在筛查妊娠期糖代谢异常患者中的应用
张淑芳,冯俐平,胡梦川,赵珊珊
(广东省深圳市南山区西丽人民医院,广东 深圳 518055)
目的 探讨糖化血红蛋白(HbA1c)、血脂和尿微量白蛋白(aLAB)在筛查妊娠期糖代谢异常患者中的应用价值。方法 选取例行常规产科检查并分娩的孕产妇374例,将其分为3组,GCT(+)组200例、糖耐量异常组(GIGT)62例、妊娠糖尿病组(GDM)112例,并检测空腹血糖(FBG)、低密度脂蛋白胆固醇(LDL-C)、HbA1c、三酰甘油(TG)、空腹胰岛素、总胆固醇(TC)、高密度脂蛋白胆固醇(HDL-C)、载脂蛋白A1(ApoA1)和载脂蛋白B(ApoB)及aLAB,并分析比较各指标在3组间的差异。结果 3组间FBG、HOMA-IR、HbA1c、aLAB和IAI比较差异均有统计学意义(P均<0.05),3组FBG、HOMA-IR、HbA1c和aLAB均逐渐升高(P均<0.05),其中GDM组最高,而3组间IAI逐渐降低,GDM组最低,而3组间FINS比较差异无统计学意义(P均>0.05);3组间aLAB比较差异有统计学意义(P均<0.05);3组TG、ApoA1、HDL-C和ApoB比较差异均具有统计学意义(P均<0.05),而3组TC和LDL-C比较差异无统计学意义(P均>0.05)。TG与FBG、HOMA-IA、HbA1c呈正相关关系,与IAI呈负相关关系,而HDL-C与FBG、HbA1c呈负相关关系。结论 妊娠期间糖代谢异常的患者具有异常的脂代谢,血脂异常可能和胰岛素的抵抗存在关系,糖代谢异常者还伴随着aLAB的增加,在妊娠期筛查中HbA1c、血脂、aLAB可以作为一种较为实用的筛查糖代谢异常的指标使用。
糖化血红蛋白;血脂;尿微量白蛋白;妊娠期糖代谢异常
妊娠期糖代谢异常包括妊娠期糖尿病(gestationaldiabetesmellitus,GDM)和糖耐量受损(gestationalimipairedglucosetolerance,GIGT)是妊娠期常见病之一[1],且可能有严重的并发症,若不及时有效地治疗可能危及孕妇及胎儿的生命健康[2]。因此早期筛查、及时治疗是预防并发症的重要措施之一。为避免这些并发症发生,大多数学者在糖代谢方面进行了大量研究,主要是通过控制血糖来减少并发症,但是从总体上来看,孕妇在怀孕期间需要满足胎儿的营养需求,此时胎儿需要量不断增加,机体内的糖代谢、脂代谢以及蛋白代谢均会出现改变[3]。因此本研究探讨糖化血红蛋白(HbA1c)、血脂和尿微量白蛋白(aLAB),在筛查妊娠期糖糖代谢异常患者中的应用价值,为妊娠期出现糖代谢异常患者提供治疗依据。
1 临床资料
1.1一般资料 选取2012年1月—2014年3月在我院妇产科进行常规产查并且选择在我院分娩的孕产妇,其孕周24~32周,年龄24~38岁。所有孕妇均行常规产科检查,糖尿病的诊断标准采用2011年最新的诊断标准[4],主要分两步:第一步,测量所有入选者的空腹血糖(FBG),若FBG超过5.1mmol/L,则诊断为GDM,若FBG4.4~5.1mmol/L则继续进行第二步:测定患者的75g口服葡萄糖诊断试验(OGTT);若结果显示异常则可以诊断为GDM或者是第一步50g葡萄糖筛查试验(GCT),而且结果出现异常者进行第二步,如果50gGCT血糖超过11.1mmol/L,测患者的FBG,若结果出现异常则诊断为GDM,FBG正常者尽早进行75gOGTT,75gOGTT的正常值:空腹及服用葡萄糖1h后、2h后血糖值分别小于5.1mmol/L、10.0mmol/L以及8.5mmol/L,其中任意一点的血糖值异常则应该诊断为妊娠期糖尿病。排除妊娠合并甲状腺能低下或亢进者、妊娠合并肝硬化者、妊娠合并肾病综合征者、糖尿病合并妊娠者。根据上述诊断结果将研究对象分为3组:GCT(+)组孕妇200例,年龄(28.32±2.5)岁,体质量指数(BMI)(22.5±2.82)kg/m2;GIGT组孕妇62例,年龄(29.34±2.3)岁,BMI(23.01±2.61)kg/m2;GDM组孕妇112例,年龄(29.78±3.1)岁,BMI(22.89±2.98)kg/m2。3组年龄、BMI比较差异无统计学意义(P均>0.05),具有可比性。
1.2 观察指标 糖代谢指标:FBG、HbA1c、空腹胰岛素(FINS)、胰岛素抵抗指数(HOMA-IR)=(FBG×FINS)/22.5;胰岛素敏感指数(IAI)=1/(FBG×FINS);脂代谢指标:总胆固醇(TC)、高密度脂蛋白胆固醇(HDL-C)、三酰甘油(TG)、载脂蛋白A1(ApoA1)、低密度脂蛋白胆固醇(LDL-C)和载脂蛋白B(ApoB);蛋白代谢指标:aLAB。
1.3 方法FBG测定:采用葡萄糖氧化酶法在自动生化分析仪器进行测定。HbA1c测定:在NoycocardReaderll型金标仪上采用微粒子色谱分析法进行测定。血脂测定:应用Beckman-LX20型全自动生化分析仪测定。
1.4 统计学方法 数据采用SPSS17.0进行统计学处理,正态分布计量资料2组间及3组间整体比较采用方差分析或t检验,对于不符合正态分布资料转换为正态分布资料,计数资料比较采用2检验,P<0.05为差异具有统计学意义。
2 结 果
2.13组FBG、FINS、HOMA-IR、IAI、HbA1c及aLAB比较除FBG外,其余各变量均进行数据转换,然后进行数据分析,3组间FBG、HOMA-IR、HbA1c、aLAB和IAI比较差异均有统计学意义(P均<0.05),FBG、HOMA-IR、HbA1c和aLAB均逐渐升高(P均<0.05),其中GDM组最高,GCT(+)组最低,3组间比较差异有统计学意义(P均<0.05);3组间IAI逐渐降低,GDM组最低,而3组间FINS比较差异无统计学意义(P均>0.05)。见表1。
2.2 3组血脂指标比较 3组间TG、HDL-C、ApoA1和ApoB比较差异均有统计学意义(P均<0.05),GDM组的TG明显高于GCT(+)组和GIGT组;而GDM组的HDL-C、ApoA1和ApoB均低于GCT(+)组和GIGT组(P均<0.05);而3组间TC和LDL-C比较差异均无统计学意义(P均>0.05)。见表2。
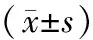
表1 3组FBG、FINS、HOMA-IR 、IAI、HbA1c及aLAB比较
注:①与GDM组比较,P<0.05;②与GIGT组比较,P<0.05。
2.3TG和HDL-C水平与血糖水平及胰岛素抵抗指数的相关分析 因为脂代谢和和糖代谢密切相关,BMI的增加对脂代谢有一定的影响,本研究采用偏相关分析对BMI作出调整,TG与FBG、HOMA-IA、HbA1c呈正相关关系,与IAI呈负相关关系,而HDL-C与FBG、HbA1c呈负相关关系。见表3。
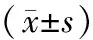
表2 3组血脂指标比较
注:①与GDM组比较,P<0.05。
3 讨 论
有研究表明GDM可导致产妇和胎儿意外的发生率升高,而近期的影响则表现为巨大儿、妊娠病发子痫以及增加剖宫产的概率,而且还可能引起新生儿低血糖、产伤以及呼吸窘迫综合征等,而远期的影响主要表现为孕妇于产后5~16年出现糖尿病,影响患者的生活质量,而其子代患高血压、糖尿病以及肥胖的概率也显著增大[5]。除此之外,有研究表明妊娠期糖尿病的不良妊娠和血糖有密切的关系,经过有效的治疗,可以有效控制血糖,降低并发症的发生率[6]。因此,选择有效的筛选妊娠期糖代谢异常方法,并及时有效地治疗妊娠期糖代谢异常是当今临床亟待解决的问题之一。目前临床上多采用50g葡萄糖对妊娠期糖代谢异常进行筛选,但有研究表明这种筛选方法有1/3~1/2妊娠糖尿病漏诊,虽然说OGTT是诊断GIGT和GDM的金标准,但是孕妇为特殊群体,有些孕妇服糖后出现呕吐从而使结果的准确性降低,特别是餐后2h血糖检测增加了检测时间,使部分患者不愿接受该检测,这些缺陷都造成了临床实践妊娠糖代谢异常的诊断率降低,甚至漏诊,可能贻误最佳治疗时机[7]。目前国内的研究多集中在糖代谢方面,主要是通过控制血糖来减少并发症,但是从总体上来看,孕期孕妇体内糖代谢、脂代谢、蛋白代谢都发生改变,因此从糖代谢、脂代谢、蛋白代谢方面探讨其与妊娠期糖代谢异常的关系可能更加充分[8]。
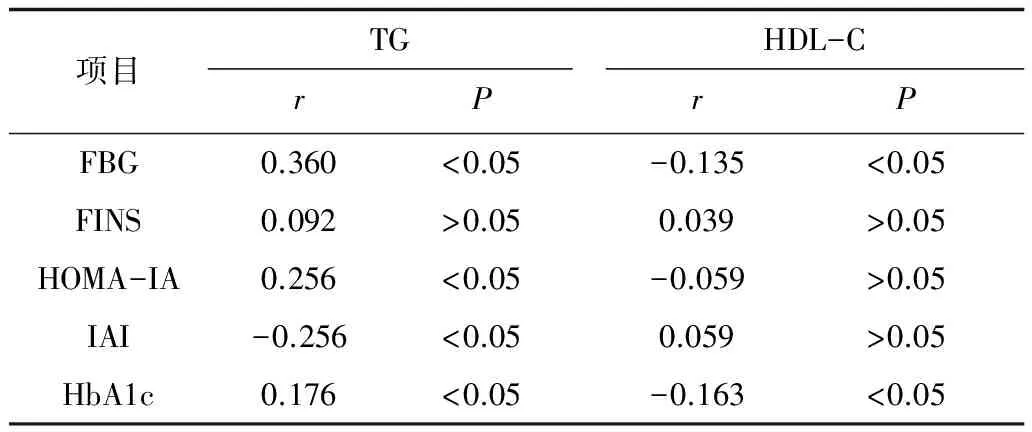
表3 TG和HDL-C水平与血糖水平及HOMA-IR的相关分析
HbA1c是葡萄糖和血红蛋白在血液中通过缓慢、持续而且是不可逆的非酶促的糖化产物,和红细胞的寿命、血糖浓度有关,正常红细胞的寿命大约120d,所以HbA1c的水平能反映2~3个月前的血糖水平。且该指标受短期血糖波动影响较小,更能反映慢性高血糖状态,其稳定性及重复性好,变异率低,检查前不需空腹,可在任意时间取血样,是监测血糖控制情况的良好指标。本研究也与国内外研究[9-10]结果一致,GDM组、GCT(+)组和GIGT组3组间差异有统计学意义(P均<0.05)。与HbA1c相比,FBG缺乏稳定性,又有一定的实验室变异,有研究发现,同一个体的FBG随不同检测时间的变异为12%~15%,而HbA1c的变异仅为1.9%[11]。HbA1c有一定的敏感性和特异性,对高危人群的筛选具有一定的临床价值,但是由于反映的是长期血糖水平,不能反映短期血糖变化情况,因此其作为筛查、诊断GDM的标准合理切点尚在探讨当中。
当机体处于高糖环境时,非酶催化的化学性糖化反应失衡,糖化反应速度加快,临床上主要表现为HbA1c水平增高,导致肾血管收缩,引起肾血流量减少、肾小球硬化,其通透性增高,导致白蛋白析出,同时肾小球基底膜结构蛋白出现非酶糖化,也导致aLAB增加,且与HbA1c水平有相关性。本研究中aLAB水平随HbA1c水平增加而增加,且aLAB在各组间差异有统计学意义。
正常的妊娠也会出现激素水平改变,出现胰岛素抵抗,引起肝脏以及脂肪组织对脂肪酸、三酰甘油、胆固醇以及磷脂代谢异常。有研究表明胰岛素抵抗与血脂和脂蛋白异常有关,包括高密度脂蛋白降低、低密度脂蛋白和TG的升高[12],本研究也有类似结论,GDM组TG明显高于GCT(+)组和GIGT组(P<0.05),且GDM组的HDL-C、ApoA1和ApoB均低于GCT(+)组和GIGT组,经比较HDL-C、ApoA1和ApoB在3组间的差异有统计学意义(P均<0.05)。
胰岛素抵抗是指脂肪细胞、肌肉细胞和肝细胞对正常浓度的胰岛素产生反应不足的现象,即这些细胞需要更高浓度的胰岛素才能对胰岛素产生反应[12]。胰岛素不仅与糖代谢有关,与其他营养素代谢也有很大关系,当出现胰岛素抵抗时可导致肌肉对糖利用障碍,而且激素敏感脂酶的活性增加,导致脂肪组织释放脂肪酸增加,而糖尿病患者会出现游离脂肪酸转化障碍,不能转化为酮体,而成为原料使TG、胆固醇以及低密度脂蛋白的合成增加。本研究也发现TG与FBG、HOMA-IA、HbA1c呈正相关关系,与IAI呈负相关关系,而HDL-C与FBG、HbA1c呈负相关。说明妊娠期血脂异常与胰岛功能和胰岛素抵抗存在着密切关系。
综上所述,妊娠期糖代谢异常的孕妇存在脂代谢异常、aLAB增多,且脂代谢和胰岛素抵抗之间有关联。因此对妊娠糖代谢异常孕妇不仅要从饮食、运动和胰岛素抵抗治疗改善血糖,还要从糖代谢、脂代谢和蛋白代谢方面进行预防和治疗,最大限度减少妊娠并发症的发生。
[1] 刘晔,赵亚娟,王琴,等.妊娠期糖代谢异常对新生儿出生结局的影响[J].现代生物医学进展,2011,11(5):931-934
[2] 王玉敏.妊娠期孕妇尿微量蛋白测定的临床价值[J].中国妇幼保健,2008,23(11):1594
[3] 蔡慧华,何援利.糖化血红蛋白联合空腹血糖检测在妊娠期糖尿病筛查中的应用价值[J].实用妇产科杂志,2014,30(3):205-208
[4] 美国糖尿病协会,庄稼英.2011年ADA糖尿病诊疗指南摘要[J].糖尿病天地·临床,2011,5(1):16-19
[5] 杨静,孙林,孟志民,等.糖化白蛋白临床诊断切点的选择和评估[J].中华检验医学杂志,2013,36(12):1120-1125
[6] 王波.糖化血红蛋白对妊娠期糖尿病患者治疗及新生儿出生体重的预测价值[J].中国妇幼保健,2014,29(2):235-237
[7] 申微,郭欣,区小牧,等.新诊断标准妊娠期糖尿病妊娠结局观察[J/CD].中华临床医师杂志:电子版,2012,6(11):3090-3092
[8] 华绍芳,匡德凤,韩玉环.糖耐量正常孕妇糖化血红蛋白、内脂素水平与围生结局的相关性研究[J].天津医药,2013,41(10):953-956
[9] 范丽梅,邵光.尿β2-MG及尿微量白蛋白检测在妊娠糖尿病早期肾损害诊断中的应用[J].广东医学,2008,29(7):1187-1188
[10] 李小琳,秦雄,梁晓刚.糖化血红蛋白与空腹血糖在诊断前驱糖尿病中的意义[J].广东医学,2013,34(11):1739-1741
[11] 胡璟苏珂,彭鹰.糖化血红蛋白在妊娠期糖尿病筛查中的临床价值探讨[J].重庆医学,2013,42(18):2151-2152
[12] 王晶,孙静清,孙伟杰,等.糖化血红蛋白在妊娠期糖尿病诊治中的应用[J].中华围产医学杂志,2013,16(3):137-141
10.3969/j.issn.1008-8849.2015.14.016
R714.25
B
1008-8849(2015)14-1525-03
2014-07-10

