胰腺少罕见间叶组织肿瘤CCTT、MMRRII的诊断
王科星,李春霞广州市白云区红十字会医院放射科,广东 广州 50545;黑龙江省大兴安岭地区第二人民医院,黑龙江 大兴安岭65456
随着CT和MRI的发展,特别是成像速度的加快,对于胰腺疾病的诊断得到了很大的提高。胰腺绝大多数良性或恶性的肿瘤来源于胰腺上皮组织,间叶组织很少见,间叶肿瘤占胰腺肿瘤的1%~2%,通常来源于结缔组织、淋巴组织、血管及神经组织。
1 材料与方法
1.1 临床材料
本次研究的病例都有上腹部不适,腹痛、食欲下降、恶心、呕吐等消化道症状,其中男性患者4例,女性患者3例。所有患者都经CT、MRI上腹部平扫及增强扫描联合检查。
1.2 研究方法
受检者均使用日本东芝ToshibaAsteino/Super64多层螺旋CT对受检部位大范围的常规容积薄层扫描,一般定位自剑突至肝、脾下极边缘或者肾上极。扫描参数:电压120~150 kV,电流150~250 MA,层厚5 mm,层距2.5 mm,螺距0.75 mm。扫描结束后将所有的原始横断图像进行薄层重建,层厚1~3mm,重建间隔0.5~1mm,并采用西门子3.0T MRI扫描仪进一步检查,常规轴位SE T1WI、TSE T2WI、STIR序列扫描,层厚5~8 mm,层间距3 mm,FOV256×358,矩阵256×256,层数30层,并平扫、增强扫描联合检查。
2 结果
病变分布情况:4例位于胰腺体部,2例位于胰腺头颈部,1例位于胰腺尾部。主要影像特征5例表现CT平扫胰腺低密度囊性病灶,2例变现为实性病灶,MRI检查主要表现胰腺内长T1长T2异常信号影,及混杂异常信号病灶,病灶边界清晰或不清。后经手术、病理证实胰腺淋巴管瘤2例,脂肪瘤3例,畸胎瘤1例,胰腺淋巴瘤1例。
2.1 胰腺淋巴管瘤
2例男性患者,1例儿童、1例成人,数月出现恶心、呕吐、腹胀、腹痛等临床的症状,平卧可缓解,坐姿加重。CT检查2例病例病灶分别位于胰腺头部(图1、2)、及胰腺尾部,影像呈不均匀性囊性病灶及低密度肿块,其中1例病灶大于4CM,胰头占位伴肝内外胆管扩张,胰管扩张,有分叶。肿块病灶推压胃后壁及、脾门,病灶的密度较低,CT值3~13 HU,内见分隔,外壁菲薄,增强扫描病灶分隔及囊壁强化,囊内容物无强化。MRI检查呈TIWI低信号、T2WI高信号,囊性病灶处胰腺呈杯口状,分界清晰,临近组织推移。肿块与胃后壁及脾内侧境界不清。术后病理诊断:胰腺囊性淋巴管瘤。
2.2 胰腺脂肪瘤
3例患者CT/MRI检查:平扫胰头部见一类圆形低密度病灶,边界清,大小各不同,直径约3~7 cm,密度均匀,CT值为-30~120 Hu增强病灶无明显强化,其内可见少许线条状分隔。胰周结构显示清晰,周围脏器无侵犯征象。T1WI和T2WI均呈高信号,施加脂肪抑制技术后病灶信号明显下降,增强扫描后病灶无强化。
2.3 胰腺畸胎瘤
上腹部肿块病灶,X线钡餐检查:胃呈钩型,胃体大弯侧可见一弧形压迹影,脾区结肠受压向8下移位,局部结肠移动度好,结肠黏膜无破坏。CT平扫见胰尾处一大小约为9 cm×10 cm×11 cm囊实性混杂密度病灶,并与空肠吻合。胃肠道、肺及卵巢等器官均未见异常。包块的包膜完整。CT值-30~42 HU,周边有不连续的弧状钙化,内部见骨骼(图3)。MRI检查尾部见TIWI和T2WI异常信号病灶,信号高低混杂,脂肪信号明显。该病例定位存在一定的难度,手术前认为是脾脏,术后证实为胰腺,CT、MRI诊断为胰尾处畸胎瘤。
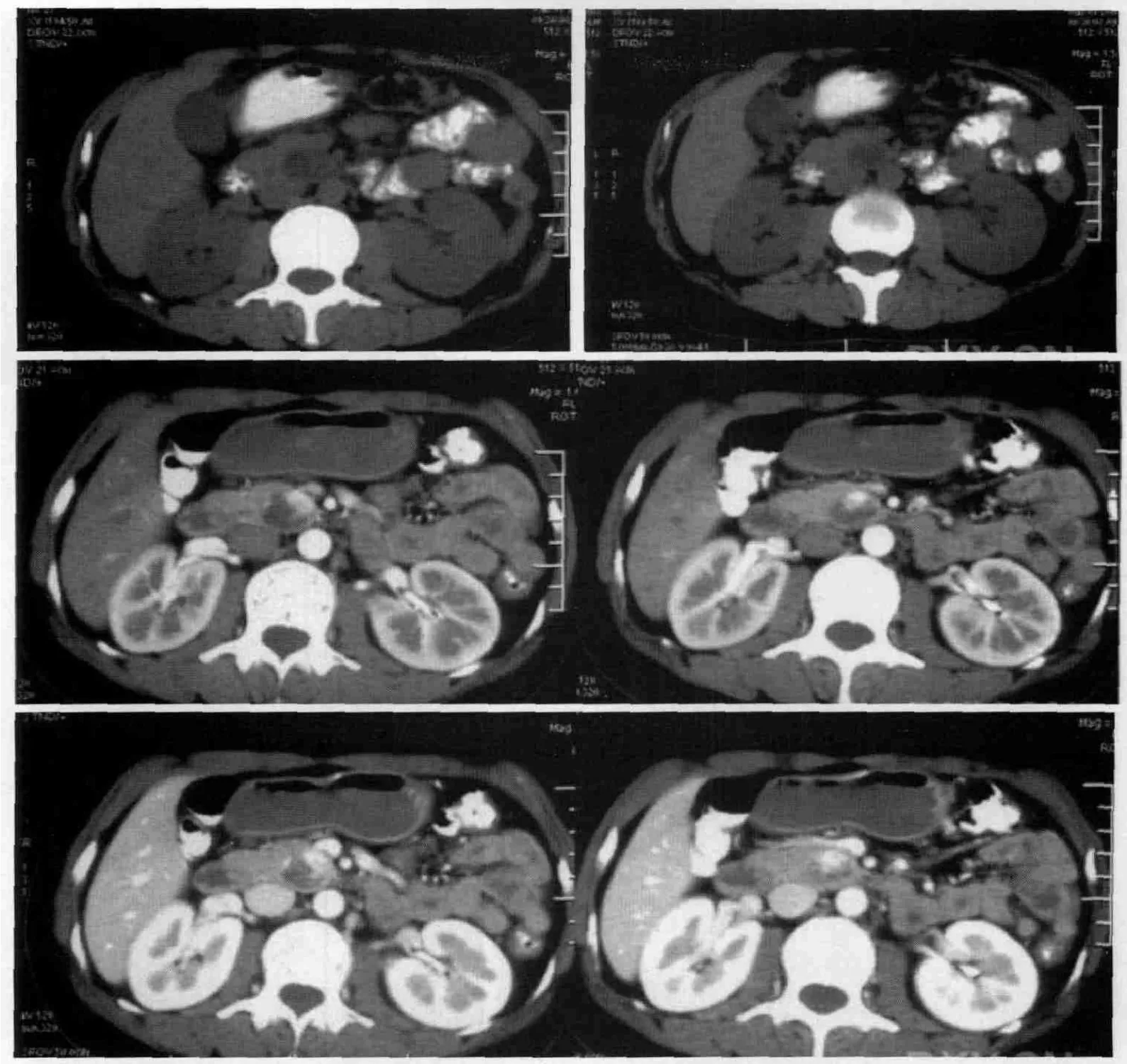
图1 平扫、一、二期增强扫描胰头后缘可见一类圆形的低密度影,与胆囊密度类似,呈液性,边界清楚,有包膜,增强囊性部分无强化
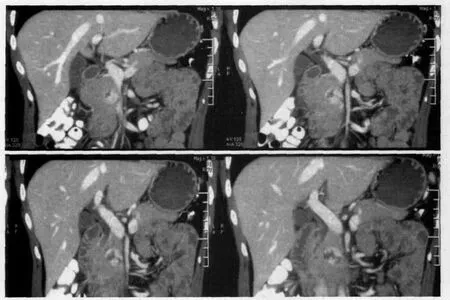
图2 与图一同一病例,冠状位重建,病灶囊性区一直未见强
2.4 胰腺淋巴瘤
影像学表现 本病例表现为胰腺边界清楚的肿块(直径超过3 cm)整个胰腺受侵弥漫性增大,CT上呈均匀性稍低密度;MRI检查T1WI上表现为均匀低信号,T2WI表现为均匀等或稍高信号;增强扫描病变缺乏血供,病变轻至中度均匀/不均匀强化。腹膜后及腹腔可见肿大的淋巴结,并见胆管受压梗阻性扩张。
3 讨论
淋巴管瘤是少见的良性病变,最常见与儿童,本组研究1例为儿童、1例为成人。该肿瘤大多数发生在颈部及腋窝,也有报道出现在其他组织和器官[1]胰腺淋巴瘤占所有淋巴瘤的1%以下,组织学起源还不清楚,有人认为是遗传的异常,有人认为是创伤性病变,也有人认为淋巴管瘤是真正的肿瘤[2]。该瘤的影像学表现有完整的包膜,水样的密度,内部可见分隔,呈多房性囊性病变,增强扫描囊壁及内部分隔可以强化,内部水样密度内容物无强化,经常推压周围脏器[3],与胰腺其他囊性肿瘤不易鉴别,最终手术病理可确诊。
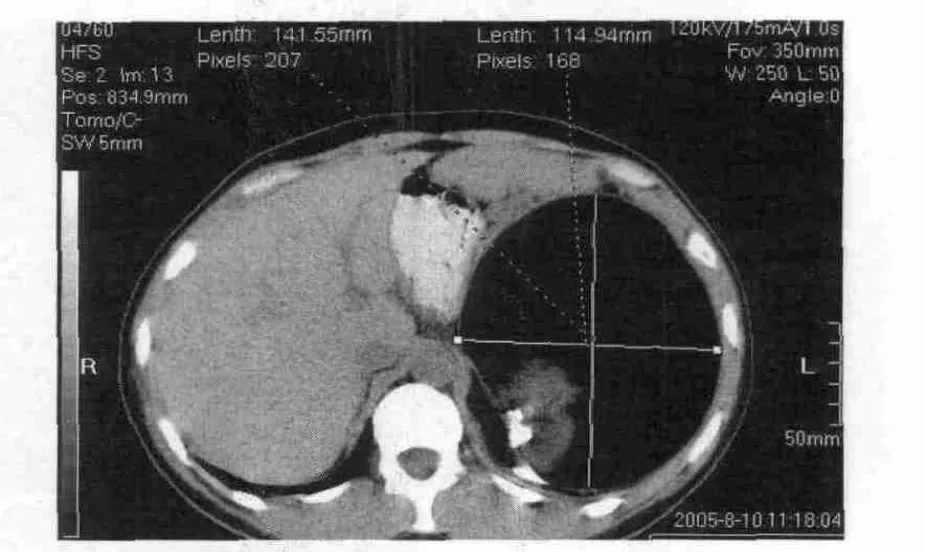
图3 胰腺巨大占位性病变,大小114 mm×141 mm,病变以脂肪成份为主,并有高密度骨骼影,还有不均匀的接近软组织的密度影,征象支持典型的畸胎瘤,只是定位存在一定的难度,手术前认为是脾脏,术后证实为胰腺。
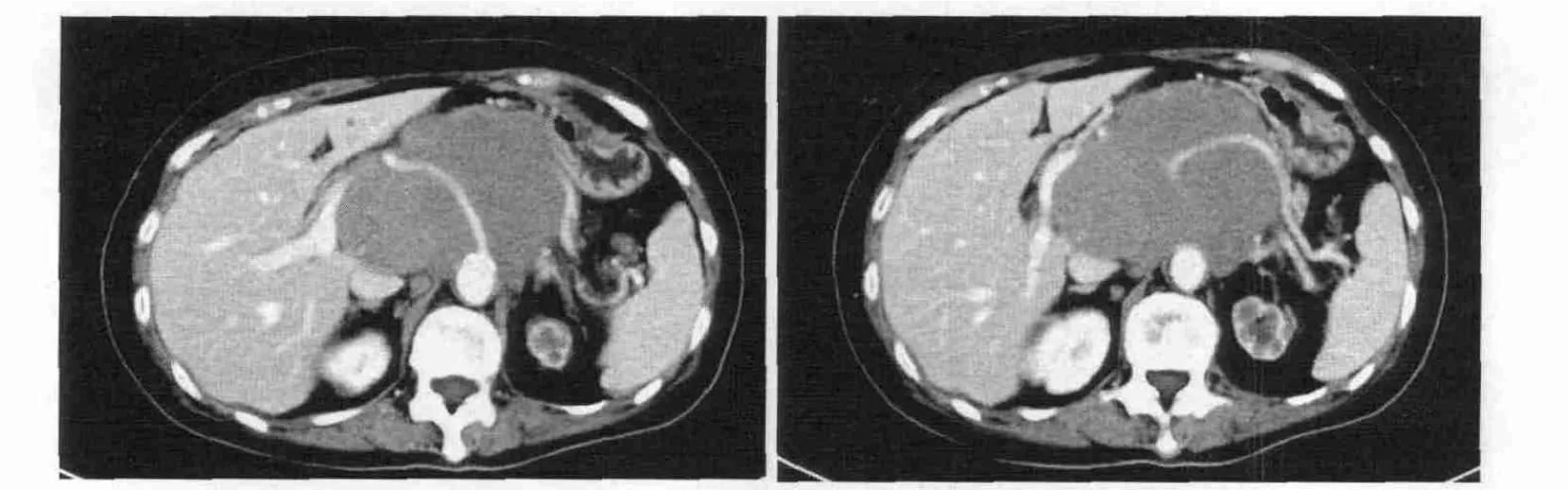
图4 A/B腹主动脉与肝、胃、胰腺间巨大软组织肿块,内有点状钙化,边缘清晰,有分叶,占位效应显著,增强强化不明显,肝、脾动脉等多条大血管呈包埋征,周围有多个肿大淋巴结,轻度强化,术后诊断胰腺淋巴瘤。
胰腺脂肪瘤组织学上由成熟的脂肪细胞组成,可有少量的纤维,有薄层的胶原纤维被摸包绕,因此与周围组织界限清楚[4]。腹腔脏器的脂肪瘤通常发生在消化道,发生在胰腺的很少见,临床上常无明显症状,仅在影像学检查中偶然发现,胰腺脂肪瘤需与脂肪瘤病、畸胎瘤及脂肪肉瘤要鉴别,后者都有独立的特征,脂肪瘤病的病灶呈侵润性生长,边界不清,没有包膜,畸胎瘤除了内部含有脂肪外,还含有钙化、骨骼、牙齿等其他成分,相对比较容易鉴别。
胰腺畸胎瘤很罕见,起源于外胚层胚胎的多能细胞,根据肿瘤的大小及生长的部位可出现不同的症状,但无特异性,多为囊性的良性病变,恶性未见报道[5]。囊壁光整,壁薄,内飘带样片絮状影通常可以用毛发或毛囊、皮脂腺来解释。病变以脂肪成份为主,并有高密度骨骼影,还有不均匀的接近软组织的密度影,等等征象支持典型的畸胎瘤。只是病灶较大时,定位较困难,往往误诊来源于脾脏或其他脏器。
非常少见的胰腺肿瘤,占胰腺恶性肿瘤的0.16~4.9%,包括原发胰腺淋巴瘤和全身淋巴瘤累及胰腺[6]。临床表现无特异性,如腹痛、黄疸、恶心、呕吐、乏力,腹部可触及肿物等;CA199正常或轻度升高。原发胰腺淋巴瘤是以胰腺肿块为主要的病灶,伴或不伴有胰腺周围淋巴结受侵,不伴有其他区域淋巴结肿大、无同细胞型白血病和和其他结外器官受侵,老年男性多见,在影像学上有两种表现形式。(1)病变弥漫侵润,变现为胰腺肿大;(2)胰腺内边界清楚的肿块。胰腺淋巴瘤极少有钙化、出血和坏死的改变,可合并胰管扩张,但通常不显著,常伴有肾静脉水平淋巴结肿大,可包绕临近血管结构(图4),但很少侵犯,无管腔的狭窄和闭塞。
[1] 何天霖,周旭宇,胡先贵.胰腺淋巴管瘤一例[J].中华外科杂志,2006,05:45.
[2] Schneider G,Seidel R.Altmeyer K Lymphangioma of the pancreas and the duodenal wall:MR imaging findings[Z]2001doi:10.
[3] 刘彦忠,于洪民.胰腺淋巴管囊肿一例[J].肝胆胰外科杂志,1995:4.
[4] 王荣华,陈 军.胰腺畸胎瘤1例[J].临床放射学杂志,2004,22(4):55-7.
[5] 李 东,窦 饶.腹膜后胚窦瘤1例[J].中华小儿外科杂志,25(6):78.
[6] 关 红,李 英.幼儿胰腺恶性畸胎瘤1例分析[J].中国误诊学杂志,2010,7(4):47-8.