白血病误诊视网膜中央静脉阻塞1例
罗 燕 陈明光 张 昆
因首诊眼科而发现白血病的临床报道较少。笔者于2013年3月收治1例表现为视网膜中央静脉阻塞的急性粒细胞性白血病患者,现将诊治情况报告如下。
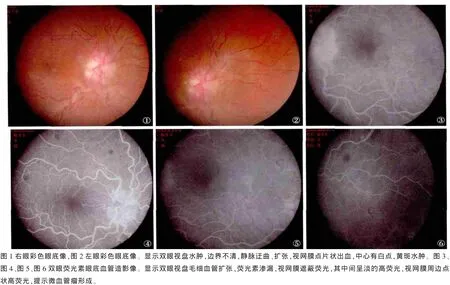
患者,杨xx,女,36岁,农民。因双眼视力下降,视物模糊11个月,于2013年3月1日来我院眼科就诊。患者自诉2012年4月以来,无明显原因出现双眼视力下降,视物模糊,伴有头昏、头痛,全身乏力。曾到当地医院就诊,诊断为“双眼视神经炎”,行头颅MRI检查未见异常,曾服用感冒药及活血化瘀类中成药无明显疗效,后未再治疗,双眼视力下降逐渐加重。眼部检查:视力:右眼0.06,矫正 0.15(-0.50DC/180),左眼 0.12,矫正 0.15(-0.25DS),双眼外眼正常,玻璃体轻度混浊,眼底检查:双眼视盘水肿,边界不清,静脉扩张纡曲,动脉无异常,动脉静脉比例为1∶2,视网膜见散在点片状暗红色出血,出血以视盘周围为主,黄斑受波及,中心凹光反射消失(图 1-2)。眼压:右眼 17 mmHg,左眼 15 mmHg。荧光素眼底血管造影检查显示双眼视盘毛细血管扩张,荧光素渗漏,视网膜静脉迂曲、扩张,管壁荧光素染色,点片状出血遮蔽荧光,视网膜赤道部及周边部有散在微血管瘤样高荧光点,晚期黄斑部荧光素渗漏(图3~6)。诊断:双眼视网膜中央静脉阻塞。由门诊收住院。
全身检查:轻度贫血貌,面色黄,唇色暗红,全身皮肤黏膜无黄染及出血点,颈部淋巴结无肿大,肝脾未触及,余未见异常。入院次日实验室检查结果:血常规:白细胞计数397×109/L,中幼粒细胞52%,淋巴细胞10%,单核细胞6%,嗜酸性粒细胞3%,嗜碱性粒细胞1%,幼稚细胞28%,有核红细胞1%;红细胞计数 3.41×1012/L,血红蛋白 102g/L,红细胞压积0.31L/L,平均血红蛋白含量29.90pg,平均血红蛋白浓度332g/L,红细胞分布宽度(SD)62.4fL,红细胞分布宽度(CV)19.2%,血小板计数 417×109/L,血小板压积0.46%。初步诊断为白血病引起眼底病变,转至外院血液科就诊,明确诊断为急性粒细胞性白血病。收住血液内科病房治疗。
讨论
由眼科首诊发现白血病的报道较少,常有误诊发生,本例患者出血斑的白心较小,而出血较多,容易误诊为视网膜静脉阻塞。虽已出现眼部症状近1年,因无发热、脾肿大等典型症状而多次就诊均未考虑白血病,仅在入院常规血液检查中得以明确诊断,这也提醒眼科医师既要熟悉本专业知识,又需掌握各种全身疾病的眼部表现,以免延误病情。
视网膜出血为白血病患者较多见的眼底病变,占白血病眼底病变的第2位,也有统计认为居首位。出血部位可深可浅,甚至可有视网膜前或视网膜下出血,多呈火焰状或圆形,少数呈点状、线状或不规则形,其主要特点是有白芯出血,白色中心可能是白血病细胞浸润或神经纤维变性,也可能是出血中央部位溶血所致〔2〕。白血病患者的眼底出血与血红蛋白及红细胞压积的降低有明显关系,而白细胞的增高与roth斑的出现明显相关〔1〕。视网膜出血可发生在眼底任何部位,最常见位于后极部。国外曾报道74例急性白血病患者,其中发生视网膜病变者32例,占43%〔1〕。各型的白血病患者眼底均可有病变,多见于急性粒细胞性白血病,早期轻型白血病患者可有静脉迂曲、扩张,严重者为血管模糊,静脉旁有白血病细胞浸润的白色鞘膜伴行。眼底小动脉管径可正常或扩张,色浅黄。但以静脉改变为主。白血病细胞浸润在筛板之前,可使视盘边界模糊,视盘水肿可高达数个屈光度,同时伴有出血。黄斑区出血时是白血病脑出血的重要警示。白血病患者一旦出现黄斑区出血,应严密观察病情发展,采取必要的治疗措施,以减少脑出血发生的危险性。白血病患者一旦进入缓解期,黄斑部出血和视物不清会逐渐好转,不需特别治疗〔2〕。此病例提醒眼科医生发现疑似双眼视网膜静脉阻塞,伴有全身不适症状的患者,应考虑患有白血病的可能性。
[1]Abuel-Asrar AM,Al-Momen AK,Kangave D,et al.Correlation of fundus lesions and hematologic findings in leulcemic retinopathy[J].Eur J ophthalmol,1996,6(2):167-172.
[2]尹丽荣.血液系统疾病的眼底改变[J].中华血液学杂志,2001,22(12):668-669.

