辨证分型治疗抑郁症120例
陈晓娟
(北京市西城区广外医院中医科,北京 100055)
随着社会发展和人们工作生活压力的增加,抑郁症的发病率逐年增加[1]。抑郁症严重困扰患者的生活和工作,给家庭和社会带来沉重负担。患者临床主要表现为情绪低落、思维迟缓及悲观厌世,言语动作减少。2008-12—2012-12,笔者辨证分型治疗抑郁症120例,结果如下。
1 资料与方法
1.1 诊断标准 参照《疾病和有关健康问题的国际统计分类》[2]中抑郁症的诊断标准确诊。抑郁程度分级参照《精神科评定量表手册》中汉密尔顿抑郁量表(HAMD)评分[3]。中医辨证分型参照《中医病证诊断疗效标准》[4]。
1.2 一般资料 本组120例均为我院中医科门诊患者,男26例,女94例;年龄25~40岁28例,41~55岁69例,56~80岁23例;抑郁程度分级:轻度抑郁41例,中度抑郁66例,重度抑郁13例;辨证分型:肝郁脾虚型53例,心脾两虚型34例,气郁痰阻型15例,心肾阴虚型18例。
1.3 治疗方法
1.3.1 肝郁脾虚型 治宜疏肝解郁,健脾和营。药物组成:柴胡10 g,香附10 g,陈皮10 g,郁金15 g,当归10 g,白芍药 15 g,白术15 g,茯苓20 g,生姜10 g,薄荷6 g,炙甘草6 g,酸枣仁30 g。烦躁易怒,口苦咽干,胃脘嘈杂,嗳气吞酸者,加牡丹皮、栀子、菊花、紫苏梗。
1.3.2 心脾两虚型 治宜养心安神,补脾和中。药物组成:党参15 g,茯苓30 g,白术20 g,生黄芪15 g,当归10 g,白芍药 15 g,木香 10 g,柴胡 10 g,郁金 15 g,龙眼肉 15 g,酸枣仁30 g,远志15 g,炙甘草10 g。少腹胀满,便溏者,加陈皮、炒薏苡仁、炒山药。
1.3.3 气郁痰阻型 治宜行气开郁,化痰散结。药物组成:柴胡10 g,香附10 g,木香10 g,紫苏梗10 g,厚朴10 g,半夏 12 g,茯苓 20 g,陈皮 15 g,白术 10 g,生姜 5 g。口干咽痛,心烦易躁,恶心纳呆,舌红苔黄者,加黄芩、菊花、夏枯草、竹茹。
1.3.4 心肾阴虚型 治宜滋养心肾。药物组成:生地黄20 g,天门冬 10 g,麦门冬 10 g,太子参 20 g,当归 10 g,沙参 15 g,柴胡 10 g,郁金 15 g,桔梗 10 g,丹参 15 g,五味子10 g,山茱萸15 g,山药 20 g,酸枣仁 30 g,白芍药 15 g。乏力明显者加生黄芪;大便干燥者加火麻仁;尿频遗精者加金樱子、芡实。
以上各型均日1剂,水煎2次取汁300 mL,分早、晚2次服。
1.3.5 疗程 4周为1个疗程,治疗2个疗程。
1.4 疗效标准 应用HAMD评分对患者进行疗效评价,HAMD减分率=(治疗前HAMD评分-治疗后HAMD评分)/治疗前HAMD评分×100%。痊愈:HAMD减分率>75%;显效:HAMD减分率50% ~75%;有效:HAMD减分率25% ~50%;无效:HAMD减分率 <25%[3]。
1.5 统计学方法 应用SPSS 11.0统计软件包进行统计学分析,计数资料率的比较采用χ2检验。
2 结果
2.1 各年龄组疗效比较 见表1。
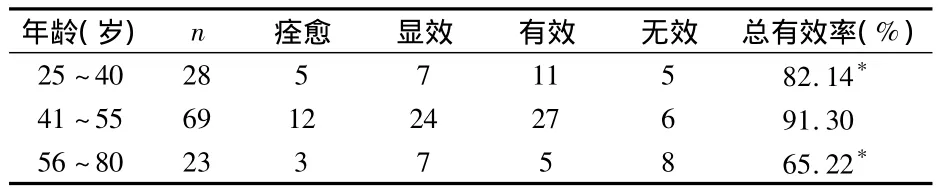
表1 各年龄组疗效比较 例
由表1可见,41~55岁年龄组总有效率高于25~40岁年龄组、56~80岁年龄组(P<0.05),41~55岁年龄组疗效优于25~40岁年龄组、56~80岁年龄组。
2.2 不同抑郁程度疗效比较 见表2。

表2 不同抑郁程度疗效比较 例
由表2可见,轻度抑郁、中度抑郁总有效率均高于重度抑郁(P<0.05),轻度抑郁、中度抑郁疗效优于重度抑郁。轻度抑郁、中度抑郁总有效率比较差异无统计学意义(P>0.05),轻度抑郁、中度抑郁疗效相当。
2.3 不良反应 本组120例,轻度呕吐4例,轻度稀便2例,未影响继续服药。
3 讨论
抑郁症是一种情感障碍性精神疾病。迄今为止,现代医学对抑郁症的病因仍不明确,多认为除了遗传因素和心理、社会因素外,可能与大脑突触间隙神经递质5-羟色胺(5-HT)和去甲肾上腺素(NE)的浓度下降有关[5]。抑郁症属中医学郁证范畴,是由于七情所伤,情志不舒,或郁怒伤肝,导致肝气郁结而为病,临床主要表现有心情抑郁,情绪不宁,失眠多梦,胸闷胁胀,多疑易惊,悲忧善哭,或咽中如有异物梗塞等。郁证的主要病机是情志所伤,肝气郁结,逐渐引起五脏气机不和,病位主要在肝,可涉及心、脾、肾,肝喜条达而主疏泄,长期肝郁不解,情怀不畅,肝失疏泄,可引起五脏气血失调,肝郁横逆乘土,则出现肝脾失和,忧思伤脾,思则气结,可导致气郁生痰,肝郁化火,火郁伤阴,心失所养,肾阴被耗,可出现心肾阴虚火旺之证。《丹溪心法·六郁》指出“气血冲和,万病不生,一有怫郁,诸病生焉,故人身诸病,多生于郁”。《古今医统大全·郁证门》亦指出“郁为七情不舒,遂成郁结,既郁之久,变病多端”。说明情志波动,失其常度,则气机郁滞,气郁日久不愈,由气及血,变生多端,引起多种症状。
笔者在临床中根据患者的症状不同进行辨证分型,分为肝郁脾虚型、心脾两虚型、气郁痰阻型及心肾阴虚型。在治疗上,针对肝郁脾虚型应用疏肝解郁、健脾和营的柴胡疏肝散合逍遥散加减治疗,方中柴胡、郁金、香附、薄荷、当归、白芍药疏肝理气解郁,养血柔肝和营;陈皮、白术、茯苓、生姜健脾和胃;酸枣仁养心安神。全方共奏疏肝健脾、解郁安神之功。心脾两虚型应用养心安神、补脾和中的归脾汤加减治疗,方中党参、生黄芪、白术、茯苓益气健脾;龙眼肉、酸枣仁、远志、炙甘草养心安神;当归、白芍药养血柔肝;少佐木香、柴胡、郁金疏肝理气解郁,以防心血不足,血不养肝,血虚肝旺而出现肝气横逆乘脾。气郁痰阻型应用行气开郁、化痰散结的半夏厚朴汤加减治疗,方中柴胡、香附、木香、紫苏梗、陈皮疏肝理气和胃;厚朴、半夏、茯苓、白术、生姜燥湿化痰和中。心肾阴虚者应用滋养心肾的天王补心丹合六味地黄汤加减治疗,方中太子参、生地黄、麦门冬、天门冬、沙参、山药、山茱萸补气益心滋阴,健脾滋肾填精;当归、白芍药、丹参养血活血柔肝;柴胡、郁金疏肝解郁;酸枣仁、五味子养心滋阴安神;桔梗交通心肾。临床中可依据患者的兼证在用药时进行适当加减。
抑郁症患者大多有忧愁、焦虑、悲哀、恐惧等情感内伤的病史,笔者在了解病史、详细检查时,用诚恳、关怀、同情、耐心的态度对待他们,取得其充分信任,在用药物治疗时,配合正确的心理疏导,使患者能正确认识和对待疾病以分散注意力,积极坚持治疗,增强治愈疾病的信心,并解除情志致病的原因,达到减轻病情的目的,以促进抑郁症的早期治愈。
[1]鲍继奎,厉秀云,李振民.活血开窍法治疗脑卒中后抑郁临床观察[J].四川中医,2010,28(10):86.
[2]董景五.疾病和有关健康问题的国际统计分类[M].北京:人民卫生出版社,2008:97-104.
[3]张明园.精神科评定量表手册[M].长沙:湖南科学技术出版社,1993:162-165.
[4]国家中医药管理局.中医病证诊断疗效标准[S].南京:南京大学出版社,1994:20.
[5]毛稚霞,李根起,杨媛,等.解郁汤联合氟西汀治疗肝郁脾虚型抑郁症30例临床研究[J].河北中医,2012,34(2):223-226.

