全膝关节置换术治疗晚期膝关节炎效果观察
张艳锋
河南大学附属南石医院骨科,河南南阳 473000
随着老年人口的不断增加,膝关节炎(knee osteoarthritis,OKA)的发病总人数在不断的增加,尽管有相当部分的患者经过非手术治疗能够得到缓解,但随着病情的演变和发展,仍有许多患者的病情进入晚期,需要通过手术的手段来解决,人工全膝关节置换术(total knee arthroplasty,TKA)是目前治疗 OKA 的金标准,本研究应用TKA治疗晚期OKA患者,经随访取得良好的效果,现报道如下:
1 资料与方法
1.1 一般资料
选择2010年8月~2012年10月河南大学附属南石医院骨科采用TKA治疗的晚期OKA患者22例,其中男18例,女4例;左膝关节置换8例,右膝关节置换 14例;年龄 61~80岁,平均 68岁;体重 66~85 kg,平均 63.5 kg;体重指数 15.1~31.8 kg/m2,平均 25.2 kg/m2。入选标准:60岁以上,正规药物治疗和(或)非药物治疗反应不佳的进展性OKA患者,临床症状严重、功能明显受限、生活质量降低的晚期OKA患者[1-2]。排除标准:活动性或潜在性的感染;屈肌功能障碍;无症状的膝关节僵直;夏柯关节;皮肤条件差;有过高的生理或职业要求;一般状况差,严重骨质疏松或过度肥胖等。
1.2 术前准备
所有患者术前均行血常规、风湿相关检查、肝肾功能、血脂血糖、尿酸、心电图、胸片,必要时心脏彩超等常规检查,排除类风湿性关节炎、感染性关节炎和其他骨关节病。拍双下肢全长负重位X线片,双膝关节站立正、侧位和髌骨轴位X线片,必要时行膝关节MRI以确定关节软骨病变情况。评估心肺功能,评估患者目前的疼痛情况和生活质量,准备人工假体,有糖尿病的患者要积极进行控制血糖以利于减低其住院费用[3]和降低感染的机会。术前进行沟通取得患方的同意。术前选用纽约特种外科医院(HSS)评分系统(1976 年)[4]、美国膝关节协会(KSS)评分系统(1989 年)[5]、骨关节炎指数(WOMAC)评分[6]及视觉模拟评分法(visual analog pain scale,VAS)进行评分。
1.3 手术方法
麻醉方式:一般选用全身麻醉或连续硬膜外麻醉。操作步骤:患者仰卧位,大腿近端扎止血带,消毒、铺巾。采用膝前正中皮肤切口,依次切开皮肤、皮下、深筋膜及关节囊。暴露关节后,沿胫骨干骺端近侧分离软组织袖,分离至后内侧角,并保持软组织袖的完整性。通过髌后脂肪垫下滑囊切开外侧关节囊,外翻髌骨,屈曲膝关节,检查组织紧张度。在外侧半月板外侧缘置1把Homan拉钩,切开髌股韧带,去除部分髌下脂肪垫,避免术后撞击。同时切除外侧半月板,辨认位于胫骨后内侧角、外侧半月板外侧缘的血管并电凝,切断前交叉韧带及半月板后角,外旋并前抽屉将膝关节半脱位,充分暴露胫骨平台和股骨髁。安装胫骨髓外定位系统,调整力线、后倾角及截骨厚度行胫骨近端水平截骨,用宽骨刀翘起将其折断,清除剩余的外侧半月板后角等残余的软组织以及关节边缘的骨赘等,需要保留后交叉韧带时应注意保留其完整性。安装股骨髓内定位系统,调整力线及截骨厚度行股骨远端呈4°~6°的外翻截骨。确定合适股骨髁型号,调整外旋角度,安放模板行股骨髁四面截骨,并完成髁间截骨。后交叉韧带如果需要保留,应进一步清理股骨后髁以匹配假体并平衡后交叉韧带张力。安装股骨髁试件,选择胫骨平台合适试件,检查下肢力线、软组织平衡、韧带松紧及关节活动范围。固定胫骨平台试件,用胫骨髓腔锉开髓孔。髌骨截骨要求置换后的厚度接近于自身厚度或髌骨软骨面良好,仅将其周围骨赘去除。截骨完成后恰当进行软组织平衡,安装假体试模确定软组织是否平衡,并切除增生滑膜。彻底冲洗术野、拭净,可通过压配的方式或骨水泥固定假体,彻底冲洗术野,确定无骨或骨水泥残留后逐层缝合切口。术前术后X线正侧位图片见图1、2。
1.4 术后处理
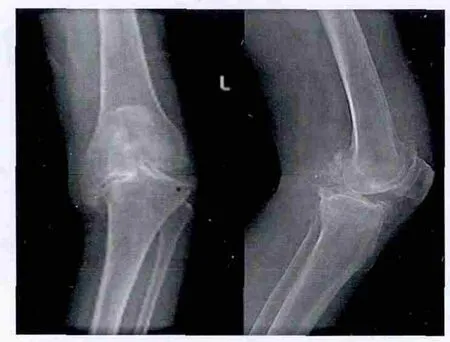
图1 全膝关节置换术前正位、侧位片
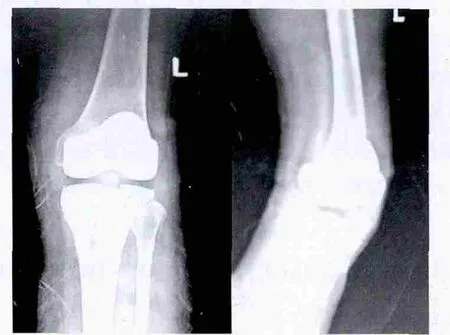
图2 全膝关节置换术后正位、侧位片
膝关节伸直位抬高[7],膝前放置冰袋冷敷。手术当天晚上即开始应用关节功能锻炼器 (continuous passive motion,CPM)锻炼,设定屈曲范围 40°~70°,如果没有CPM,可进行人工辅助被动屈伸锻炼1次,以后逐日增加10°,直至膝关节屈曲能达到120°。术后第2天需更换渗湿的敷料并鼓励患者活动,并且每天进行直腿抬高练习至下地行走。使用预防性抗生素3~5 d。12 h内引流管不使用负压,36~48 h拔引流管,全身麻醉患者术后第1天注射低分子肝素抗凝药,连续硬膜外麻醉患者术后第2天注射,术后常规抗凝15 d。复查血常规,血红蛋白(Hb)<85 g/L时考虑输血,术后第3天复查膝关节X线片评估膝关节功能,术后3~5 d开始扶步行器下床部分负重行走。TKA后发生切口感染的危险因素较多,包括基础疾病、年龄等,针对相关危险因素,应做好防护措施,谨防感染的发生[8],类风湿关节炎、糖尿病、肿瘤、激素服用史、高血尿酸症和伴发其他系统感染是关节表面置换术后感染的高危险因素[9],针对患者的基础情况采取相应的预防性应用抗生素治疗并对基础情况进行调整。注意切口的情况,肥胖、营养状况差、膝关节僵直和畸形是切口愈合问题的危险因素,术中保护切口周围皮肤、术后避免过度屈曲、给予营养支持治疗和及时处理问题切口均可减少切口愈合问题的出现及恶化[10]。一般情况下,在患者出院前要拆除伤口缝线。本研究中,术后疼痛的处理一般采用非甾体类药物,也有报道对术后疼痛效果明显的联合用药方法[11-12],可以考虑应用。
1.5 康复训练
TKA术后的康复计划存在一些争议。鼓励患者锻炼置换膝关节的活动,在可耐受的情况下,逐渐增加活动量。术后早期主要是在肌肉无张力活动,应避免进行剧烈的或特意增加肌肉强度的锻炼,过度锻炼后会出现膝关节肿胀和僵硬并因此会导致较多的问题。在有条件的情况下,理疗师对于指导监督TKA术后康复亦非常重要。与稍年轻的患者相比,平均年龄近70岁的老年人接受TKA手术的目的有所不同,后者只需在日常生活的活动中没有症状即可,因此,应鼓励他们早作日常生活锻炼。术后6个月随访,并再次进行 KSS、HSS、VAS及WOMAC评分。
1.6 疗效评定
术前及术后6个月进行KSS、HSS、VAS及WOMAC评分,评估临床症状、记录并发症等。
1.7 统计学方法
采用统计软件SPSS 19.0对数据进行分析,计量资料以均数±标准差(±s)表示,两独立样本的计量资料采用t检验。以P<0.05为差异有统计学意义。
2 结果
2.1 一般评估
所有患者均成功完成人工全膝关节置换,无术后感染、下肢静脉血栓形成、假体位置不良、假体松动、进行性病变等并发症发生。
2.2 疗效评定
患者的临床症状在术后6个月随访得到明显的缓解,术后6个月KSS评分(功能评分、膝关节评分)、VAS评分、WOMAC评分、HSS评分与术前比较,差异均有高度统计学意义(P<0.01)。见表1。
表1 全膝关节置换术前及术后6个月KSS、HSS、VAS、WOMAC 评分比较(分,±s)
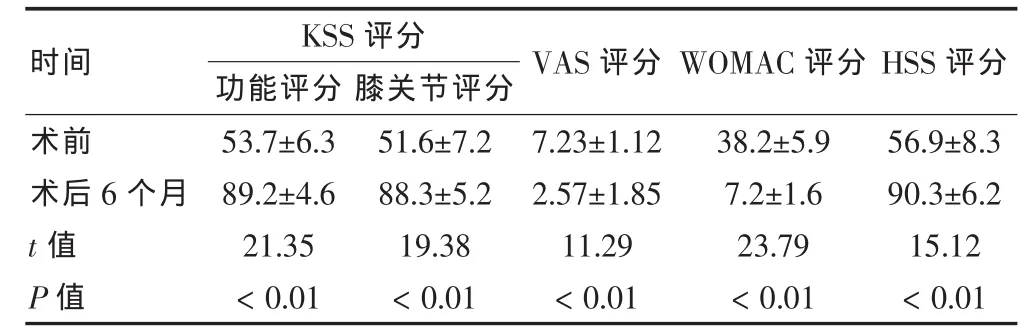
表1 全膝关节置换术前及术后6个月KSS、HSS、VAS、WOMAC 评分比较(分,±s)
注:HSS:纽约特种外科医院评分;KSS:美国膝关节协会评分;WOMAC:骨关节炎指数;VAS:视觉模拟评分法
术前术后6个月t值P值53.7±6.3 89.2±4.6 21.35<0.01 51.6±7.2 88.3±5.2 19.38<0.01 7.23±1.12 2.57±1.85 11.29<0.01 38.2±5.9 7.2±1.6 23.79<0.01 56.9±8.3 90.3±6.2 15.12<0.01时间 VAS评分 WOMAC评分 HSS评分KSS评分功能评分膝关节评分
3 讨论
OKA是四肢关节中最常见的骨关节炎,有临床症状的OKA在60岁以上人群中的发生率高达37%[13]。其患病随年龄增长而增长,女性较男性多见,是多因素所致,是系统性因素和局部因素相互作用的结果,高龄、肥胖、职业、损伤等危险因素是目前公认的危险因素[14]。TKA能缓解、消除关节疼痛,纠正关节畸形,改善肢体活动度及功能,从而提高患者的生存质量,其术后10年的优良率高达90%[15-16]。人类历史上第一次被认可的具有真正意义的膝关节表面置换术是由加拿大骨科医生Frank Gunston在20世纪70年代早期完成的,其设计出由金属与多聚乙烯组成的首例膝关节表面置换假体,但其存在着术后不能恢复正常膝关节活动、导致假体承受负荷过重而松动、下沉等并发症发生率较高,70年代中期的全髁型TK的出现则是人工膝关节技术历史上的又一次革命,随着假体设计的不断完善使得术后TKA技术日趋完善并最终成为目前人工膝关节置换技术的设计标准[17]。对于晚期的OKA而言,年龄是影响膝关节置换术后疗效的最重要的因素。各关节登记系统已经显示65岁以下的患者膝关节置换术后需要翻修的风险是65岁以上患者的2.5倍,55岁以下的骨关节炎患者在术后3.5年以上时需要翻修的风险几乎是75岁患者以上的患者的5倍。而部分膝关节置换假体置换术后翻修率均高于全膝关节置换[16],结合目前的所有资料,本研究选择的患者都为高龄患者,通过TKA治疗患者的各项指标得到了改善,达到了改善患者症状的目的,也为减少翻修的概率打下了基础,表明了TKA技术对晚期OKA患者的疗效是确切的,对特定的患者在临床上值得推广。
当然,晚期OKA的治疗手术只是其中的关键步骤之一,TKA术后康复一体化治疗的重要性及规范性是相当重要的,各相关科室、技术人员和患者都应参与到从入院到手术、康复、出院的一系列过程当中,便可更好地使患者实现肢体康复的最大化,尽快实现生活自理能力,早日回归家庭和社会[18]。
[1]中华医学会风湿病分会.骨关节炎诊断及治疗指南[J].中华风湿病杂志,2010,14(6):416-419.
[2]Zhang W,Moskowitz RW,Nuki G,et al.国际骨关节炎研究学会髋与膝骨关节炎治疗指南—第二部分:基于循证和专家共识之治疗指南[J].国际骨科学杂志,2009,30(4):208-217.
[3]Deirmengian CA,Lonner JH.What's new in adult reconstructive knee surgery[J].J Bone Joint Surg Am,2010,92(16):2753-2764.
[4]Insall JN,Ranawat CS,Aglietti P,et al.A comparison of models of total knee replacement prostheses [J].J Bone Joint Surg,1976,58(6):754-765.
[5]Insall JN,Dorr LD,Scott RD,et al.Rationale of the knee society clinical rating system[J].Clin Orthop,1989,(248):13-14.
[6]Bellamy N.Pain assessment in osteoarthritis:experience with the WOMAC osteoarthritis index[J].Semin Arthritis Rheum,1989,18(4 Suppl 2):14-17.
[7]胡百强,田少奇,杨旭,等.全膝关节置换术后患肢不同体位对术后出血的影响研究[J].中华关节外科杂志:电子版,2013,7(2):150-153.
[8]庄颜峰,魏梅洋,李杰,等.人工全膝关节置换术后切口感染的危险因素分析及对策[J].中华医院感染学杂志,2013,23(14):3390-3391.
[9]喻兆恒,邹天明,陈广祥,等.全膝关节置换早期切口愈合问题探讨[J].中国骨与关节外科,2013,6(1):64-67.
[10]陈超,姜虹.舒芬太尼复合右旋美托咪定用于膝关节置换术后患者镇痛的效果观察[J].中国医药导报,2013,10(3):93-95.
[11]李永乐,王颖,武广义.股神经阻滞联合帕瑞昔布静注在老年膝关节置换术后的镇痛效果研究[J].中国医药导报,2012,9(14):105-106,111.
[12]Lawrence RC.Estimates of the prevalence of arthritis and other rheumatic conditions in the United States.PartⅡ [J].Arthritis Rheum,2008,58(1):26-35.
[13]刘华,李化光.膝关节骨关节炎流行病学研究进展[J].中国矫形外科杂志,2013,21(5):482-485.
[14]Dennis DA,Komistek RD,Scuderi GR,et al.Factors affecting flexion after total knee arthroplasty [J].Clin Orthop,2007,464:53-60.
[15]CarrAJ,RobertssonO,GravesS,etal.Kneereplacement[J].Lancet,2012,379(9823):1331-1340.
[16]邱贵兴,戴尅荣.骨科手术学[M].北京:人民卫生出版社,2005:717.
[17]白跃宏.人工全膝关节置换术一体化治疗及重要性[J].中国矫形外科杂志,2013,21(2):181-183.

