氯胺酮雾化吸入对机械通气致肺损伤模型家兔SP-A及SOD、MPO的影响
丰浩荣 王祥和 葛伟 许鹏程
氯胺酮雾化吸入对机械通气致肺损伤模型家兔SP-A及SOD、MPO的影响
丰浩荣 王祥和 葛伟 许鹏程
目的 探讨氯胺酮雾化吸入对呼吸机所致肺损伤(VILI)兔模型的保护作用机制。方法选取48只家兔,按随机数字表法分为自主呼吸组(C组)、呼吸机损伤模型组(V组)、0.9%氯化钠溶液雾化吸入组(NS组)和不同浓度氯胺酮处理组(分别为K1组、K2组和K3组),每组8只。除C组外,其他组均给予大潮气量通气(VT=40ml/kg)4h,K1、K2、K3、NS组在给予大潮气量通气同时间断雾化吸入容量为4ml/(kg·h)、浓度为12.5、25、50mg/ml的氯胺酮或等量0.9%氯化钠溶液(持续10min)。连续监测平均动脉血压(MAP)、心率(HR)及气道峰压(Ppeak)、平台压(Pplat)变化,每间隔1h测定动脉氧分压(PaO2),计算PaO2/FiO2。持续通气4h后测定肺组织中髓过氧化物酶(MPO)及超氧化物歧化酶(SOD)活性和肺表面活性物质相关蛋白(SP-A)水平。结果C组MAP及HR均较为稳定,V组、K组、NS组内随着通气时间的延长,MAP及HR呈不同程度下降,其中V组、NS组较K组下降更为显著,K组中K3组下降相对较少。C组通气过程中Ppeak、Pplat相对稳定,V组、K组、NS组在通气过程中Ppeak、Pplat均呈上升趋势,其中V组、NS组升高最为显著,与V组同一时点相比,K3组Ppeak、Pplat显著降低(P<0.05)。C组在整个实验过程中PaO2/FiO2无明显变化,其他各组PaO2/FiO2在呼吸机通气1h后均有所升高,通气2h后开始逐渐下降,通气4h时V组和NS组下降最为明显,K组下降程度比V组和NS组趋缓。通气4h时K1、K2组的PaO2/FiO2高于V组,但无统计学差异(P>0.05),K3组显著高于V、NS、K1、K2组,差异均有统计学意义(均P<0.05)。与C组比较,V组和NS组肺组织中SOD活性和SP-A水平降低,MPO活性升高(P<0.05)。与V组比较,K3组肺组织中SOD活性和SP-A浓度升高,MPO活性降低,且差异均有统计学意义(均P<0.05)。结论高浓度氯胺酮雾化吸入对机械通气所致兔肺损伤有保护作用,该作用与氯胺酮雾化吸入减少肺表面物质的破坏、改善氧化应激反应有关。
雾化吸入 氯胺酮 机械通气 呼吸机相关性肺损伤
jury,VILI)是由机械通气诱发或者加重的急性肺损伤(acute lung injury,ALI),为机械通气的严重合并症之一,常导致患者原有肺部病情加重甚至引发肺外多系统器官功能衰竭而死亡。目前,VILI的发病机制尚不清楚,早期诊断困难,治疗缺乏针对性,确诊时常错过救治时机,致病死率居高不下[1]。目前研究认为其不仅仅是单纯的容量或容积等物理力学的损伤,本质更是一种复杂的生物伤,即在大潮气量、长时间呼吸机通气时,由于强烈的机械牵张引发各种促炎因子转录和表达,大量炎性因子被激活,从而发生严重的炎性反应,最终导致肺损伤[2]。因此,VILI的防治已由过去集中调节机械通气方式逐步转变为针对VILI生物伤的防治性研究。氯胺酮是一种常用的静脉麻醉药物,具有抗炎作用[3],并且有采用雾化吸入方式治疗哮喘的报道[4-5],但其对机械通气引起的气管和肺组织的炎性反应是否也有对抗作用尚无研究报道,故笔者应用大潮气量机械通气建立兔VILI
模型,观察雾化吸入氯胺酮对VILI形成的影响,初步探讨其可能的作用机制,现报道如下。
1 材料和方法
1.1 材料 选取体重2.2~2.9kg健康成年雄性家兔48只[由徐州医学院实验动物中心提供,动物许可证号:SYXK(苏)2003-0003]。按随机数字表法分成4组:自主呼吸组(C组),大潮气量通气组(V组),氯胺酮雾化吸入组(K组)及0.9%氯化钠溶液雾化吸入组(NS组),其中K组根据雾化吸入氯胺酮的剂量按随机数字表法再分成3个亚组:12.5mg/ml氯胺酮组(K1组)、25 mg/ml氯胺酮组(K2组)、50mg/ml氯胺酮组(K3组),每组8只。
1.2 仪器和设备 小动物呼吸机(浙江大学医学仪器厂,DH-150型),生物机能实验系统(成都泰盟科技公司,BL-420型),血气分析仪(瑞士AVL公司,compact 3型),戊巴比妥钠(上海拜力生物科技公司),哌库溴铵(成都诺迪康生物制药公司),盐酸氯胺酮注射液(福建古田药业有限公司),检测肺表面活性物质相关蛋白A(SP-A)水平、髓过氧化物酶(MPO)及超氧化物歧化酶(SOD)活性的ELISA试剂盒(美国R&D公司),电子超声雾化吸入器(德国百瑞公司,INQUANEB plus型)。
1.3 方法
1.3.1 动物准备及处理 家兔实验前禁食12h,自由饮水。维持实验时室温26~28℃。耳缘静脉注射1%戊巴比妥钠30mg/kg行全身麻醉,仰卧固定于兔台上,备皮行气管切开置入气管插管,接一“Y”形带夹软胶管分别连接呼吸机和雾化器行机械通气及雾化吸入。间断给予哌库溴胺维持肌松。分离左侧颈总动脉,插入动脉导管连接生理监护仪,持续监测平均动脉血压(MAP)、心率(HR)并进行动脉血采集。分离右侧颈静脉置入静脉套管针用作静脉通道,以10ml/(kg·h)速度持续输注0.9%氯化钠溶液,补充液体丧失并维持血压稳定。动物准备阶段的通气参数:C组为自主呼吸,其余5组分别连接小动物呼吸机,模式:容量控制(CMV),参数:潮气量(VT)10ml/ kg,FiO2=21%,I∶E=1∶2,呼气末正压(PEEP)2cm H2O,呼吸频率30~40次/min,维持PaCO240mmHg。稳定30min后5组机械通气改变参数:VT 40 ml/kg,呼吸频率12次/min,I∶E=1∶2,PEEP=0。机械通气4h,在通气过程中,K1、K2、K3、NS组分别间断雾化吸入浓度为12.5、25、50mg/ml的氯胺酮和0.9%氯化钠溶液,容量为4ml/(kg· h)持续10min(固定于每小时的第1个10min内开启雾化装置)。
1.3.2 检测指标 (1)生命体征:连续监测MAP、HR。(2)血气分析:每间隔1h测定PaO2,计算PaO2/FiO2。(3)呼吸力学:连续监测气道峰压(Ppeak)、平台压(Pplat)。(4)病理形态学观察:留取左肺下叶组织适量,置入4%多聚甲醛溶液固定,常规包埋石蜡切片,HE染色光镜下观察肺损伤情况。(5)肺组织中SP-A水平及MPO、SOD活性测定:取右肺下叶组织以ELISA法测定。所有操作均严格按照试剂盒说明进行。机械通气持续4h后放血处死动物,检测上述指标。
1.4 统计学处理 使用SPSS 16.0统计软件。计量资料以表示,组内、组间比较采用单因素方差分析,两两比较采用q检验。
2 结果
2.1 各组动物通气过程中生命体征及呼吸力学监测变化 在通气开始时,各组动物MAP及HR差异无统计学意义,C组在通气过程中维持较为稳定,V组、K组、NS组内随着通气时间的延长,MAP及HR呈不同程度地下降,但V组、NS组较K组下降更为显著,甚至出现不同程度的缺氧、休克表现,且K组中K3组相对下降较少,详见表1。C组通气过程中Ppeak、Pplat相对稳定,V组、K组、NS组在通气过程中Ppeak、Pplat均呈上升趋势,其中V组、NS组升高最为显著,与V组同一时点相比,K3组Ppeak、Pplat显著降低,详见表2。
2.2 各组动物通气过程中PaO2/FiO2变化 实验前各组动物的动脉血PaO2/FiO2差异无统计学意义。C组在整个通气过程中无明显变化,其余各组PaO2/FiO2在呼吸机通气后1h均明显升高,2h后开始逐渐下降,4h后V组和NS组下降最为明显。K组内PaO2/FiO2在2h后也有不同程度下降,但比V组和NS组趋缓。4h后K1、K2组的PaO2/FiO2比V组高但差异无统计学意义,而K3组则在较高水平,与V组比较差异有统计学意义,详见表3。
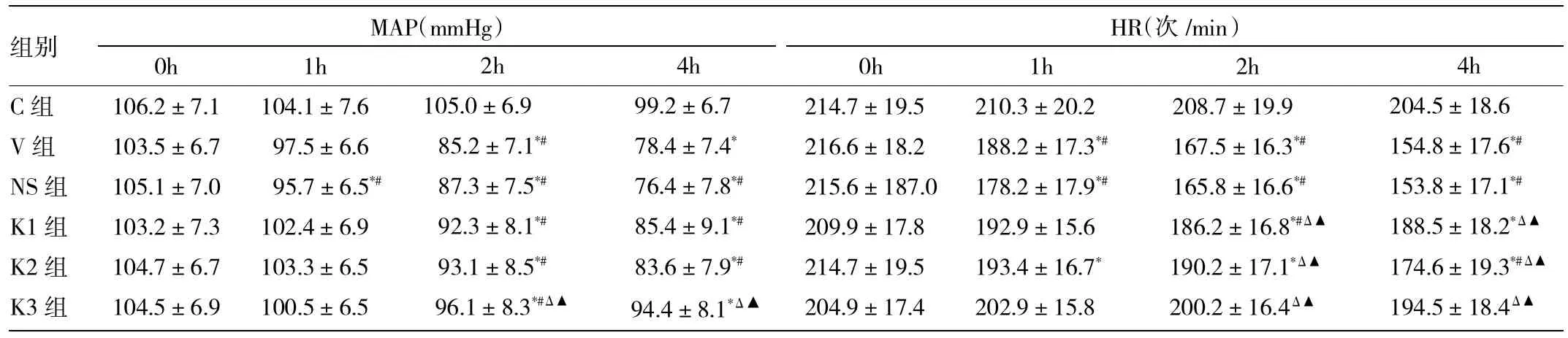
表1 各组动物通气过程中MAP及HR变化
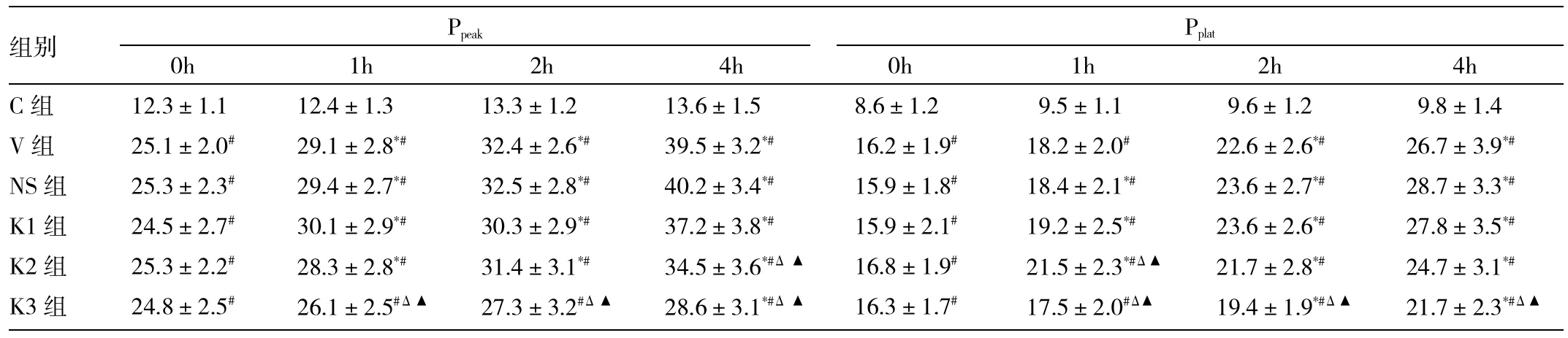
表2 各组动物通气过程中呼吸力学参数变化(cmH2O)

表3 各组动物通气过程中PaO2/FiO2变化
2.3 肺组织病理学观察 各组家兔肺组织在通气4h后进行HE染色并于光学显微镜下观察,C组肺组织结构完好,肺泡清晰;V和NS组肺组织病理改变明显,可见肺泡破裂融合,肺间质增宽,肺血管旁、肺泡间隔和肺泡内都有大量炎性细胞聚集,肺间质甚至出现红细胞;通气同时雾化吸入氯胺酮的肺组织损伤较 V组轻,其中K1、K2组仍可见炎性损伤性改变,间隔一定程度增厚,并有较多炎性细胞浸润,但K3组肺组织结构维持良好,间隔未见增厚,炎性细胞浸润明显减少,详见图1。

图1 各组家兔肺组织病理学观察(A:C组;B:V组;C:NS组;D:K1组;E:K2组;F:K3组;HE染色,×100)
2.4 各组动物肺组织中SP-A水平、MPO及SOD活性的比较 与C组比较,V组家兔肺组织中MPO活性明显增高,SP-A水平及SOD活性降低。雾化吸入氯胺酮可以降低家兔肺组织中MPO活性,增高SP-A水平、SOD活性,K1、K2组与V组的差异无统计学意义,K3组则差异明显,详见表4。

表4 各组动物肺组织中SP-A水平、MPO及SOD活性的比较
3 讨论
VILI形成的生物伤学说聚焦于机械刺激导致肺内炎症细胞活化或炎症反应的启动,近年来被认为是VILI形成的主要机制[6]。有研究表明,SP-A与肺损伤的预后密切相关,可以同很多呼吸道的病原微生物相互作用,参与调节白细胞的炎症反应,其以剂量依赖的方式下调促炎细胞因子如肿瘤坏死因子-α(TNF-α)、白细胞介素-1β(IL-1β)、巨噬细胞炎症蛋白-1α(MIP-1α)、单核细胞趋化蛋白-1(MCP-1)等产生,从而抑制某些细胞因子和炎症介质的合成与释放,抑制炎症反应,减轻肺损伤,是肺部免疫防御的重要组成部分[7-9]。
MPO是中性粒细胞与单核细胞的标志酶,活性与细胞数量成正比,其具有弱过氧化氢酶活性,参与中性粒细胞氧代谢,最终产物为次氯酸、O2-等加重损伤,肺MPO活性常用来表示中性粒细胞肺内滞留指数,其变化可敏感反应组织早期损伤。SOD是机体的内源性抗氧化剂,其活性水平的高低能间接反映机体清除自由基的能力[10]。本研究中,使用VT 40ml/kg对健康家兔通气4h后,结果显示,大潮气量机械通气后肺组织病理改变明显,PaO2/FiO2降低、肺灌洗液中SP-A蛋白含量明显增高,这说明大潮气量通气可以导致肺损伤,且这种损伤与中性粒细胞浸润和肺部炎症活化密切相关,与Li等[11]的研究结果一致。同时有肺组织中MPO活性升高,SOD活性降低,提示VILI形成过程中肺部的脂质过氧化反应明显增加,使得肺部氧化与抗氧化的平衡失调,活性氧增加。氧化应激反应的增强促使肺部炎症反应增强,促进了VILI的发生和发展[12]。
有研究者尝试采用抗炎治疗作为 VILI的治疗策略,发现抗炎治疗能够明显对抗伤害性机械通气所造成的肺部损伤[13]。氯胺酮具有广泛的非特异性抗炎作用,体内外实验证实氯胺酮对前炎性细胞因子如 TNF-α、IL-1、IL-6、IL-8等的产生及其效应具有抑制作用,提示氯胺酮可通过细胞因子这一环节发挥抗炎效应[14-15]。早期通过氯胺酮注射液滴鼻灌胃的药理实验结果,近年来有学者用于雾化吸入治疗哮喘,均提示了其局部应用的有效性及可行性[4]。本实验结果显示:在本实验条件下50mg/ml的氯胺酮雾化吸入可提高VILI模型兔肺组织中SP-A及SOD浓度、降低MPO活性,中小剂量效果不明显,这说明:(1)大剂量氯胺酮可通过其抗氧化功能,抑制VILI时氧化应激反应,重建机体内氧化与抗氧化平衡,阻断炎性细胞的活化,阻断炎症发展的途径,从而减轻肺部炎症反应及其损伤;(2)由于VILI时释放出的炎性细胞因子可以抑制肺泡上皮细胞SP-A基因的表达,释放的蛋白酶则可以大量降解、破坏肺泡腔内的SP-A,大剂量氯胺酮雾化吸入则显著阻断组织肺损伤的发生和发展中的恶性循环。当然,雾化吸入氯胺酮可扩张小气道平滑肌,提高局部PaO2,因而改善通气/血流比,使某些在常规机械通气模式下很少能进行气体交换的区域变成有效的换气区域,减少肺局部的静态和动态的张力,这也有助于肺泡表面活性物质的分泌,这也可能是其中的原因之一。至于其详细的调节作用机制,尚需进一步的深入探索。
[1]Ranieri V M.Overview of ventilator-induced lung injury mechanisms[J].Curr Opin Crit Care,2005,11(1):82-86.
[2]Halbertsma F J,Vaneker M,Scheffer G J,et al.Cytokines and biotrauma in ventilator-induced lung injury:a critical review of the literature[J].Neth J Med,2005,63(10):382-392.
[3]Shaked G,Czeiger D,Dukhno O,et al.Ketamine improves survival and suppresses IL-6 and TNF-alpha production in a model of Gram-negative bacterial sepsisin rats[J].Resuscitation,2004, 62(2):237-242.
[4]Zhu M M,Zhou Q H,Zhu M H,et al.Effects of nebulized ketamine on allergen-induced airway hyperresponsiveness and inflammation in actively sensitized Brown-Norway rats[J].Journal of Inflammation,2007,4(1):10.
[5]Ding X,Damron D S,Murray P A.Ketamine attenuate sacetylcholine-inducedcontraction by decreasing myofilament Ca2+sensitivity in pulmonary veins[J].Anesthesiology,2005,102(3):588-596.
[6] 张新日,徐永健.机械通气所致肺损伤的概念和发生机制[J].国外医学·呼吸系统分册,2004,24(3):119-121.
[7]Sorensen G L,Husby S,Holmskov U.Surfactant protein A and surfaetant protein D variation in pulmonary disease[J].Immunobiology,2007,212(4-5):381-416.
[8]汤展宏,盘璇,胡军涛,等.亚低温对急性肺损伤大鼠肺泡表面活性蛋白A含量的影响[J].中国危重病急救医学杂志,2011,23(4):236-238.
[9]Wright J R.Immunoregulatory functions of surfactant proteins[J]. Nat Rev Immunol,2005,5(1):58-68.
[10]Ikizler M,Ovali C,Dernek S,et al.Protective effect sofres veratrolin ischemaireperfusion injury of skeletal muscle:A clinically relevant animal model for low extremityis chemia[J].Chin J Physiol,2006,49(4):204-220.
[11]Li L F,Liao S K,Ko Y S,et al.Hyperoxia increases ventilator-induced lung injury via mitogen-activated protein kinases:a prospective,controlled animal experiment[J].Crit Care,2007,11 (1):R25.
[12]Abbas O,Bhawan J.Cutaneous perineural inflammation:a review [J].J Cutan Pathol,2010,37(12):1200-1211.
[13]Maniatis N A,Letsiou E,Orfanos S E,et al.Inhaled Activated Protein C protects mice from ventilator-induced lung injury[J]. Crit Care,2010,14(2):R70.
[14]Lange M,Broking K,van Aken H,et al.Role of ketamine insepsis and systemic inflammatory response syndrome[J]. Anaesthesist,2006,55(8):883-910.
[15]Mazar J,Rogachev B,Shaked G.Involvement of adenosine in the anti-inflammatory action of ketamine[J].Anesthesiology, 2005,102(6):1174-1181.
(本文编辑:严玮雯)
《浙江医学》对作者署名的一般要求
同时具备以下3项条件者方可署名为作者:(1)参与选题和设计或资料的分析与解释者;(2)起草或修改论文中关键性理论或其他主要内容者;(3)能对编辑部的修改意见进行核修,在学术界进行答辩,并最终同意该文发表者。仅参与研究项目资金的获得或收集资料者不能列为作者,仅对科研小组进行一般管理者也不宜列为作者。对文章中的各主要结论,均必须至少有1位作者负责。作者中如有外籍作者,应征得其同意,并在投稿时向编辑部提供相应证明材料。集体署名的文稿,在题名下列出署名单位,于文末列出整理者姓名,并须明确该文的主要负责人,在论文首页脚注通信作者姓名、单位、邮政编码及E-mail地址。通信作者一般只列1位,由投稿者确定。如需注明协作组成员,则于文末参考文献前列出协作组成员的单位及姓名。作者的具体排序应在投稿前即确定,在编排过程中不应再改动,确需改动时必须出示单位证明。
本刊编辑部
Nebulized inhalation of ketamine attenuates ventilator-induced ling injury in rabbits and its relation to surfacant protein A,superoxide dismutase,myeloperoxidase levels
Objective To investigate the protective effect of nebulized inhalation of ketamine on ventilator-induced lung injury in rabbits and its mechanism.MethodsForty eight adult rabbits were randomly divided into six groups with 8 in each group:control group(C),lung injury group(V),normal saline group(NS)and 3 ketamine groups(K1,K2,K3).All rabbits were given large tidal volume ventilation(VT=40mL/kg,respiratory rate 12/min)for 4h except control group.Rabbits in K groups inhaled 4ml/(kg·h)of 12.5mg/ml,25 mg/ml or 50mg/ml nebulized ketamine for 10 min/h;rabbits in NS group inhaled 4ml/(kg·h)of nebulized normal saline for 10min/h.The mean arterial blood pressure(MAP),heart rate (HR),the peak airway pressure(Ppeak)and plateau pressure(Pplat)were continuously monitored,the PaO2/FiO2value was calculated by measuring the arterial oxygen(PaO2) at intervals of 1h.The lung tissue samples was collected 4 h after treatment,and the activities of myeloperoxidase(MPO),superoxide dismutase(SOD)and the surfacant protein A(SP-A)contents in lung tissue were detected.ResultsThe MAP and HR in group C were relatively stable during the experiment,while decreased in group V,group K,group NS with prolonged ventilation. The MAP and HR in group V,group NS decreased more markedly than those in group K;and those in group K3 were decreased least.The Ppeakand Pplatwere relatively stable during ventilation,while the indexes in group V,group K and group NS showed an upward trend,and it was the most significant in group V and group NS.Compared to those indexes in group V at the same timepoints,those is group K3 were significantly lower(P<0.05).The PaO2/FiO2in group C was not significantly changed during the experience,but it increased 1h after ventilation in other groups,then declined at 2h after ventilation and decreased significantly 4h after ventilated in groups V and NS,the decrease tended to become moderated in the group K than that in groups V and NS.The PaO2/FiO2was significantly higher in group K3 than that in groups V,NS,K1,K2 4h after ventilation(P<0.05).Compared with group C,the concentration of MPO was significantly increased in groups V and NS(P<0.05),the activity of SOD and SP-A were significantly decreased(P<0.05).The activity of MPO in group K3 was significantly decreased,while the concentration SP-A and the activity of SOD were increased compared with group V(P<0.05).ConclusionNebulized ketamine inhalation can attenuate the lung injury induced by ventilator in rabbits,which is probably related to reducing the destruction of pulmonary surfactant substances and improving lung oxidative stress.
Nebulized inhalation Ketamine Mechanical ventilation Ventilation-induced lung injury机械通气所致肺损伤(ventilator-induced lung in

2013-08-19)
南京军区科技创新课题(09MA009);浙江省湖州市科技局自然科学基金项目(2009YSB20)
313000 湖州,中国人民解放军第98医院麻醉科(丰浩荣、王祥和);徐州医学院江苏省麻醉学重点实验室(葛伟、许鹏程)
许鹏程,E-mail:xpc97@163.com

