多层螺旋CT对肠道Crohn病的诊断价值
刘光辉,赵京旗,张红蕊,史志勇
(新乐市社会保险职工医院放射科,河北 新乐 050700)
肠道Crohn病(Crohn′s Disease,CD)是一种慢性非特异性炎症性疾病,主要发生于小肠和结肠的黏膜,其中末端回肠和近端结肠发病率最高,儿童多发生于上消化道[1],腹胀和腹部疼痛是CD的主要临床表现,但缺乏特异性,临床误诊率较高。钡灌肠造影和结肠镜检查是肠道疾病的常规检查方法,其能够较好地显示肠黏膜的变化,但不能显示肠壁临近腹腔的病变[2]。近几年,多层螺旋CT(multi-slice CT enterography,MSCT)逐渐应用到肠道疾病的诊断,尤其是在CD检查方面更具有优越性,本研究通过分析CD患者的CT检查资料,并与病理检查结果相对照,以探讨MSCT对肠道CD的诊断价值。
1 资料与方法
1.1一般资料 选择于2010年2月至2013年2月在新乐市社会保险职工医院住院治疗的CD患者16例,其中男10例、女6例,年龄18~67岁,中位年龄37岁,患者的主要临床表现为腹部胀痛、慢性腹泻、体温升高等,部分患者可触及腹部包块。16例患者均行MSCT平扫和增强扫描,9例经手术切除后病理证实,7例为结肠镜检查取病理活检后明确诊断。所有患者均符合以症状、影像检查、结肠镜及病理检查为基础的CD诊断标准[3]。
1.2检查方法 患者于检查前一晚口服轻泻药清洁肠道,空腹直至扫描前60 min,口服2.5%甘露醇2000 mL,分3次饮完,每次间隔20 min,扫描前10 min肌内注射山莨菪碱注射液10 mg(心律不齐、前列腺肥大、青光眼患者禁用),采用GE Lightspeed 16层螺旋CT扫描仪对患者进行扫描,患者仰卧位,扫描范围从膈顶至耻骨联合,扫描参数:120 kV、160 mAs,重建矩阵512×512,扫描层厚5 mm,螺距0.75。16例患者均行平扫及动、静脉双期扫描,动脉期、静脉期延时时间分别为20 s和60 s,造影剂碘海醇注射液(北京北陆药业公司生产)80~100 mL(浓度370 gI/L),注射速率3 mL/s。将采集图像传输至GE ADW4.3工作站,对图像进行多平面重建(multiplanar reconstruction,MPR)和最大密度投影(maximum intensity projection,MIP)处理。
2 结 果
16例CD患者经MSCT检查获得明确诊断,本组MSCT对CD的诊断率为100%。
2.1病变部位 16例患者中,单纯小肠发病者5例(31.3%),小肠和结肠均发病者10例(62.6%),单纯结肠发病者1例(6.1%);小肠受累的15例中,单纯回肠受累13例,空回肠均受累2例;回肠受累的15例中,14例病灶位于回肠下段;结肠受累的11例中,盲肠、升结肠均受累9例,横结肠、降结肠受累8例,乙状结肠、直肠受累3例。所有16例CD患者中,12例为多节段性(图1)。
2.2肠壁增厚及强化 肠壁厚度>4 mm为增厚,16例患者均表现为不同程度肠壁环形增厚,肠壁厚度为5~18 mm,6例合并有偏心性增厚(图2);增强扫描示肠壁呈多层状强化7例(图3),双层状强化6例,单层均一强化3例。
2.3肠系膜改变 肠系膜密度增高、边缘不清,并可见纤维条索影11例;系膜血管增多、扩张、扭曲及梳样征8例;肠系膜及腹膜后可见淋巴结9例(图4),直径均<10 mm。
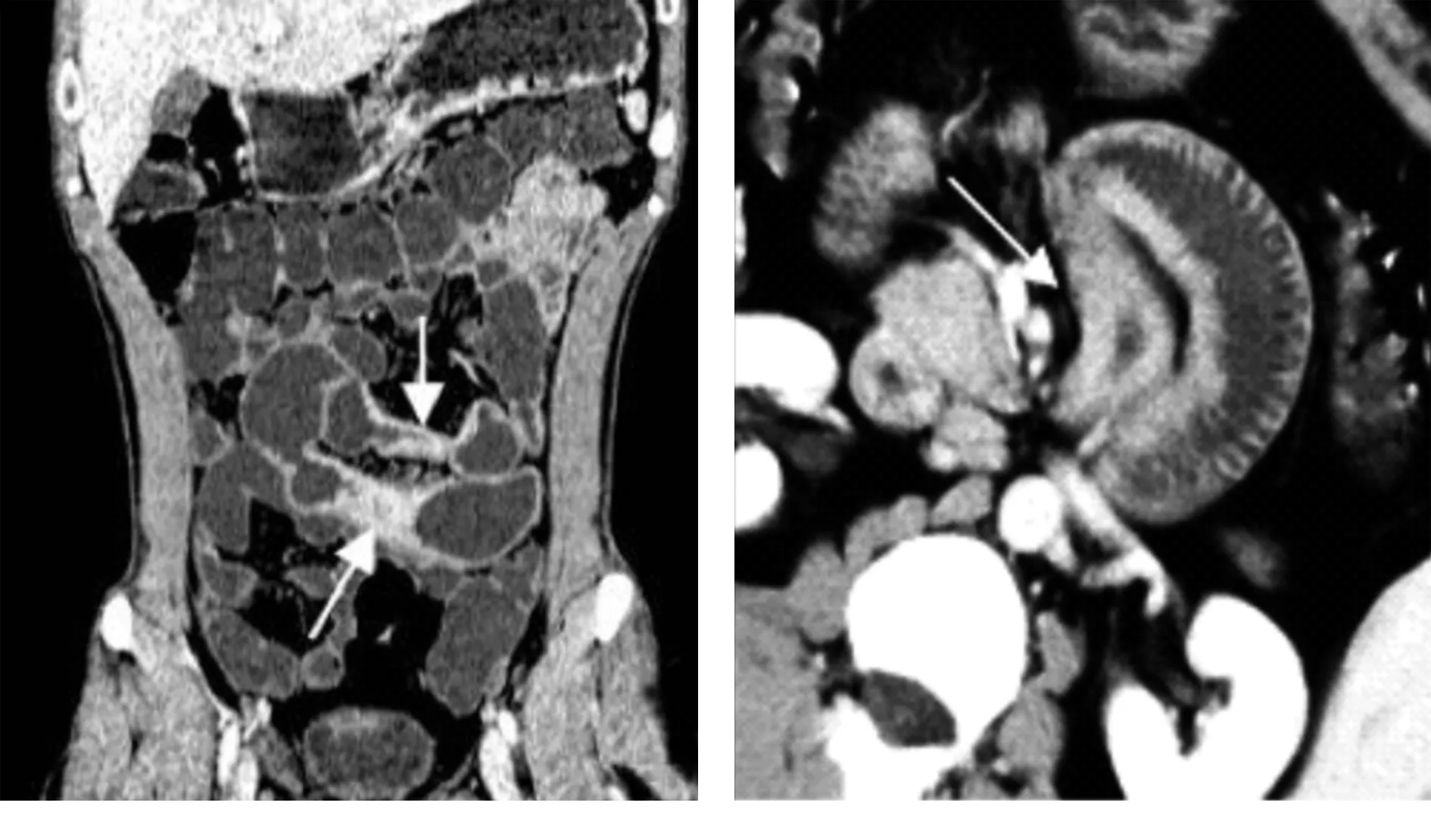
图1中腹部小肠CD,病变呈跳跃性(长箭头)图2空肠CD,肠壁环状增厚(长箭头)和偏心性增厚
2.4并发症 肠系膜窦道和脓肿形成1例(图5),不全梗阻2例(图6)。
2.5肠腔外病变 胆结石2例,肾结石1例,骶髂关节炎3例,肛周脓肿1例。

图3回肠末段CD肠壁强化分3层(长箭头)图4肠系膜血管增多,呈梳样征(长箭头),腹膜后见淋巴结
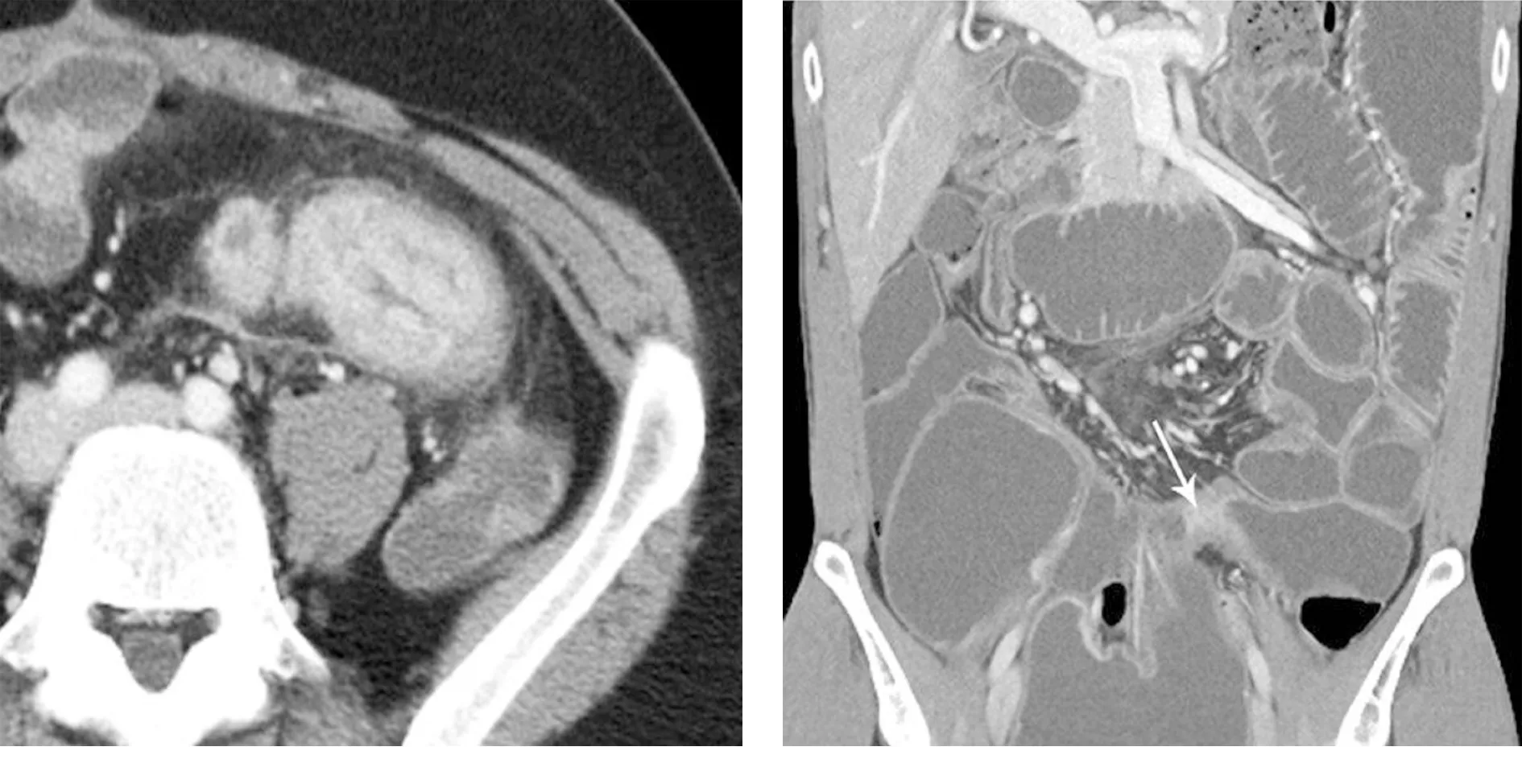
图5空肠CD肠系膜瘘道和脓肿形成图6空肠CD肠腔狭窄,壁强化(长箭),形成肠梗阻,肠袢扩张
3 讨 论
3.1CD发病相关因素 肠道CD又称节段性肠炎,有学者称之为非特异性局限性肠炎,其确切的发病原因尚未明确,但与遗传、免疫、感染等多种因素相关,也可能为多种因素共同作用的结果。近年来,CD在我国的发病率逐年升高,有调查显示,我国2004~2008年CD的发病率比1989~1993年增加了近8.5倍[4]。钡灌肠造影和内镜检查是诊断肠道CD传统的检查方法,其可清楚显示肠壁黏膜情况,对于肠腔狭窄及肠壁溃疡等具有较高的敏感性[5],在CD的诊断中起着重要的作用。但是,以上两种检查方法难以判断肠壁增厚情况,也不能显示肠腔外病变[6]。近年来,随着CT设备的不断更新换代,MSCT已成为胃肠道疾病诊断的重要手段[7]。特别是MSCT的MPR图像后处理技术,其可以在任意平面和角度对病灶情况进行观察,同时也能清晰显示肠壁的增厚情况以及增厚肠壁的强化情况,并且可以准确评估病变肠管周围的情况。对于肠道CD诊断的敏感度及特异度均优于钡灌肠造影和内镜检查[8]。
3.2CD的MSCT表现
3.2.1发病部位 CD可发生于胃肠道的任何部位,但以回肠下段及结肠上段最为多见,本组15例回肠受累的CD患者中,14例(93.3%)位于回肠的下段,而结肠受累的11例患者中,盲肠、升结肠均受累的为9例(81.8%),与文献报道的一致[9]。CD病变多为节段性、非对称性分布,本组16例患者中,12例(75.0%)为多节段性分布。
3.2.2肠壁增厚和强化 在MSCT扫描前、充分肠道准备的情况下,肠壁厚度>4 mm即可诊断为增厚,肠壁增厚是CD主要CT表现,以环形和偏心性增厚为主,本组16例患者均有环行增厚,其中6例合并有偏心性增厚。肠壁增厚的病理基础是肠壁水肿、淋巴管扩张以及黏膜下层增厚,在CD急性期主要以肠壁水肿为主[10]。本组16例患者均有不同程度的肠壁增厚,增厚为5~18 mm。由于病变肠段炎性充血、血管扩张,增强扫描时,病变区域的肠壁较健康肠壁明显强化。炎性活动期的黏膜层、浆膜层明显强化,黏膜层和浆膜层之间为水肿的黏膜下层,为相对低密度区,因此肠壁呈双层或多层强化,且强化的程度与炎性病变活动期呈正相关。慢性期时,纤维化的出现使肠壁分层状结构消失,呈均匀单一强化。
3.2.3肠系膜改变 CD早期炎性改变主要发生于肠系膜侧,炎症可穿过肠壁累及肠系膜,表现为系膜脂肪组织密度增高,边缘不清,肠壁和肠系膜间隙模糊。另外,病变活动期增厚的肠系膜加大了相邻肠管间的距离。增强扫描示小血管增多、扭曲,垂直进入肠壁的的直小血管增多,并沿肠管呈梳状排列,梳状征的出现提示肠壁炎症和周围充血水肿,表示CD处于活动期[6],本组有8例患者出现梳状征。慢性期,病变部分吸收或消退,表现为纤维条索影或炎性肿块,本组有11例可见纤维条索影,无炎性肿块病例。由于肠道存在炎性病变,肠系膜和腹膜后的淋巴结也反应性增生,但直径多<10 mm,有别于恶性肿瘤的淋巴结转移。
3.2.4并发症 肠道CD病程较长,反复,且易出现并发症,其中肠梗阻较为常见,本组患者有2例出现不全梗阻,MSCT清楚显示了梗阻的部位和程度,为手术治疗提供了依据。腹腔脓肿也是CD的常见并发症,CT表现为腹腔类圆形囊性肿块,注射造影剂扫描包膜可强化。CT对于腹腔脓肿的诊断准确率达91.8%,并可引导穿刺引流[11]。肠道CD也可有窦道和瘘管形成,表现为肠管之间的异常沟通或管壁的瘘口,可表现为腹腔游离气体和肠管粘连。本组有1例为瘘管穿孔,表现为腹腔游离气体,经手术切除证实。
3.2.5并发肠外器官的病变 胆囊炎、胆囊结石、骶髂关节炎、肾结石及肛周病变均为肠道CD的常见肠外病变,其发病机制可能与CD活动引起腹泻或便秘,而导致水、电解质、酸碱平衡紊乱有关[12]。肠外器官的病变多数与CD的活动性密切相关,其发现有利于CD的诊断。本组16例CD患者中,并发胆结石2例、肾结石1例、骶髂关节炎3例,肛周脓肿1例。
3.3鉴别诊断 肠道CD应与以下疾病相鉴别,①肠结核:患者多有结核病史和结核中毒症状,病变呈连续性、全周性管壁侵犯,累及肠壁范围长,肠襻多强直;②小肠淋巴瘤:临床表现为持续性腹痛、腹泻、体质量下降,可伴有全身淋巴结肿大和肝大脾肿大,CT表现肠壁增厚,肠腔变形,可见软组织肿块,肠系膜和腹膜后肿大淋巴结融合成团;③小肠腺癌:病灶呈单发、局限,肠壁不规则增厚,多见溃疡,易产生肠梗阻,肠系膜和腹膜后转移时可表现淋巴结大,直径多>15 mm;④溃疡性结肠炎:多发于直肠和结肠,CT表现为肠壁的连续增厚,多呈均匀的环状增厚,肠管可缩短、变细。
本组16例CD患者均应用MSCT明确了诊断,MSCT对CD的诊断率为100%,MSCT不仅通过增加单位时间内扫描覆盖面,同时进行多个脏器成像,还能够通过MIP和MPR后处理清晰显示CD患者肠壁增厚程度,肠管分层以及强化情况,明确肠系膜及肠管外病变,这些都是钡灌肠造影和内镜检查所不具备的,MSCT检查方便、快捷、易于为患者接受,对于肠道Crohn病的诊断具有重要价值。
[1] 沈永菊,冷永新,唐翠松,等.64 层螺旋CT检查及后处理技术在Crohn 病中的应用[J].同济大学学报:医学版,2012,33(6):79-82,94.
[2] 付峰,董海波,张玉琴,等.多层螺旋CT对肠道Crohn 病的诊断价值[J].医学影像学杂志,2011,21(8):1219-1222.
[3] 朱庆强,朱文荣,王中秋,等.X线、CT和消化内镜对克罗恩病诊断价值的评价[J].实用放射学杂志,2011,27(5):729-733.
[4] Wang YF,Ouyang Q,Hu RW.Progression of inflammatory bowel disease in China[J].J Dig Dis,2010,11(2):76-82.
[5] 杨春,姚倩东,郑敏文.多层螺旋CT在肠道Crohn病诊断中的应用价值[J].华西医学,2013,28(1):63-67.
[6] Lee SS,Kim AY,Yang SK,etal.Crohn disease of the small bowel:comparison of CT enterography,Mr enterography,and small-bowel follow-through as diagnostic techniques[J].Radiology,2009,251(3):751-761.
[7] Benevento G,Avellini C,Terrosu G,etal.Diagnosis and assessment of Crohn′s disease:the present and the future[J].Expert Rev Gastroenterol Hepatol,2010,4(6):757-766.
[8] Baker ME,Walter J,Obuchowski NA,etal.Mural attenuation in normal small bowel and active in ammatory Crohn′s disease on CT enterography:location,absolute attenuation,relative attenuation,and the effect of wall thickness[J].AJR Am J Roentgenol,2009,192(2):417-423.
[9] Lakatos L,Kiss LS,David G,etal.Incidence,disease phenotype at diagnosis,andearly disease course in inflammatory bowel diseases in Western Hungary,2002-2006[J].Inflamm Bowel Dis,2011,17(12):2558-2565.
[10] 鲁桂青,刘林祥,黄波显,等.小肠Crohn病的CT表现分析[J].医学影像学杂志,2012,22(8):1409-1412.
[11] Maconi G,Sampietro GM,Parente F,etal.Contrast radiology,computed tomography and ultrasonography in detecting internal fistulas and intra-abdominal abscess in Crohn′s disease:a prospectine comparative study[J].Am J Gastroenterol,2003,98(6):1545-1555.
[12] 赵亚娥,汪登斌,韩本谊,等.克罗恩病合并泌尿系结石的多层螺旋CT检查价值[J].放射学实践,2011,26(6):631-633.

