不同术式治疗重度盆腔脏器脱垂的临床对比研究
张丽英
(广西壮族自治区民族医院妇产科,南宁 530001)
重度盆腔脏器脱垂是中老年妇女常见的疾病,在很大程度上影响了患者生活质量。目前在治疗上以手术治疗为主,结合相关报道,重度盆腔脏器脱垂的手术方式有阴道子宫全切除术+阴道前、后壁修补术,全盆底重建术和阴道不全闭合术。为了更好的治疗该疾病,寻找最佳的手术方法,以期提高患者生活质量,本研究采用全盆底重建术和阴道子宫全切除术+阴道前、后壁修补术治疗120例重度盆腔脏器脱垂患者。现报道如下。
1 资料与方法
1.1临床资料 选取2009年1月至2012年4月广西壮族自治区民族医院收治的120例重度盆腔脏器脱垂患者为研究对象,盆腔脏器脱垂诊断标准参考人民卫生出版社的《妇科学》[1]。将上述患者依据住院号单双分成两组:对照组57例,年龄45~76(61.3±3.7)岁,孕次1~6(3.2±1.3)次,产次1~4(2.2±1.3)次,绝经54例;基础疾病:高血压病13例,糖尿病13例,其他疾病9例。观察组63例,年龄47~78(61.7±3.9)岁,孕次1~7(3.3±1.4)次,产次1~5(2.4±1.4)次,绝经例数60例;基础疾病:高血压病15例,糖尿病17例,其他疾病12例。两组患者在年龄、孕产次和基础疾病等方面比较具有可比性。
1.2方法 两组患者术前均阴道冲洗和氨尔消毒预防感染,术前3 d少渣饮食后进行肠道灌肠,对术前有阴道壁糜烂或溃疡者予以少量雌激素软膏进行局部治疗。麻醉采用联合阻滞或者全身麻醉。
对照组予以阴道子宫全切除术+阴道前、后壁修补术。患者取膀胱截石位,排空膀胱后尿道在尿道外口下1~2 cm处梯形切开阴道前壁黏膜,留置阴道黏膜以尿道外口下为顶边,宽度为1~2 cm,膀胱沟为底边宽度,用电凝破坏分泌功能,将阴道侧壁黏膜钝性分离至坐骨耻骨支部位,暴露出盆内筋膜腱弓,背侧至耻骨棘,腹侧为耻骨后方,将以上组织缝合在左右盆内筋膜腱上,从耻骨后至坐骨棘水平的同时加强对膀胱和尿道的支托,缝合阴道前壁,将此和阴道黏膜筋膜缝合至两侧盆内筋膜腱弓起点,抬高尿道中段缝合阴道前壁黏膜和阴道残端,留置子宫主骶韧带和阴道角部缝合线打结,防止阴道壁膨出和复发。
观察组则予以全盆底重建术。患者取膀胱截石位,屈腿并和身体呈90°,外展135°后在膀胱和宫颈附着处远端1 cm纵行切开阴道前壁至尿道下横沟,外2 cm分离阴道膀胱间隙至坐骨棘,充分暴露闭孔和周围间隙,选择双侧前后翼穿刺点,在尿道水平和会阴纵褶外1 cm交汇处为第1定点,在下1 cm为第2定点,阴道后壁注射止血后纵行切开阴道后壁,近端为阴道断端外1 cm,远端为会阴后联合1 cm处,分离阴道直肠间隙向侧下方至坐骨棘韧带,在6点处进行穿刺,导入导管和导线,拉出网片双翼,使网片在阴道黏膜下走行,调整补片松紧度。缝合阴道壁,用多余的补片缝合皮肤切口。
1.3疗效观察和评定 结合相关的标准[2]进行临床效果评定:客观治愈为盆腔器官脱垂定量(pelvic organ prolapse quantification,POP-Q)分度法评分在Ⅱ度以下,Ⅱ度及其以上为客观复发。采用盆底困扰量表简表(PFDI-20)进行主观治愈,该量表由20个盆腔脏器脱垂症状组成,包括盆腔器官脱垂困扰量表(POPDI-6)、结直肠肛门困扰量表(CRADI-8)和排尿困扰量表(UDI-6)组成。评分标准:无症状为0分,有症状但对生活质量无影响为1分,轻度影响为2分,中度影响为3分,重度影响为4分。总分为300分,分值越高则表示程度越严重。

2 结 果
2.1不同术式治疗重度盆腔脏器脱垂的术中、术后情况的比较 观察组患者的手术时间、术中出血量、住院天数、术后引流量均显著低于对照组,差异有统计学意义(P<0.05)(表1)。
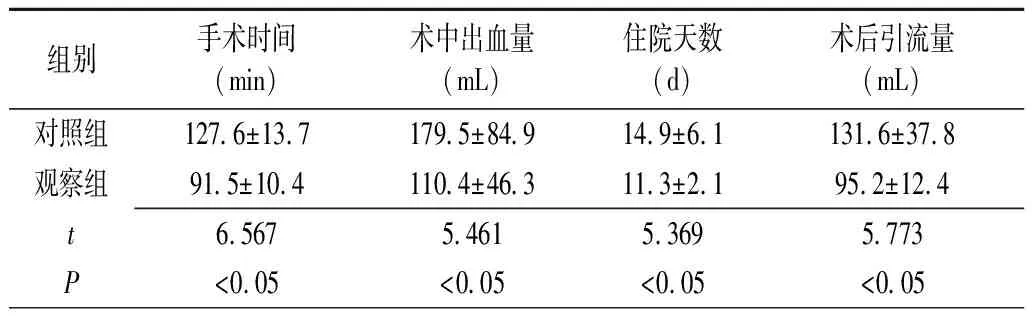
表1 不同术式治疗重度盆腔脏器脱垂的术中、术后情况比较
2.2不同术式治疗重度盆腔脏器脱垂量表评分的比较 两组患者术前PFDI-20、POPDI-6、CRADI-8、UDI-6评分比较差异无统计学意义(P>0.05);治疗半年和治疗1年后以上量表评分均呈下降趋势(P<0.05),且观察组以上量表评分较对照组降低更显著(P<0.05)(表2)。
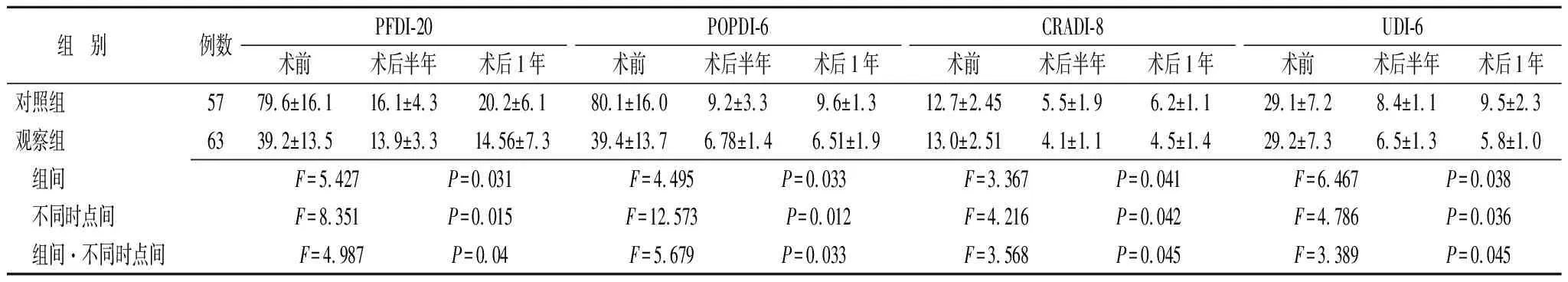
表2 不同术式治疗重度盆腔脏器脱垂量表评分情况比较 (分)
2.3不同术式治疗重度盆腔脏器脱垂性生活和排尿情况的比较 观察组尿失禁、排尿困难、性交痛的发生率均低于对照组,差异有统计学意义(P<0.05)(表3)。

表3 不同术式治疗重度盆腔脏器脱垂术后性生活和排尿构成比 [例(%)]
3 讨 论
随着对盆底解剖结构的不断深入,手术器械的改进和修补材料的发明和应用,盆底修补和重建术取得突破性进展。就目前治疗盆腔脏器脱垂的方法,根据盆腔不同位置有腹腔镜下阴道旁修补术、传统阴道闭合术、阴道后壁“桥式”修补术等。而在本研究中均为重度的盆腔器官脱垂患者,目前广泛运用的就有本研究中的两种方法。
阴道子宫全切除术+阴道前、后壁修补术,为治疗经典的重度盆腔器官脱垂术式。报道称[3],该方式虽然在短时间内能改善患者临床症状,提高生活水平,但是复发率高,一般在30%以上,且尿失禁等并发症发生率在20%左右,术后性生活往往因为性交痛而造成生活质量下降。而从本研究结果显示,阴道子宫全切除术+阴道前、后壁修补术术后并发症发生率为49.1%,且在手术时间、术中出血量、住院天数、术后引流量和PFDI-20、POPDI-6、CRADI-8、UDI-6等方面比较有显著差异性,说明该方式临床效果往往是不理想的。相反,全盆底重建术却有显著的临床效果。
全盆底重建术目的是纠正盆腔脏器脱垂引起的解剖缺陷以维持正常的排尿、排便以及性生活,所以最近的盆腔重建术应强调整体和生理结构的恢复。该方法有以下几方面特点:①通过固定在皮肤、皮下的网带可将骶韧带和肛提肌腱弓提升乘脱盆腔脏器至解剖位置,纠正盆底不同部位的缺陷[4];②该方法可促进阴道正常“香蕉式”轴向而在增加腹压时使阴道闭合而不直接作用于直肠引起后壁脱垂复发;③材料持久有效,强度稳定;④网片柔软,降低瘢痕形成,且网片各个方向受力均匀,不会滑脱,多孔的特点有助于周围组织生长和组织更好的结合[5]。虽然该方法手术时间和术中出血量等较传统经典方法长,但术后的量表评分、术后性生活和排尿情况较传统方法明显好转,这显示出全盆底重建术的优势所在。有研究指出,全盆底重建术后要嘱患者多休息,进行盆底肌肉锻炼,避免增加腹压的运动,这主要是因为网片置入不久未和周围组织融合,会发生移位松弛现象[6]。
在并发症上,报道称全盆底重建术最常见并发症为网片侵蚀,且多数在术后半年左右,结合临床经验认为,术前应用雌激素,术中应用预防性抗生素治疗可降低网片侵蚀机会,且在切开阴道壁时要分离阴道全层,但过多的切除阴道壁组织,可降低网片表面阴道壁张力,放置时要避免网片折叠并缝合网片前后边缘以保证网片展开均匀[7]。
综上所述,全盆底重建术在治疗重度盆腔器官脱垂上虽然手术时间和术中出血量等较传统经典手术长,但术后在PFDI-20、POPDI-6、CRADI-8、UDI-6等量表评分上显著下降,且并发症较少,远期效果满意。
[1] 王慧芳,陈华,折瑞莲,等.经会阴超声评估前盆腔器官脱垂程度与临床盆腔器官脱垂定量分期的相关性研究[J].中华超声影像学杂志,2013,22(8):684-687.
[2] 王建六,曹冬,张晓红,等.北京郊区女性尿失禁及盆腔脏器脱垂发病情况及其对生活质量影响的抽样调查[J].中国妇产科临床杂志,2011,8(1):5-9.
[3] 徐颖,刘培淑,毛洪鸾,等.改良盆底重建术治疗女性盆腔脏器脱垂的临床研究[J].现代妇产科进展,2010,18(2):121-124.
[4] 吴桂群.手术治疗老年妇女盆腔脏器脱垂60例[J].中国老年学杂志,2012,32(23):5337-5338.
[5] 游珂,韩劲松,顾方颖,等.传统阴式手术治疗盆腔脏器脱垂术后疗效研究[J].中国微创外科杂志,2011,7(12):1192-1194.
[6] 严德文,赵秀敏,朱丹阳,等.改良全盆底重建术治疗女性盆腔脏器脱垂56例近期疗效评价[J].实用妇产科杂志,2010,25(11):683-684.
[7] 纪丽伟,虞晴,刘明,等.改良式盆底重建术在女性盆腔脏器脱垂治疗中的应用[J].中国妇幼保健,2010,25(16):2311-2312.

