原发性高血压病患者动态血压均值、动态脉压、动态脉压指数与血清胱抑素C的相关性研究
郭 皓,袁 勇,郭 立,熊国昌,李勇国
原发性高血压病严重危害人类健康,长期高血压可导致血管、心脏、肾脏等全身多个靶器官损伤。动态血压监测(ABPM)能更好地反映血压的真实水平和动态变化规律,在预测靶器官的损害方面明显优于偶测血压[1]。胱抑素C(CysC)是新近发展起来的一个反映早期肾功能受损的灵敏标志物[2],在反映肾小球滤过率方面优于血肌酐(Scr)、内生肌酐清除率(Ccr)等传统的评价项目[3-4],同时在预测心血管事件和死亡的风险方面已被证明优于Scr[5-6]。本研究对原发性高血压病患者进行ABPM测量和CysC水平检测,以探讨原发性高血压病患者动态血压均值、动态脉压(24 hPP)、动态脉压指数(PPI)与CysC水平的相关性。
1 对象与方法
1.1 研究对象 选取2012年3月—2013年2月收住昆明医科大学附属甘美医院心内科的原发性高血压病患者270例,其中男152例,女118例;年龄20~90岁,平均年龄(65±14)岁。患者均符合《中国高血压防治指南(2010版)》中的原发性高血压病的诊断标准[7];入院时未服用降压药或者已经停药两周以上;尿常规检查尿蛋白均为阴性。均排除下列疾病:继发性高血压、肝肾功能不全、泌尿系统炎症、糖尿病、痛风、甲状腺功能亢进、重度贫血、主动脉瓣狭窄或关闭不全、先天性心脏病、脑血管病、心力衰竭、心房纤颤、外周血管疾病等。均无夜班工作者和不能从事日常活动者。本研究已通过昆明医科大学附属甘美医院伦理委员会的审查,参与研究的患者均知情同意。
1.2 ABPM和分组方法 采用美国Spacelabs 90207和90217型全自动无创性便携式动态血压监测仪监测患者24 h动态血压。袖带固定遵照血压测量标准中规定的方法。白昼测量时间间隔为20 min(6∶00~23∶00为白昼),夜间测量时间间隔为30 min(23∶00~6∶00为夜间)。患者保持与日常活动大体一致。24 h血压检测次数应≥60次,测试的有效血压读数应达到监测次数的80%以上。记录完毕后由计算机分析系统处理采集的全部有效数据,得到24 h平均收缩压(24 hSBP)、24 h平均舒张压(24 hDBP)和动态心率等,并计算出24 hPP和PPI:24 hPP=24 hSBP-24 hDBP,PPI=24 hPP/24 hSBP[8]。将PPI按由小到大排序,以PPI中位数为界将270例患者分为A、B两组,A组135例,PPI<0.437;B组135例,PPI≥0.437。
1.3 血清CysC及其他实验室检查指标检测方法 所有患者于入院后第1天清晨空腹抽取静脉血5 ml,采用乳胶增强免疫比浊法测定血清CysC水平,试剂盒购自浙江康特生物科技有限公司。同时测定总胆固醇(TC)、高密度脂蛋白胆固醇(HDL-C)、低密度脂蛋白胆固醇(LDL-C)、三酰甘油(TG)、空腹血糖(FPG)、尿素氮(BUN)及Scr等实验室检查指标。使用我国改良简化MDRD方程计算评估肾小球滤过率(eGFR),采用体表面积对eGFR值进行标化[9]。
1.4 人体测量学指标的收集 所有患者均准确地测量身高、体质量、腰围,并计算体质指数(BMI)。
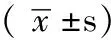
2 结果
2.1 两组患者一般资料和实验室检查指标的比较 两组患者的年龄、CysC、eGFR、Scr比较,差异均有统计学意义(P<0.05);性别、BMI、腰围、FPG、TC、TG、HDL-C、LDL-C、BUN比较,差异均无统计学意义(P>0.05,见表1)。

表1 两组患者一般资料和实验室检查指标的比较
注:BMI=体质指数,CysC=胱抑素C,eGFR=评估肾小球滤过率,FPG=空腹血糖,TC=总胆固醇,TG=三酰甘油,HDL-C=高密度脂蛋白胆固醇,LDL-C=低密度脂蛋白胆固醇,Scr=血肌酐,BUN=尿素氮;*为χ2值,余检验统计量值为t值
2.2 两组患者ABPM结果比较 两组的PPI、24 hSBP、24 hDBP、24 hPP水平比较,差异均有统计学意义(P<0.05);动态心率比较,差异无统计学意义(P>0.05,见表2)。

表2 两组患者ABPM结果比较
注:PPI=动态脉压指数,24 hSBP=24 h平均收缩压,24 hDBP=24 h平均舒张压,24 hPP=动态脉压;1 mm Hg=0.133 kPa
2.3 动态血压均值、PPI、24 hPP与反映早期肾损害指标间的偏相关分析 在控制年龄因素后,应用偏相关分析得出24 hSBP、24 hPP、PPI与CysC呈正相关(偏相关系数分别为0.409、0.583、0.515,P<0.05),与eGFR呈负相关(偏相关系数分别为-0.264、-0.322、-0.249,P<0.05)。24 hDBP与CysC、eGFR无相关(P>0.05)。
2.4 动态血压均值、PPI、24 hPP与CysC水平等因素的多元逐步回归分析 因为24 hSBP、24 hPP、PPI具有高度的相关性,本研究分别以24 hSBP、24 hPP、PPI为因变量,CysC水平、年龄、BMI、腰围、动态心率及实验室检查指标(TC、TG、HDL-C、LDL-C、FPG)为自变量进行三次多元逐步回归分析,结果显示24 hSBP、24 hPP、PPI与CysC独立相关(标准化偏回归系数分别为0.412、0.577、0.514,P<0.05)。同时还与年龄、FPG独立相关(标准化偏回归系数分别为0.117、0.149、0.127和-0.111、-0.135、-0.102,P<0.05)。进一步建立多元回归方程:24 hSBP=138.311+16.651×CysC+0.131×年龄-4.654×FPG,24 hPP=57.558+16.312×CysC+0.123×年龄-3.739×FPG,PPI=0.418+0.062×CysC+0.0001×年龄-0.012×FPG,结果提示CysC每增加1 mg/L,24 hSBP、24 hPP、PPI相应增加17 mm Hg、16 mm Hg和0.06。
3 讨论
长期高血压是造成各种靶器官损害如动脉壁增厚、肾损害的主要原因,严重危害人们的健康。肾损害是原发性高血压病的严重并发症之一,早期诊断和治疗原发性高血压病所致肾损害对防止或延缓病情进展、降低死亡率有十分重要的临床意义。在发生高血压早期肾损害时,BUN和Scr尚在正常范围、尿常规检查尿蛋白阴性、患者也无明显临床症状,此时如果用比较敏感的检测手段,仍能发现肾小球、肾小管功能已经减退。
CysC是一种半胱氨酸蛋白酶抑制剂,通过抑制组织蛋白酶活性而发挥作用,它是由122个氨基酸组成的低分子量蛋白质,相对分子质量为13 kDa。由于其分子量小,能够自由通过肾小球滤过膜,并在近曲小管几乎完全被重吸收和降解,肾小管上皮细胞不分泌CysC,故不再重新回到血液循环中。CysC的生成速度稳定,不受年龄、性别、肌肉量、炎性因子、胆红素、溶血、TG及感染等因素的影响[10]。近年来研究发现,由于其分子量大于肌酐,且带正电荷,所以能有效反映肾小球滤过膜通透性的早期变化,对检出早期肾损害有重要意义[3-4]。除此之外,目前的研究已证明在肾脏缺血等影响下,肾脏局部的肾素血管紧张素系统激活能刺激转化生长因子-β1(TGF-β1)的产生增多。Shi等[11]研究发现,TGF-β1是CysC表达的重要诱导因子,加入TGF-β1时可以使得降低的CysC水平接近正常,甚至有所升高。CysC在动脉壁蛋白溶解和抗蛋白溶解活性平衡中发挥重要作用,参与血管壁基质重构和心血管疾病的发生和发展[12]。
ABPM具有以下的优点:(1)可获得较多的血压信息,无测量者的偏差和“白大衣”效应,重复性高,准确性好;(2)安慰剂只降低诊所血压,而不降低动态血压;(3)可使患者生活在完全熟悉的环境中,避免了环境因素造成的血压升高;(4)每15~30 min测定的24 h血压平均值与动脉内直接测压数据有很好的相关性;(5)反映的血压水平、昼夜节律状况与心、脑、肾靶器官损害程度之间有较好的相关性,所以广泛地用于临床和科研中[13]。有较多研究证实,在ABPM的血压参数中,动态血压均值与靶器官损害有较好的相关性[13-15]。研究表明,24 hPP增大是原发性高血压病患者预测心血管事件的危险因子,而且预测价值大于诊室脉压[16]。原发性高血压病患者脉压增大与肾脏疾病的进展密切相关[17]。PPI是新近提出的反映动脉硬化程度的新指数,是对脉压预测高血压靶器官损害及心血管危险事件的良好补充[8]。本研究结果发现,PPI高水平组患者的年龄更大、肾损害更加严重,但性别、血糖、血脂等在两组间无差异。PPI高水平组的24 hSBP、24 hPP均升高,而24 hDBP降低。Peralta等[18]的研究发现诊室血压的收缩压、脉压和CysC具有相关性,舒张压与CysC无相关性。在Framingham后代研究(FOS)中发现低的舒张压和CysC有相关性,但是作者考虑这种相关性是继发于脉压与CysC的相关性,因为舒张压的降低是由于动脉硬化造成的[19]。Watanabe等[20]研究CysC与原发性高血压病患者靶器官(肾脏、心脏、血管)损害的关系时发现,血清CysC水平是一种评估肾功能的有效和方便的指标,CysC与24 hSBP呈正相关(r=0.308,P<0.05),CysC可能会被证实是反映原发性高血压病患者靶器官损害严重性的早期标志物。本研究在校正年龄因素后,偏相关分析显示24 hSBP、24 hPP、PPI与CysC呈正相关,与eGFR呈负相关,与24 hPP的相关系数大于24 hSBP和PPI;24 hDBP与CysC、eGFR无相关,与上述研究相符。进一步行多元逐步回归分析也证实24 hSBP、24 hPP、PPI与CysC独立相关,CysC每增加1 mg/L,24 hSBP、24 hPP、PPI相应增加17 mm Hg、16 mm Hg和0.06,提示收缩压、脉压及PPI在一定程度上能反映早期肾脏功能受损情况,是肾功能损害的危险因素和预测指标。为防治高血压肾损害,应控制24 h血压水平和PPI。本研究结果还发现年龄和FPG也进入了回归方程,提示它们也是影响24 h血压水平和动脉硬化发生和发展的因素。
CysC的检测范围是0.195~7.330 mg/L,我院的参考值为0.55~1.55 mg/L。本研究中,所有入选的原发性高血压病患者均无临床肾脏病变(血清BUN、Scr均正常,并且尿常规检查尿蛋白阴性),但CysC>1.55 mg/L的患者有41例,≤1.55 mg/L的患者有229例,提示CysC水平升高发生在临床肾脏损害之前。这种CysC水平升高与肾脏损害是否存在时效关系?CysC与24 hPP的相关系数大于24 hSBP和PPI,24 hPP的预测能力是否更敏感?还有待在今后的工作中进一步观察和研究。
1 Perloff D,Sokolow M,Cowan R.The prognostic value of ambulatory blood pressures[J].JAMA,1983,249(20):2792-2798.
2 李俊华,张婧,刘坚.胱抑素C在儿童急性肾损伤病情评估中的作用[J].中国全科医学,2012,15(9):3175.
3 罗健平.慢性肾脏病患者血清胱抑素C的表达及意义[J].河北医药,2011,33(12):1812.
4 Pucci L,Triscornia S,Lucchesi D,et al.Cystatin C and estimates of renal function:Searching for a better measure of kidney function in diabetic patients [J].Clin Chem,2007,53(3):480-488.
5 陈默野,刘涛生,郭宏伟,等.慢性心力衰竭患者胱抑素C与氨基末端脑钠肽前体的相关性研究[J].实用心脑肺血管病杂志,2013,21(4):85.
6 Shlipak MG,Katz R,Fried LF,et al.Cystatin C and mortality in elderly persons with heart failure[J].J Am Coll Cardiol,2005,45(2):268-271.
7 中国高血压防治指南修订委员会.中国高血压防治指南2010[J].中华心血管病杂志,2011,39(7):583-586.
8 杨鹏琳,徐丁修,张素勤.脉压指数评价血管硬化的可行性探讨[J].中华心血管病杂志,2002,30(6):334-337.
9 全国eGFR课题协作组.MDRD方程在我国慢性肾脏病患者中的改良和评估[J].中华肾脏病杂志,2006,10(22):589-595.
10 Laterza OF,Price CP,Scott MG.Cystatin C:An improved estimator of glomerular filtration rate? [J].Clin Chem,2002,48(5):699-707.
11 Shi GP,Sukhova GK,Grubb A,et al.Cystatin C deficiency in human atherosclerosis and aortic aneurysms[J].J Clin Invest,1999,104(9):1191-1197.
12 Lee M,Saver JL,Huang WH,et al.Impact of elevated cystatin C level on cardiovascular disease risk in predominantly high cardiovascular risk populations:A meta-analysis[J].Circ Cardiovasc Qual Outcomes,2010,3(6):675-683.
13 邢绣荣,华琦.24小时动态血压监测的临床应用(续)[J].中国心血管病研究,2006,4(5):321-323.
14 Gaborieau V,Delarche N,Gosse P.Ambulatory blood pressure monitoring versus self-measurement of blood pressure at home:Correlation with target organ damage[J].J Hypertens,2008,26(10):1919-1927.
15 Mancia G,Parati G.Ambulatory blood pressure monitoring and organ damage[J].Hypertension,2000,36(5):894-900.
16 Verdecchia P,Schillaci G,Borgioni C,et al.Ambulatory pulse pressure:A potent predictor of total cardiovascular risk in hypertension[J].Hypertension,1998,32(6):983-988.
17 Cuspidi C,Macca G,Sampieri L,et al.Target organ damage and non-dipping pattern defined by two sessions of ambulatory blood pressure monitoring in recently diagnosed essential hypertensive patients [J].J Hypertens,2001,19(9):1539-1545.
18 Peralta CA,Whooley MA,Ix JH,et al.Kidney function and systolic blood pressure new insights from cystatin C:Data from the Heart and Soul Study[J].Am J Hypertens,2006,19(9):939-946.
19 Parikh NI,Hwang SJ,Yang Q,et al.Clinical correlates and heritability of cystatin C (from the Framingham Offspring Study)[J].Am J Cardiol,2008,102(9):1194-1198.
20 Watanabe S,Okura T,Liu J,et al.Serum cystatin C level is a marker of end-organ damage in patients with essential hypertension[J].Hypertens Res,2003,26(11):895-899.

