我国基本医疗保险医疗成本的控制机制研究
文 洪 波(北京大学政府管理学院,北京 100871)
我国卫生保健制度在改革开放前取得过令世界称赞的成就。可是,随着体制转型,原来成功的医疗与公共卫生制度一夜之间被拆散。在农村,伴随人民公社的解体,农民的医疗安全网——农村合作医疗名存实亡,赤脚医生被迫成为私立医生,放弃了对公共卫生服务的重视,转而提供他们没有接受过培训但却赚钱的技术服务;[1]到2002 年近90%的农民没有任何医疗保障。[2]在城市,随着城市公费医疗与劳保医疗的废除,城市无工作的居民成为失保人群。截止2007 年职工家属、临时工和农民工没有任何医疗保障。
过去几十年中,居民的医疗负担越来越沉重。病人现金付费比例从1978 年的20%增长到2002 年的60%;[3]每次住院费用1993 年占人均年收入的比例在农村和城市分别为74%和80%,到2003 年住院费用高达人均年收入的2倍。医疗费用的高涨严重影响了居民的生活,1/3 家庭因医疗开支变得贫困或者减少了消费[4]。因此,惠及全体居民的医疗保险制度势在必行,以解决由于医疗保障的缺失给城乡居民带来的“看病难”、“看病贵”问题。
一、基本医疗保险制度的发展
居民的健康问题不仅影响个人和家庭的生活,还将严重地影响到社会发展。因而,决策者力图通过一系列的改革来提高医疗卫生服务的可及性从而保障居民获取健康的权利。1994 年城镇职工基本医疗保险试点改革在江苏镇江和江西九江两市进行,1998 年在全国实施。2003年新型农村合作医疗开始试点。城镇居民基本医疗保险2007 年开始试点。2009 年中央政府颁布了 《关于深化医药卫生体制改革的意见》,确立了逐步建立基本医疗保障体系这一首要目标。
目前的基本医疗保险体系由城镇职工基本医疗保险,新型农村合作医疗和城镇居民基本医疗保险三项内容构成,并且在覆盖范围和保障水平等方面获得了快速的发展。
1.覆盖范围逐步扩大。根据《中国卫生统计年鉴》(2012),到2011 年参加基本医疗保险的人达到了13 亿。其中,参加城镇职工医疗保险的有2.5亿人,参加城镇居民医疗保险的有2.2 亿人,而参加新型农村合作医疗的有8.3 亿农民。因而基本上确保了人人享有医疗保险。
2.政府的大力支持促进筹资和支出水平逐渐提高。根据《中国劳动统计年鉴》(2004-2011)和《中国卫生统计年鉴》(2008-2012),8 年来城镇职工医疗保险基金的收入增长了3 倍,从2004 年的1141 亿元增长到2011 年的3955 亿元。与此同时,支出增长了将近4倍,从862 亿元增长到3272 亿元。而4 年里城镇居民医疗保险基金的收入增长了将近8 倍,从2007 年的43 亿元增长到2010 年的353.5 亿元。这一时期支出则增长了近27 倍,从10.1 亿元增长到266.5 亿元。此外,新型农村合作医疗的发展速度更快。2005-2011 年筹资水平提高了27 倍,从75.4 亿元增长到2047.6 亿元,而支出也提高了27 倍多,从61.8 亿元增长到1710.2亿元。正是有了筹资和支出水平的提高,居民抵御医疗风险才拥有了雄厚的资金保障。
3.基本医疗保险基金有了较大结余。根据《中国卫生统计年鉴》(2008-2012),2011 年新型农村合作医疗基金结余率在16%以上。而在这一年城镇职工医疗保险基金共累计结余4741.2 亿元。根据《中国劳动统计年鉴》(2008-2011),2010 年城镇居民医疗保险基金仍有24.6%的结余资金,尽管结余率比起2007 年已经大幅度降低了。大量的基金结余为基本医疗保险制度的长期发展奠定了坚实的基础。
二、控制医疗成本的必要性
尽管基金结余有利于基本医疗保险的可持续性,但是也必须警醒在医疗保健领域中,存在着极易导致医疗资源浪费的因素,包括基本医疗保险的物品属性、参保人与医疗服务提供方的道德风险。
1.基本医疗保险的共用资源属性。基本医疗保险通常被当作公共物品。然而,这种观点并不准确。根据萨缪尔森(1992)对公共物品的界定,“公共产品是这样一些产品,无论每个人是否愿意购买它们,它们带来的好处不可分割地散布到整个社区里”[5]。从他的定义中可以看出,公共物品的消费必须具备两个特性,即非排他性和非竞争性。正如表1 所示,消费公共物品的排他性和竞争性都非常弱。是否基本医疗保险确实具有非常弱的排他性和竞争性呢?
为了辨清基本医疗保险的物品属性,必须认识到它是个抽象的概念,它的物品属性实际上取决于基本医疗保险基金的属性。由于在一定时期内医疗保险基金数量是有限的,部分参保人消费得多了,留给其他参保人消费的就少了,所以医疗保险基金的消费具有较强的竞争性。又因为基本医疗保险制度要实现广泛的覆盖,即全民医保,所以医疗保险基金具有较弱的排他性。因而,可以认为基本医疗保险确实具有较强的竞争性和较弱的非排他性。因此,基本医疗保险是一种共用资源,而非公共物品。
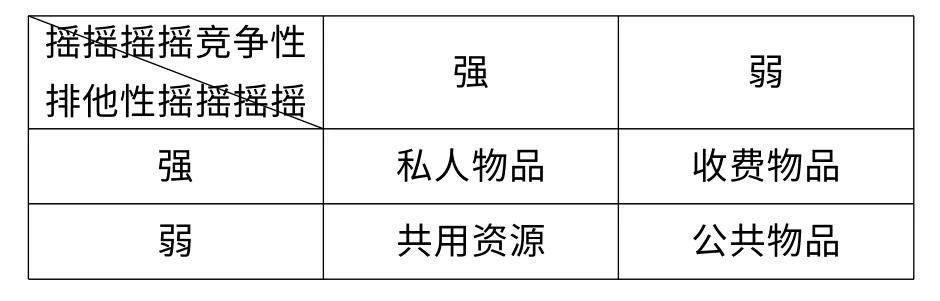
表1 摇依据物品排他性和竞争性的物品分类
共用资源往往容易枯竭。公用地的悲剧、海洋渔业的过度捕捞等案例充分说明,由于共用资源的产权不明晰和消费的竞争性,最大化自身利益的资源占用者,将无节制地使用资源,从而造成资源轻而易举地枯竭掉。[6]因此,作为共用资源的基本医疗保险从诞生那一刻起就面临着被过度使用而枯竭的风险。
2.参保人的道德风险。由于医疗保险能够降低个体治疗的边际成本,所以参保人,作为医疗保险的直接受益者,将提高自身对医疗服务的利用程度。这正是医疗保健领域中经常被提到参保人的道德风险[7]。参保人的道德风险之所以能够产生是因为他们与医疗机构之间存在着信息不对称的委托代理关系。在医疗卫生服务的市场中,参保人是医疗服务的需求者。他们将治疗的决策权委托给医疗服务的提供者,即医生和医疗机构。这样医疗服务的提供者就成为了参保人的代理。由于参保人可能会比医生和医疗机构更了解自己的病情,所以他们可以通过虚报病情来过度地利用医疗服务。
3.医疗服务提供方的道德风险。除了参保人之外,医疗保险的资源占用者还包括间接利用医疗保险基金的医疗服务提供方。由于医生和医疗机构是通过为参保人提供诊断和治疗来从医疗保障部门获得医疗收益,比起参保人和医疗保障部门,医疗机构更了解有关治疗的信息,很可能利用信息优势来诱导参保人过度消费医疗服务。[8]因此,他们同样具有道德风险以便从医疗保障部门获得更多收益。
综上所述,基本医疗保险的共用资源属性是导致医疗资源浪费的根本原因,而道德风险问题促使参保人和医疗提供方过度消费医疗服务。因此,在基本医疗保险制度发展过程中,必须严格控制医疗成本从而防止医疗资源浪费。这就要求必须采取有效措施来弥补共用资源的缺陷并且防范参保人和医疗提供方的道德风险。
三、现有医疗成本的控制机制导致的问题
在“广覆盖、低水平、保大病”的基本原则之下,目前医疗成本控制机制包括对参保人的限制性规定,譬如起付线、封顶线等,还有对医疗机构的限制性规定,即总额预付费制度等。虽然这些措施节约了大量的医疗保险基金,可是它们却最终造成参保人的医疗负担依然沉重。
1.门诊费用开支过大。现代社会威胁健康的主要疾病是非传染性疾病和慢性病,如高血压、糖尿病、肥胖和心脑血管疾病等。与大病相比,它们具有更高的发生率和更长的发病时间,而且发病初期不为患者重视。因而患者往往需要更长时间的门诊治疗,花费大量的门诊费用。可是,由于基本医疗保险体系目前是以满足参保人的住院和门诊大病需求为重点,所以很多门诊费用并不能享受报销。特别是,当患者的病情已经不可逆转时,他们将蒙受更大的损失。因此,“保大病”的政策导向不利于减轻参保人沉重的门诊费用负担。[9]
2.报销水平较低、范围狭窄。目前各地基本医疗保险的报销标准一般是根据医疗机构的三个级别来进行划分的,分为高、中、低三个档次。在低档次医疗机构产生的医疗费用报销比例较大,中档次居中,而在高档次医疗机构产生的医疗费用报销比例较少。与城市中低收入居民和农民的收入相比,住院和大病治疗的报销水平仍然较低。其次,各项基本医疗保险的起付线偏高,封顶线又偏低,而且报销比例将随着医疗开支的增加而降低。[10]再者,很多地区还是要先垫付后报销,很多患者由于经济负担而放弃了治疗。[11],[12]此外,很多药品和检查费用都是在报销范围之外,这将促使医生和医疗机构诱导患者过度医疗。因此,参保人的自费负担依然很沉重。
3.总额预付费制度名不副实。目前基本医疗保险的支付方式已经从总量控制转变为总额预付费。这种转变的初衷在于防止医疗保障部门拖欠医疗机构的医疗经费。可是,在实际执行过程中,各地的总额预算仅仅是指标上的预定,医疗保障部门并不会将医疗经费预先支付给医疗机构。所以这种总额预付费与原来的总量控制没有实质的区别。显然,基本医疗保险基金是医疗机构收益的重要来源。为了最大化自身利益,医疗机构注定要使医疗费用达到总额预定的标准。此外,为了防范得不到补偿,医疗机构又要防止超过该标准。这样一方面,在达到预算总额之前,医疗机构将诱导参保人过度消费医疗服务,甚至不惜以各种方式同参保人合谋来骗取医疗保险基金。另一方面,在完成预算总额之后,医疗机构将以各种理由拒绝提供服务或者为参保人提供自费服务,从而也造成参保人医疗负担沉重。[13],[14]
四、变革医疗成本的控制机制
现有医疗成本的控制措施不但没有有效抑制医疗资源的浪费,反而加重了参保人的医疗负担。因此,必须对当前的控制措施进行如下六个方面的变革,形成控制医疗成本的新机制,从而实现既能有效地防止医疗资源的浪费,又不会增加参保人的经济负担。
1.放宽对参保人的限制性规定。首先,转变“保大病”的政策导向,扩大参保人的受益面,将普通门诊纳入基本医疗保险的保障范围,保证参保人在患病初期得到及时治疗,降低其以后的经济损失,从而节约医疗成本。其次,降低或取消起付线并提高封顶线,从而降低参保人心理负担和经济负担,提高保障水平。原因在于,正如Schellhorn(2001)研究瑞士卫生制度改革的发现,设置更高的起付线并不会降低任何道德风险。[15]再者,将事后报销改变为直接按比例付费,保证参保人不会因为垫付不起医疗费用而放弃治疗,从而提高其就医积极性。还有,自付比例随参保时间的增长而递减,实现先后参保者之间的公平。这也能促进医疗保险异地转移接续问题的解决。最后,扩大基本医疗保险诊疗项目、医疗服务设施标准和药品目录,保障参保人能够享受更多的服务和药品。
2.实施“多不退,少补”的总额预付。他国的经验也证实,由于预付费制度的存在,医疗机构为了避免出现亏损,很容易拒绝为参保人提供医疗服务或者降低医疗服务的质量和数量。[16]因此,改进总额预付费制度,避免医疗保障部门拖欠医疗经费,配套“多不退,少补”的措施。其一,“多不退”是指为了避免医疗机构骗保或过度医疗,医疗保障部门将不收回年末预付总额的结余资金,而是将这部分资金作为对医疗机构的奖励。其二,“少补”是指当实际医疗支出超过预付总额,医疗保障部门将补足合理的超支部分,避免医疗机构因成本超支而拒绝提供服务或提供自费服务。通过此举促使总额预付费制度发挥减轻医疗机构经济压力,调动医生工作热情的作用。
3.推行基层全科医生制度。英国全科医生费用负责制度(GP-Fundholding)是控制医疗成本的典型案例。Dusheiko 等(2006)对GP-Fundholding 进行研究发现该制度减少了二级医疗服务住院病人非急性外科手术,节省了医疗成本。[17]全科医生扮演二级医疗服务守门员的角色,既是参保人的供给方,又是二级医疗服务机构的需求方。这种双重角色促使他们为参保人减轻负担,同时也能为自己节约成本。因此,可以在基层推广全科医生制度。
4.建立鼓励医生节约医疗开支的奖金制度。奖金是对医生的重要激励,可以改变医生的行医行为。有研究发现医疗机构内部与医疗收益相挂钩的奖金制度促使公立医院医生逐利。[18]Gaynor 等(2004)对美国卫生保健组织(HMO)所使用的医生激励协议进行研究发现,比起没有鼓励医生限制医疗开支的激励,HMO 的医疗开支降低5%。[19]因此,可以借鉴美国管理式医疗鼓励医生限制医疗开支的办法,废除与医疗收益相挂钩的奖金制度,建立鼓励医生节约医疗开支的奖金制度。
5.构建公开、统一、全方位的基本医疗保险信息系统。为了减少医疗市场信息不对称,可以组建公开、统一、全方位的基本医疗保险信息系统。通过该系统不但可以查询参保人在各医疗机构的就医行为,包括从挂号到出院的所有诊断、检查和治疗信息,而且还能够查询基本医疗保险基金的缴纳与使用信息。这一系统将不仅能够方便参保人了解疾病与医治情况,也可以避免转诊造成的重复检查,而且还利于医疗保障部门对参保人和医疗机构的道德风险进行实时的监督。
6.建立节约医疗资源承诺制并配套社会监督与激励机制。解决共用资源内在问题的关键是解决供给、承诺和监督的问题。[20]作为共用资源的基本医疗保险是由参保人、企业和政府共同筹资并由政府医疗保障部门供给的。因而,至关重要的是解决承诺与监督的问题。首先,建立节约医疗资源防范道德风险的承诺制。要求参保人在参加基本医疗保险之前、医疗机构在提供医疗服务之前,分别签订关于节约医疗资源防范道德风险的承诺书,以便形成参保人和医疗机构自我约束机制。其次,建立关于节约医疗资源的社会监督机制。允许NGO、NPO 等民间组织、企业和个人定期或非定期地利用上述基本医疗保险信息系统对参保人、医疗机构和医疗保障部门进行监督。再者,建立相关激励机制。对发生道德风险、浪费医疗资源的主体进行严厉的惩罚,对遵守承诺、节约医疗资源的主体进行及时的奖励。
综上所述,只有建立以价格为中心的多维度的成本控制机制,才能够有效地控制医疗成本,避免医疗资源的浪费,从而保证医疗保险基金的可持续性。同时,也只有这样才能有效地降低参保居民的医疗负担。
[1]Blumenthal,David and William Hsiao.Privatization and Its Discontents:The Evolving Chinese Health Care System[J].The New England Journal of Medicine,2005,353:1165-1170
[2]Yip,Winnie and William Hsiao.China's Health Care Reform:A Tentative Assessment.China Economic Review,2009,20:613-619
[3]Smith et al..Public Expenditure and Resource Allocation in The Health Sector in China[R].2004
[4]Hu et al..Reform of How Health Care Is Paid for in China:Challenges and Opportunities[J].Lancet,2008,372:1846-1853
[5]保罗·A·萨缪尔森等.经济学[M].第十四版.胡代光等,译.北京:北京经济学院出版社,1996:571
[6]E.S.萨瓦斯.民营化与公私部门的伙伴关系[M].周志忍,译.北京:中国人民大学出版社,2002:54-55
[7]Pauly,Mark V..The Economics of Moral Hazard[J].American Economic Review,1968,58:531-536
[8]Evans,R..Supplier-induced Demand:Some Empirical Evidence and Implications [G]// M.Perlman.The Economics of Health and Medical Care.London:Macmillan,1974:162-173
[9]Dong,Keyong.Medical Insurance System Evolution in China[J].China Economic Review,2009,20:591-597
[10]Yi,Hongmei et al..Health Insurance and Catastrophic Illness:a Report on the New Cooperative Medical System in Rural China[J].Health Economics,2009,18:119-127
[11]Lei,Xiaoyan and Lin Wanchuan.The New Cooperative Medical Scheme in Rural China:Does More Coverage Mean More Service and Better Health[J].Health Economics,2009,18:25-46.
[12]Brown,Philip H.and Caroline Theoharides.Health-Seeking Behavior and Hospital Choice in China's New Cooperative Medical System[J].Health Economics,2009,18:47-64
[13]Wagstaff,Adam and Magnus lindelow.Can Insurance Increase Financial Risk? The Curious Case of Health Insurance in China[J].Journal of Health Economics,2008,27(4):990-1005
[14]Wagstaff,Adam et al..Extending Health Insurance to the Rural Population:an Impact Evaluation of China’s New Cooperative Medical Scheme[J].Journal of Health Economics,2009,28:1-19
[15]Schellhorn,Martin.The Effect of Variable Health Insurance Deductibles on the Demand for Physician Visits [J].Health Economics,2001,10:441-456
[16]Dranove,David.Demand Inducement and the Physician/Patient Relationship[J].Economic Inquiry,1988,26(2):281-298
[17]Dusheiko,Mark et al..The Effect of Financial Incentives on Gate-keeping Doctors:Evidence from a Natural Experiment[J].Journal of Health Economics,2006,25:449-478
[18]Jian,weiyan and Yan Guo .Does Per -diem Reimbursement Necessarily Increase Length of Stay? The Case of A Public Psychiatric Hospital [J].Health Economics,2009,18:97-106
[19]Gaynor,Martin et al..Physician Incentives in Health Maintenance Organizations[J].Journal of Political Economy,2004,112:915-931
[20]埃莉诺·奥斯特罗姆.公共事物的治理之道[M].上海:上海三联书店,2000:69-75

