2011年中国CHINET肠球菌属细菌耐药性监测
瞿婷婷 ,俞云松,孙自镛,陈中举,徐英春,张小江,汪 复,朱德妹,胡付品,卓 超,苏丹虹,张 泓,孔 菁,张朝霞,季 萍,王传清,王爱敏,倪语星0,孙景勇0,单 斌,杜 艳,胡云建,艾效曼,徐元宏,沈继录,黄文祥,贾 蓓,魏莲花,吴 玲
肠球菌属细菌是医院感染的主要条件致病菌,因其多重耐药特性而引起广泛关注。对肠球菌属细菌进行长期动态的耐药性监测,指导临床合理使用抗菌药物具有重要意义。本研究报道2011年中国CHINET细菌耐药性监测网15所医院对肠球菌属细菌临床分离株的耐药性监测结果。
材料与方法
一、菌株来源
收集2011年1月1日至12月31日中国CHINET细菌耐药性监测网15所医院临床标本分离的肠球菌属细菌,剔除重复菌株。
二、抗菌药物纸片和培养基
抗菌药物纸片为英国OXOID公司或美国BD公司产品,抗菌药物品种见结果表中所列。药敏试验用MH琼 脂(Mueller-Hinton agar)为 英 国OXOID公司产品。万古霉素、替考拉宁和利奈唑胺E试验条均购自法国生物梅里埃公司。
三、药敏试验
采用CLSI推荐的纸片扩散法(Kirby-Bauer,K-B法)或自动化仪器法。以粪肠球菌ATCC 29212为质控菌,按CLSI 2011年版标准判断药敏试验结果[1]。万古霉素、替考拉宁、利奈唑胺纸片测定结果如为耐药株,则要求各中心用万古霉素、替考拉宁、利奈唑胺E试验条测定MIC确认。
四、数据分析
所有数据采用WHONET5.6软件统计分析。
结果
一、肠球菌属菌种分布
全国15所医院共收到肠球菌属细菌4 593株,其中屎肠球菌2 073株(45.1%),粪肠球菌2 062株(44.9%),鹑鸡肠球菌102株(2.2%),鸟肠球菌52株(1.1%),铅黄肠球菌17株(0.4%)等,见表1。细菌主要分离自尿液(56.3%,2 587/4 593)、血液(11.7%,536/4 593)、伤口等分泌物(14.1%,648/4 593)、呼吸道标本(3.9%,178/4 593)、生殖道标本(2.1%,97/4 593)、其他无菌体液(1.0%,48/4 593)和脑脊液标本(0.9%,40/4 593),尿液标本中屎肠球菌和粪肠球菌分别占46.3%和46.1%(1 198/2 587、1 196/2 587)。
本组4 593株肠球菌属细菌,分离自门急诊患者630株(13.7%),其中粪肠球菌占63.3%,屎肠球菌占30.0%。分离自住院非ICU患者3 381株(73.6%),粪肠球菌和屎肠球菌分别为45.2%和44.3%;分离自ICU患者582株(12.7%),其中66.3%菌株为屎肠球菌,粪肠球菌仅占23.4%。
二、肠球菌属细菌对各种抗菌药物的药敏试验结果
粪肠球菌对万古霉素、替考拉宁、利奈唑胺耐药率均<1.0%,对呋喃妥因、磷霉素和氨苄西林耐药率分别为4.1%、4.2%和11.5%,对高浓度庆大霉素耐药率为42.9%,对环丙沙星、左氧氟沙星、氯霉素耐药率约30.0%,对红霉素、利福平耐药率>50.0%。屎肠球菌耐药率明显高于粪肠球菌,对万古霉素、替考拉宁、利奈唑胺耐药率<4.0%,对氨苄西林耐药率为92.4%,对呋喃妥因、磷霉素耐药率分别为39.0%和14.4%,对高浓度庆大霉素耐药率为67.3%,对环丙沙星、左氧氟沙星、红霉素、利福平耐药率均>80.0%,但对氯霉素耐药率明显低于粪肠球菌,仅为8.3%。不同标本来源的粪肠球菌和屎肠球菌耐药率无明显差异。鹑鸡肠球菌对万古霉素敏感率相对较低(82.7%),但对替考拉宁、利奈唑胺高度敏感,对磷霉素、氯霉素耐药率较低,分别为13.6%和7.5%;鸟肠球菌对万古霉素耐药率为2.0%,未发现对替考拉宁、利奈唑胺耐药株,对氯霉素、利福平、磷霉素耐药率均≤10.0%,见表2。
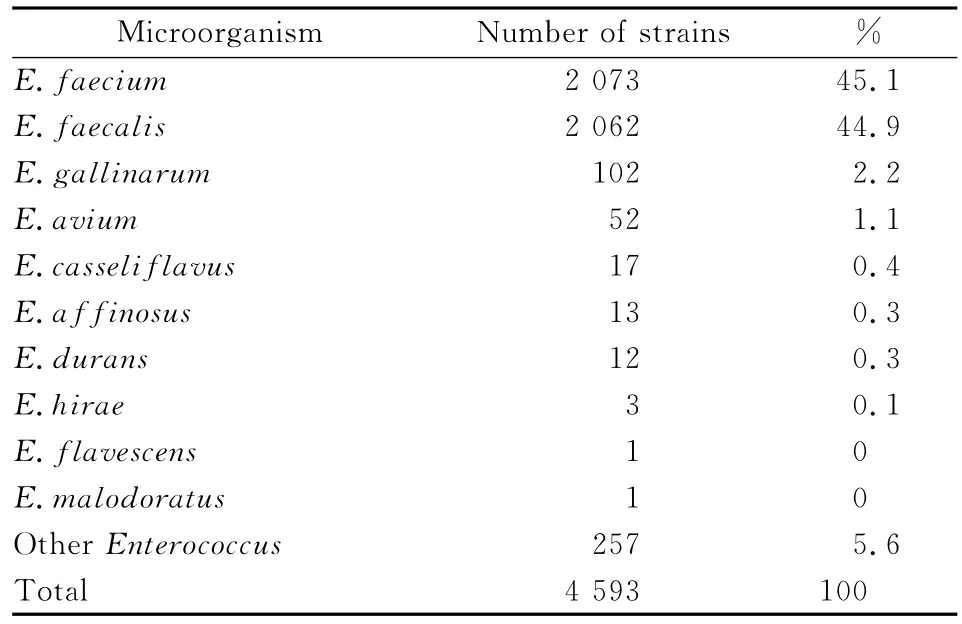
表1 肠球菌属菌种的分布Table 1 Species distribution of the Enterococcus strains isolated from15 hospitals
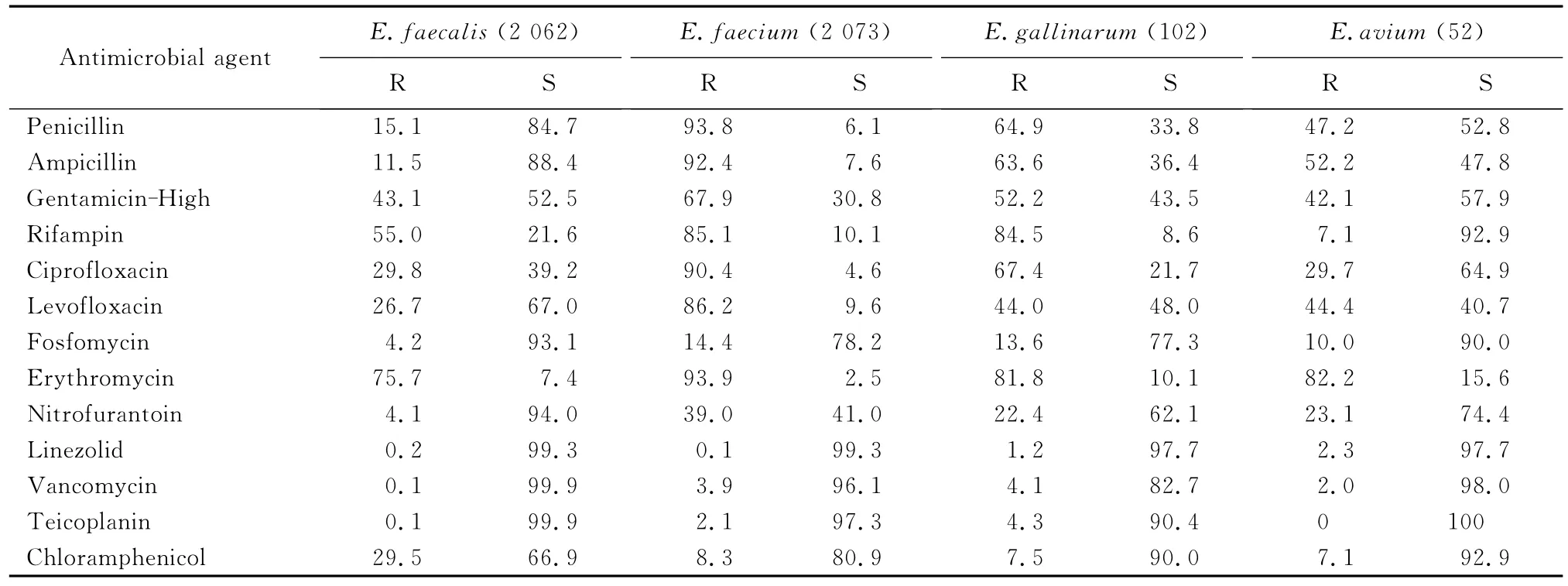
表2 主要肠球菌属细菌对各种抗菌药物的耐药率和敏感率(%)Table 2 Antimicrobial susceptibility of some Enterococcus species to antimicrobial agents(%)
粪肠球菌中检出1株万古霉素耐药株(vancomycin-resistantEnterococcus,VRE),检出率为0.1%,屎肠球菌中检出VRE 74株,检出率为3.6%。VRE菌株对替考拉宁耐药率为53.6%,对利奈唑胺仅2株呈中介,见表3。
不同科室患者分离的粪肠球菌耐药率亦有差异,如ICU患者分离的粪肠球菌对氨苄西林耐药率为21.5%,明显高于住院非ICU患者和门急诊患者菌株的耐药率(11.5%和7.4%),对氟喹诺酮类药物、高浓度庆大霉素耐药率也明显高于住院非ICU患者和门急诊患者菌株的耐药率。屎肠球菌对上述抗菌药物的耐药率差异不明显,见表4。
儿童患者中分离的粪肠球菌和屎肠球菌对抗菌药物的耐药率与成人患者接近,见表5。
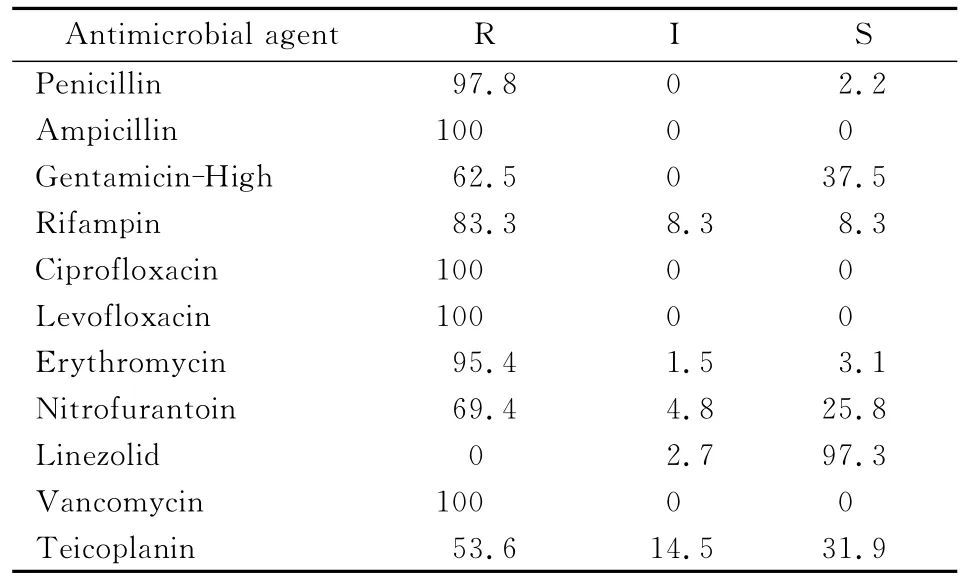
表3 75株万古霉素耐药屎肠球菌和粪肠球菌对抗菌药物的耐药率和敏感率(%)Table 3 Antimicrobial susceptibility of 75 strains of vancomycin-resistant E.faeciumand E.faecalis to antimicrobial agents(%)

表4 不同科室患者分离的粪肠球菌和屎肠球菌对各种抗菌药物的耐药率和敏感率(%)Table 4 Antimicrobial susceptibility of the E.faecalis and E.faeciumto antimicrobial agents in terms of where the strains were from
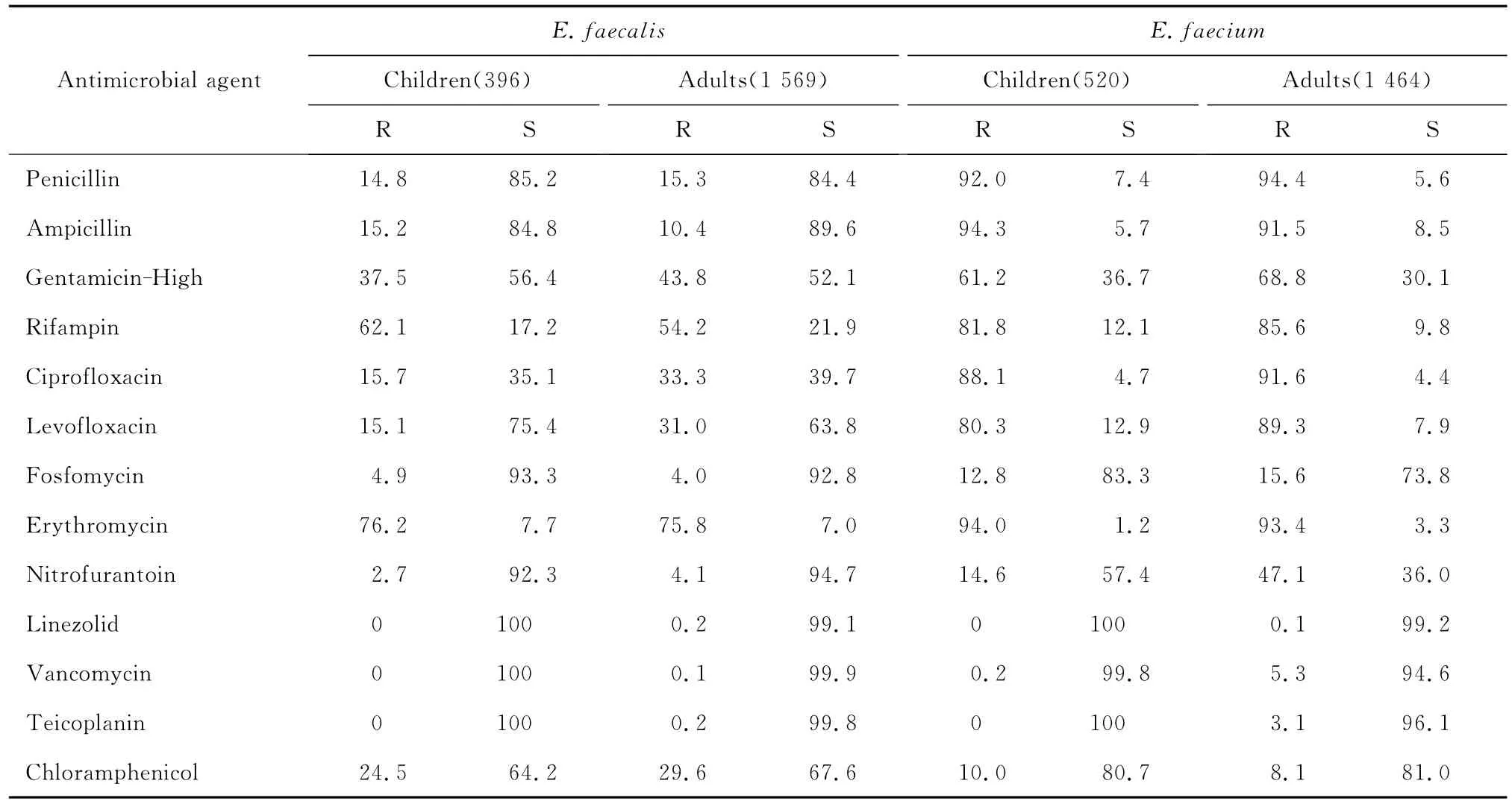
表5 儿童与成人患者中分离的粪肠球菌和屎肠球菌对各种抗菌药物的耐药率和敏感率(%)Table 5 Antimicrobial susceptibility of the E.faecalis and E.faeciumstrains isolated from children and adult patients(%)
讨 论
近年来,随着抗菌药物的广泛应用、各种侵袭性医用装置的使用以及免疫缺陷人群的增加,肠球菌属细菌所致的医院感染逐渐增多,主要引起尿路感染、血流感染和腹腔感染。在尿路感染中肠球菌属细菌所占比率仅次于大肠埃希菌,而在血流感染中则居第3位[2-3]。本次监测结果表明,在肠球菌属所致感染中屎肠球菌已占45.1%,略超粪肠球菌(44.9%),较2010年的监测数据有所增高,可能与屎肠球菌的高耐药性有关[4]。在门急诊患者中肠球菌属细菌主要引起尿路感染,以粪肠球菌为主,而ICU患者除尿路感染外,血流感染亦较为多见,病原菌以屎肠球菌为主。
万古霉素、替考拉宁、利奈唑胺对肠球菌属细菌依然保持极强的抗菌活性,粪肠球菌和屎肠球菌中VRE检出率分别为0.1%和3.6%,但各地VRE的检出率差异较大(0~23%)。2004年美国670所医院对肠球菌属的耐药监测显示,VRE位于医院耐药菌第2位,2005年VRE发生率为28.0%。另一项由28个国家700个临床微生物实验室参加的欧洲1999—2002年EARSS监测资料报道,粪肠球菌对万古霉素耐药菌株占7.0%,屎肠球菌为37.0%[5-6]。相对于欧美国家,国内VRE分离率仍较低,但近年来在一些综合性医院已有所上升,尤其是万古霉素耐药的屎肠球菌。国内外分子流行病学资料证实,多数引起人类感染的VRE是CC17克隆群屎肠球菌,它们除了对万古霉素耐药外,还对氨苄西林、大环内酯类和喹诺酮类抗菌药物耐药,这些菌株通常携带与致病力有关的esp毒力因子基因[7-8]。利奈唑胺在体外对粪肠球菌及屎肠球菌包括VRE仍有良好的抗菌活性,但国外已有利奈唑胺和万古霉素均耐药肠球菌属及其在医院内播散的报道[9-10]。本次监测结果发现,VRE中仅2株对利奈唑胺呈中介,利奈唑胺耐药率低可能与其在国内应用时间较短有关。
与2010年耐药监测数据相比,粪肠球菌对呋喃妥因、磷霉素和氨苄西林仍保持较高的敏感率,耐药率分别为4.1%、4.2%和11.5%。屎肠球菌耐药率明显高于粪肠球菌,与2010年中国CHINET监测资料相比耐药率无明显变化,对氨苄西林耐药率已超过90.0%,对高浓度庆大霉素耐药率接近70.0%,对磷霉素耐药率相对较低,为14.4%。粪肠球菌和屎肠球菌对氟喹诺酮类药物、红霉素、利福平敏感性均较差。不同标本来源的粪肠球菌和屎肠球菌耐药性无明显差异。ICU患者中分离的粪肠球菌对氨苄西林、喹诺酮类抗菌药物的耐药率明显高于门急诊患者和住院非ICU患者。
儿童患者中分离的粪肠球菌和屎肠球菌对抗菌药物的耐药率与成人患者相仿,较2010年耐药监测数据有所上升;并出现了3株VRE菌株,均为屎肠球菌。儿童患者分离的粪肠球菌对磷霉素和呋喃妥因仍有较好的敏感性,耐药率<5.0%。儿童患者中分离的屎肠球菌耐药率较2010年有所上升,对磷霉素和呋喃妥因的耐药率分别为13.1%和19.6%,但两者仍可用于治疗儿童患者中肠球菌属细菌引起的尿路感染。
[1]Clinical and Laboratory Standards Institute.Performance standards for antimicrobial susceptibility testing[S].Twenty-first Information Supplement,2011,M100-S21.
[2]杨青,陈晓,孔海深,等.Mohnarin2010年度报告:尿标本细菌耐药监测[J].中华医院感染学杂志,2012,22(3):476-480.
[3]李光辉,朱德妹,汪复,等.2010年中国CHINET血流感染的病原菌分布及耐药性[J].中国感染与化疗杂志,2012,12(4):251-258.
[4]杨青,俞云松,倪语星,等.2010年中国CHINET肠球菌属耐药性监测[J].中国感染与化疗杂志,2012,12(2):92-97.
[5]Diekema DJ,BootsMiller BJ,Vaughn TE,et al.Antimicrobi-al resistance trends and outbreak frequency in United States hospitals[J].Clin Infect Dis,2004,38(1):78-85.
[6]Tenover FC,McDonald LC.Vancomycin-resistantstaphylococciandentercococi:epidemiology and control[J].Curr Opin Infect Dis,2005,18(4):300-305.
[7]Willems RJ,Top J,van Santen M,et al.Global spread of vancomycin-resistantEnterococcusfaeciumfrom distinct noso-comial genetic complex[J].Emerg Infect Dis,2005,11(6):821-828.
[8]Liu Y,Cao B,Gu L,et al.Successful control of vancomycinresistantEnterococcusfaeciumnosocomial outbreak in a teaching hospital in China[J].Am J Infect Control,2012,40(6):568-571.
[9]Noskin GA,Siddiqui F,Stosor V,et al.Invitroactivities of linezolid against important gram-positive bacterial pathogens including vancomycin-resistantenterococci[J].Antimicrob Agents Chemother,1999,43(8):2059-2062.
[10]Herrero IA,Issa NC,Patel R.Nosocomial spread of linezolid-resistant,vancomycin-resistantEnterococcusfaecium[J].N Engl J Med,2002,346(11):867-869.

