《请您诊断》病例77答案:黄色肉芽肿性肾盂肾炎
金明花,刘智明,葛晶,王禹,关文斌
病例资料 患者,女,67岁,因受凉后出现夜间发热,体温高达39.2℃,伴寒战,抗感染治疗1周仍为持续低热状态。血常规:白细胞增高,尿常规:白细胞(+),红细胞(+)。
CT平扫示左肾实质弥漫肿大,皮质下可见局部低密度影,左肾筋膜增厚,筋膜下脂肪间隙内不规则密度增高影,左肾前筋膜与周围肠管粘连(图1);动脉期示左肾不均匀强化,皮质强化带连续性中断,部分皮质轻度强化,皮质下可见不规则低密度灶无明显强化(图2);静脉期示肾髓质为主的病灶区较动脉期进一步强化,皮质强化程度较对侧皮质低,髓质区较对侧强化更明显,肾髓质轮廓模糊,靠近病灶区皮质变薄,部分肾髓质正常结构消失,局部可见小空洞样不规则强化影,洞内有小结节样明显强化影,洞壁周围可见环形无强化区,周围皮质受压、变薄(图3);另一层面平扫见增厚肾实质,肾前筋膜增厚、粘连(图4);动脉期示正常肾实质强化轮廓连续性消失,肾实质及肾髓质结构模糊,靠近皮质区见多发条形低密度影,在皮质下与肾轮廓平行,无明显强化(图5);静脉期示肾髓质区弥漫性较对侧髓质强化明显,皮质区强化较对侧淡,皮质下条形低密度仍无明显强化(图6)。超声显示左肾实质增厚(图7、8)。
术中所见:全麻下开左上中腹,暴露肾周脂肪囊,可见肾周脂肪囊菲薄,向上游离脾肾韧带,切开肾脏见肾实质部较多脓腔、不相通,其内充满脓汁,部分肾实质被脓腔挤压变薄。
术后病理检查:肉眼所见肾实质内见数个直径0.5~0.7cm灰白色脓性渗出区,肾盏、肾盂内未见明显肿块。光镜下显示肾实质内见多个脓肿,肾组织破坏,大量纤维组织增生,及淋巴细胞、浆细胞、单核细胞及大量组织细胞增生,部分区域细胞呈透明样,肾小球、肾小管萎缩、变性、消失(图9)。免疫组化检查:透明样细胞CD68阳性,CK、CKH、CD10、Villin、Vim 均阴性,Ki-67阳性细胞数约占10%(图10)。病理诊断:左肾多发脓肿,左肾黄色肉芽肿性肾盂肾炎,
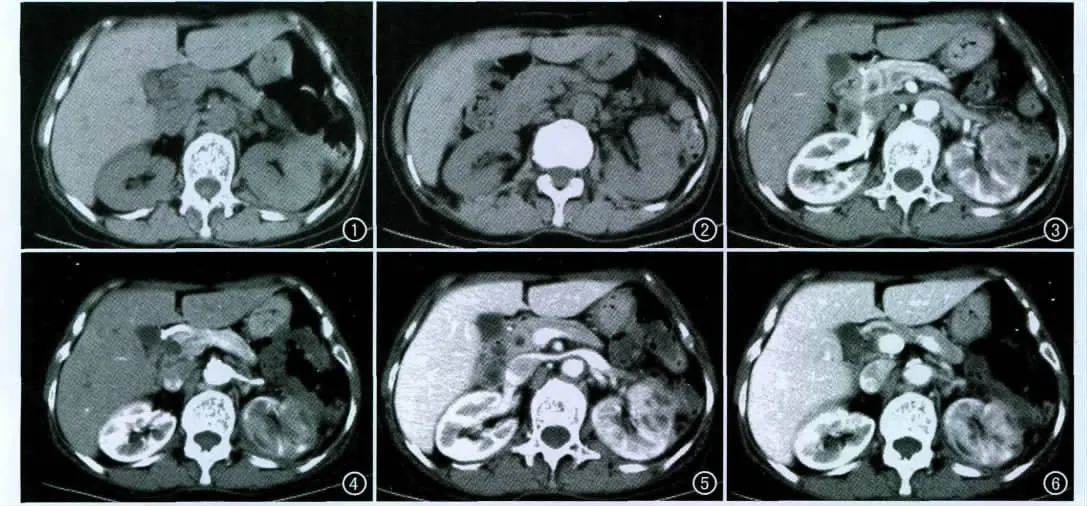
图1 CT平扫示左肾实质弥漫肿大,皮质下可见局部低密度影(箭),左肾筋膜增厚,筋膜下脂肪间隙内不规则密度增高影,左肾前筋膜与周围肠管粘连。 图2 另一层面CT平扫示增厚肾实质,肾前筋膜增厚、粘连。 图3 增强扫描动脉期示左肾不均匀强化,皮质强化带连续性中断,部分皮质轻度强化,皮质下可见不规则低密度灶(箭)无明显强化。 图4 另一层面动脉期示正常肾实质强化轮廓连续性消失,肾皮质及肾髓质结构模糊,靠近皮质区见多发条形低密度影(箭),在皮质下与肾轮廓平行,无明显强化。 图5 静脉期示肾髓质为主的病灶区较动脉期进一步强化,皮质强化程度较对侧皮质低,髓质区较对侧明显更强化,肾髓质轮廓模糊,靠近病灶区皮质变薄,部分肾髓质正常结构消失,呈小空洞样不规则强化影(箭),洞内有小结节样明显强化影,洞壁周围可见环形无强化区,周围皮质受压、变薄。 图6 另一层面静脉期示肾髓质区弥漫性较对侧髓质强化明显,皮质区强化较对侧淡,皮质下条形低密度仍无明显强化(箭)。

图7 超声示左肾实质厚薄不均,下极处明显增厚,最厚处3.8厘米(箭),无明显边界,该处血流信号未见明显改变。 图8 超声示右侧正常肾,少量积水,肾实质无增厚。 图9 镜下示大量纤维组织增生,及大量组织细胞(箭)增生(×200,HE)。图10 镜下示组织细胞(箭)CD68阳性表达(×200)。
讨论 黄色肉芽肿性肾盂肾炎(xanthogranulomatous pyelonephritis,XGP)是由细菌感染引起的特殊类型的亚急性和慢性肾盂肾炎,较少见,近年来报道增多[1],约占慢性肾盂肾炎的0.6%[2]。多数学者认为慢性尿路梗阻和创伤、感染在疾病的发生和发展中起很重要的作用,是人体对外来损伤的一种异常或过度反应。本病好发于中年女性。临床特点主要有发热、腰痛、消瘦、乏力、食欲不振等症状,大多无尿频、尿急、尿痛、血尿等泌尿系症状。影像学上易误诊为肾结核、肾癌,XGP的CT增强扫描表现有一定特异性。肾实质中低密度液性病灶、肾周蔓延引起肾包膜的广泛炎症、局部粘连是XGP的特征性CT表现。而肾癌的典型征象是CT增强扫描时间-密度曲线为“速升速降”型[5]。肾结核常伴结核中毒症状,常表现为肾髓质、肾乳头旁或肾实质内单个或多发大小不等囊腔,类似XGP表现,但结核灶常与肾盏相通,肾实质萎缩,伴输尿管结核及膀胱结核,增强扫描可见对比剂进入肾盏,这一点不同于XGP,后者空洞互不相通,肾结核常见不规则点状、壳状、块状钙化灶,可扩散至肾周形成冷脓肿,均有助于与XGP鉴别。但本病最终确诊需依赖组织学和免疫组化检查。镜下结构比较特别,呈肉芽肿样组织结构,巨噬细胞吞噬类脂小滴后变呈泡沫样,形成特征性的黄色瘤细胞,肾间质纤维组织明显增生。目前多主张XGP应施行手术治疗,患肾切除或部分切除,但沈昌理等[6]报道1例行长期置管引流、抗感染治疗后得到治愈。
[1]Nishimura M,Arai E,Katamura E.Xanthogranulomatous pyelonephritis:clinical experience of 8cases[J].Hinyokika Kiyo,1988,34(7):1211-1216.
[2]梁萌,孙琪.黄色肉芽肿性肾盂肾炎[J].临床肾脏病杂志,2008,8(6):254-256.
[3]Zorzos I,Moutzouris V,Korakianitis G,et al.Analysis of 39cases of xanthogranulomatous pyelonephritis with emphasis on CT findings[J].Scand J Urol Nephrol,2003,37(4):342-347.
[4]Goldman SM,Hartman DS,Fishiman EK,et al.CT of Xanthogranulomatous pyelonephritis:radiologic-pathologic correlation[J].AJR,1984,142(5):963-969.
[5]南喜文,乔英,李键丁.肾细胞癌的螺旋CT增强扫描诊断[J].中国医学影像技术,2006,22(5):758-760.
[6]沈昌理,张治贤.黄色肉芽肿性肾盂肾炎9例报告[J].临床泌尿外科杂志,2000,15(4):353-354.