儿童多发性大动脉炎64层螺旋CT血管成像临床诊断价值初探
胡迪,彭芸
大动脉炎是指主要累及主动脉及其分支,也可累及其它大动脉的慢性进行性、非特异性炎性病变。分为原发性和继发性大动脉炎,原发大动脉炎又分为多发大动脉炎和巨细胞动脉炎。多发性大动脉炎(Takayasu arteritis,TA)又称Takayasu病、缩窄性大动脉炎、无脉症、高安病等,是一种病因不明的累及主动脉及其主要分支的自身免疫性非特异性炎症性疾病。临床表现复杂多样,可引起不同部位的动脉狭窄、闭塞或瘤样扩张[1-2]。儿童TA较为少见,因其临床表现缺乏特征性,有较多患儿发现时已处于病程中晚期。近年来随着医疗水平的提高,越来越多的TA患儿早期得到确诊。本文通过回顾分析本院37例TA患者MSCTA图像特点,探讨其临床应用价值。
材料与方法
1.一般资料
回顾性分析2006年-2011年本院37例TA患儿的影像学资料,其中女28例,男9例,年龄2~16岁,平均9.7岁,病程2个月~8年。全部病例均参照1990年美国风湿病协会制订的大动脉炎诊断标准经临床确诊:①出现症状或体征时年龄<40岁;②肢体间歇性运动障碍,活动时一个或更多肢体出现乏力、不适或症状加重,尤以上肢明显;③一侧或双侧肱动脉搏动减弱;④双侧上肢收缩压差>10mmHg;⑤一侧或双侧锁骨下动脉或腹主动脉闻及杂音;⑥动脉造影异常,主动脉一级分支或上下肢近端的大动脉狭窄或闭塞,病变常为局灶或节段性,且不是由动脉硬化、纤维肌发育不良或类似原因引起。符合上述6项中的3项并除外先天性主动脉、肾动脉狭窄、原发性高血压及其它血管炎疾病即可确诊[3]。以血沉≥20mm/h作为判断疾病活动性的标志[4]。37例患者主要临床表现:发热12例,乏力5例,腹痛4例,头痛2例,高血压15例,颈部血管杂音3例(均为双侧),上肢单侧脉搏消失1例,心脏增大伴呼吸困难9例,蛋白尿3例,关节肿胀1例,左眼底出血并视神经受累1例。主要实验室指标:活动期血沉增快,C3、C5、CRP蛋白升高,部分患者免疫系统功能紊乱,CD3、CD4、CD8比例异常,白细胞计数增多,血小板增高,免疫球蛋白IgG、IgM不同程度增高;1例患者血清抗主动脉抗体阳性,2例狼疮抗体阳性,1例B27阳性,1例EB病毒阳性。全部37例患者均行常规激素冲击治疗,以血沉恢复正常、体征缓解为治疗有效标志[5]。
2.影像学检查
采用GE Lightspeed 64层螺旋CT扫描仪。扫描参数:80~120kV,自动管电流调节,噪声指数10~12,准直器宽度0.625mm,重建间隔0.625mm,螺距0.984~1.375,扫描范围根据每次检查要求分为胸部大血管增强、腹部血管增强、颈部血管增强三种。对比剂为威氏派克320mg I/mL,剂量1~2mL/kg,总量不超过100mL。经静脉高压注射器注射,流率0.8~2.5mL/s,动脉期一般自注射药物至扫描约15s,静脉期自注射药物延迟38~40s。37例患者均于初诊时行CTA检查,激素冲击治疗后根据实验室检查结果的恢复、稳定及体征表现的好转,分别间隔1个月、2个月、1年、2年、3年、5年和8年行CTA复查,每例患者CTA检查次数3~7次。
3.图像后处理和分析
将获得的原始数据进行以0.625mm层厚和间隔进行重建。所得数据传至工作站(ADW4.3),根据观察结构的不同选择多平面重组(multiplanar reformation,MPR)、最大密度投影(maximum intensity projection,MIP)和容积再现(volume rendering,VR)技术进行图像重组,结合横轴面图像对病变区进行观察,明确受累血管的部位、范围及程度。初诊时按Lupi-Herrea分类法分为4型。Ⅰ型(头臂动脉型):主要累及主动脉弓及分支;Ⅱ型(肾主动脉型):累及胸主动脉和腹主动脉及分支;Ⅲ型(Ⅰ型+Ⅱ型):累及上述2组或2组以上血管;Ⅳ型:累及任何类型的体动脉和肺动脉[3]。初诊及复诊时按管腔情况分为3型:狭窄-阻塞型、扩张型(包括动脉瘤形成)和混合型(扩张和狭窄-阻塞并存)。管腔狭窄程度分轻度、中度、重度狭窄和闭塞,管腔狭窄程度≤50%为轻度狭窄,51%~79%为中度狭窄,80%~99%为重度狭窄[1-5]。
结 果
37例患儿初诊时MSCTA检查显示受累血管共150支,狭窄-阻塞型37支,其中5支管腔闭塞,4支伴有细小侧支循环形成,1支伴局部血栓形成;扩张型11支,部分管壁伴有钙化;其余为混合型。狭窄血管中17支轻度狭窄、102支中度狭窄、15支重度狭窄、5支完全闭塞。
按Lupi-Herrea分类法包括Ⅰ型2例,Ⅱ型18例,Ⅲ型15例,Ⅳ型2例。不同类型多发性大动脉炎累及血管情况见表1。
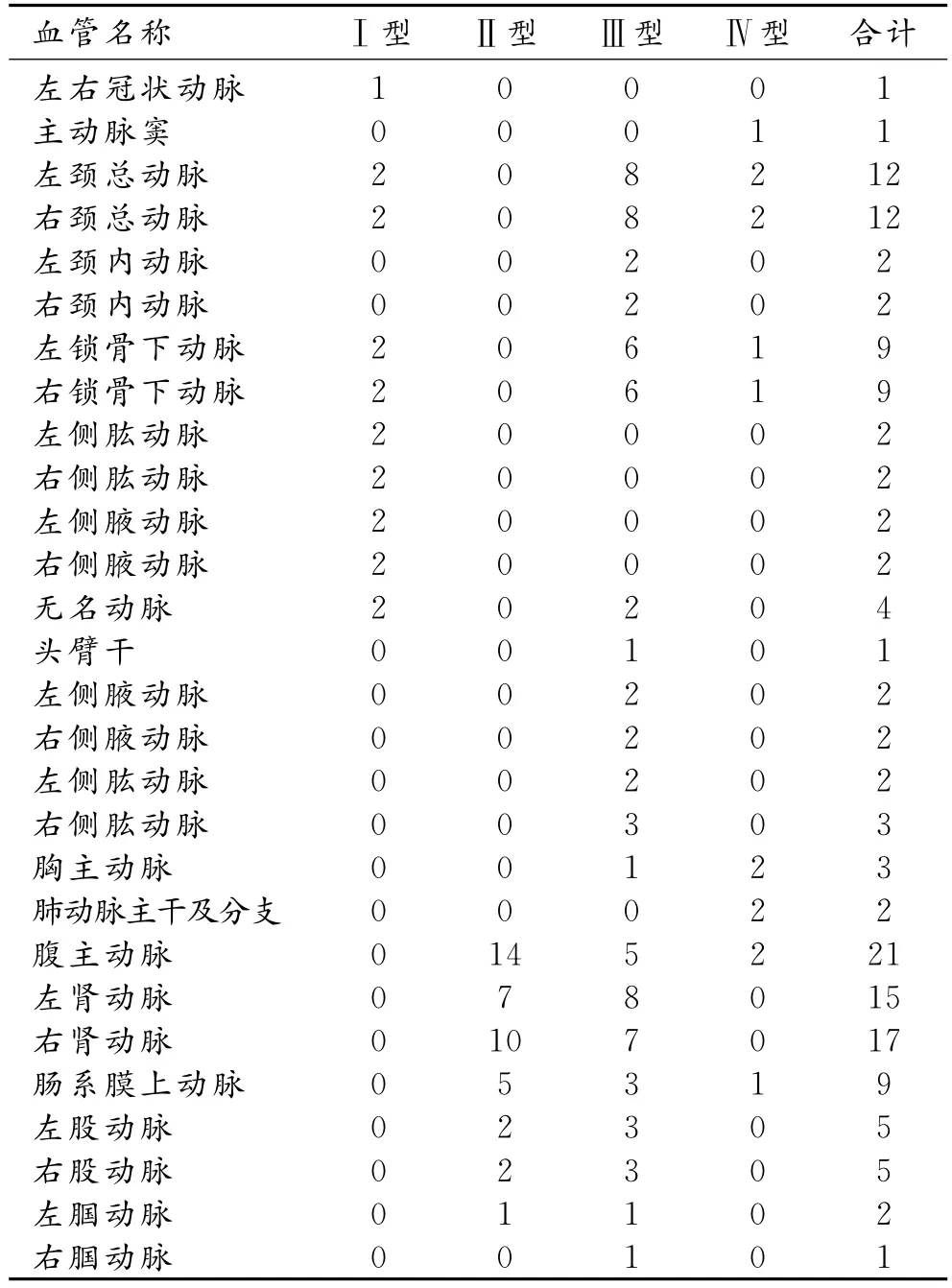
表1 不同类型多发性大动脉炎累及血管情况 (例)
除1例为单处病变外,其余患儿均为病变累及2支或2支以上血管。Ⅰ型中仅2例患儿,受累血管包括颈总动脉、锁骨下动脉、肱动脉,腋动脉和无名动脉;Ⅱ型中最常受累血管依次为腹主动脉(14例,78%)、右肾动脉(10例,56%)、左肾动脉(7例,39%)以及肠系膜上动脉(5例,28%);Ⅲ型中最常受累的血管依次为双侧颈总动脉和左侧肾动脉(各8例,53%)、右肾动脉(7例,47%)、双侧锁骨下动脉(各6例,40%),且有1例累及左冠状动脉及主动脉窦;Ⅳ型中最常受累的血管为双侧颈总动脉、胸主动脉、肺动脉及腹主动脉(各2例),亦有1例累及左右冠状动脉。
不同时期受累血管均有不同程度的管壁增厚(2.0~7.0mm)。活动期37例管壁均增厚显著,CT上呈环形低密度水肿状态,增强扫描有不均匀强化(图1a、b),管腔呈不同程度狭窄(图2),部分可见栓子的充盈缺损影,血管所灌注的脏器呈现不同程度缺血、水肿、梗死状态。激素冲击治疗后,病情缓解,实验室指标恢复正常,病程处于非活动期,CT可见管壁走形僵硬,增厚不同程度减轻,局部可有囊样扩张(图3),管壁密度增高,部分可见斑片状或环形钙化,增强扫描无强化,偶可见侧支循环形成;受累管壁增厚逐渐减轻,病变较轻血管甚至可以完全恢复正常血管状态(图1c)。
讨 论
多发性大动脉炎是一种以全身大动脉损害为主的血管性疾病,患病率为2.6/100万,男∶女为1∶3.2~1∶10,30岁以前发病占90%,40岁以后少见,小儿病例较少,占总数病例的6%,乳幼儿亦可罹患[6-8]。儿童中发病率在各种血管炎中仅次于过敏性紫癜和川崎病而居第3位。TA的病因及发病机制目前尚不清楚。儿童TA一般认为是一种自身免疫性疾病,可能由结核杆菌或链球菌、立克次体等在体内的感染,诱发主动脉壁和(或)其主要分支动脉壁的抗原性,从而产生抗主动脉壁的自身抗体,发生抗原抗体反应引起主动脉和(或)主要分支管壁的炎性反应[9]。其中结核感染较受关注,许多学者均报告TA患儿较健康儿童有较高的结核菌素阳性率[10-12]。此点在本组病例中亦有显著体现,37例中有16例患儿表现为不同程度的结核感染或PPD阳性,均进行了标准的抗结核治疗。亦有研究表明TA患儿多在青春期前后发病,而这一时期正是内分泌不平衡最显著的时期,考虑发病与体内激素水平相关[12]。本文中患儿发病年龄跨度较大,暂无法支持这一论点。小儿多缺乏明显的早期症状,急性炎症期表现常以突发抽搐、偏瘫、力衰竭为主诉而就诊,其中以发热、腹背痛、高血压、头痛、咳嗽、乏力、呼吸困难、心衰多见。本文亦有部分病例于初诊时CTA显示管壁增厚的同时伴有钙化,实验室指标和临床症状又提示病程处于活动期,可以认为患儿处于不自知的动脉炎复发状态,即病情初发时由于症状不典型而未就诊。同时充血性心力衰竭在儿童TA中发病率较成人高,约为37%~62%[10-12]。本文病例中亦有7例患儿伴发心衰。儿童大动脉炎可并发其它风湿性疾病,如少年性风湿性关节炎(Still综合症)、伴脾大和淋巴结肿大的儿童多发性关节炎等[10-12]。
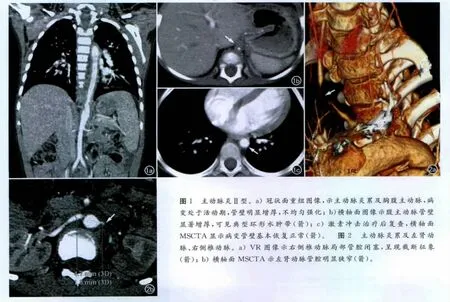
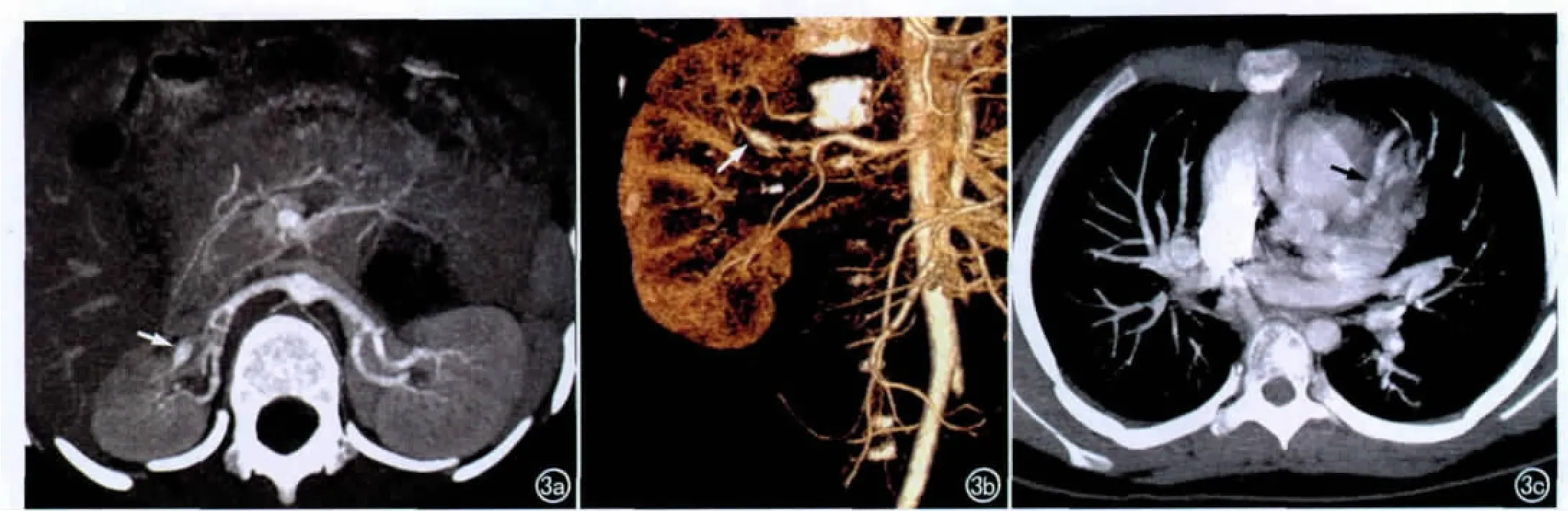
图3 主动脉炎Ⅲ型。a)MIP重组图像,示主动脉炎累及右肾动脉,局部管腔狭窄后扩张(箭);b)VR重组图像示右肾动脉狭窄后扩张(箭);c)横轴面CTA图像显示主动脉炎累及冠脉,冠脉普遍扩张(箭)。
TA病理一般分为血管炎前期、血管炎渗出期、纤维化期,临床理想状态是在第一期诊断并治疗,但目前还没有一种影像学检查方法能在血管壁炎症前期进行诊断,目前的焦点较多集中在血管炎渗出期,即活动期的诊断方面。临床上通常以血沉≥20mm/h作为判断疾病活动性的标志。具有下列2项以上新近出现或加重的临床表现表明病情活动:①全身症状如发热、骨骼、肌肉症状;②血沉增高;③血管缺血或炎性反应的特点:如间歇跛行、脉搏减弱或无脉、血管杂音、血管疼痛、血压不对称等;④血管造影异常[4]。血管造影虽为诊断本病的金标准,具有图像清晰、空间分辨力和密度分辨力高等优点,但TA活动期并不宜行DSA检查,且于病变还没有发展到血管狭窄时,血管造影无法及时发现病变,加之此种侵入性操作大剂量的射线,家长及患儿接受度较低,故对儿童并不适于初诊或长期操作监测病情。随着螺旋CT的广泛应用,很多研究表明CTA能较准确地诊断主动脉及其分支以及肺动脉病变[13]。Yamada等[14]曾报道 CTA 诊断 TA 的敏感度和特异度可分别高达95%和100%。64排螺旋MSCTA凭借其快速、创伤小、多角度观察等优势逐渐成为替代DSA的儿童活动期诊断金标准[15-18]。本文中37例患儿均由MSCTA结合临床症状、实验室检查确诊,且此法已成为本院初诊动脉炎的首选检查方法。
64层MSCTA主要通过动脉壁的改变,包括壁的增厚程度、强化形式、管壁钙化及附壁血栓来评估TA病情变化。一般以主动脉血管壁厚度>1.5mm,分支血管管壁>1.0mm视为异常增厚,活动期管壁增厚一般较为显著(3.8~6.5mm),而非活动期管壁增厚程度轻(1.4~3.5mm)[15-18]。同时如增强扫描时管壁强化和环状低密度影提示疾病为活动期,而管壁无强化、平扫管壁密度增高伴钙化提示为非活动期[19]。按管腔形态分型包括狭窄-阻塞型、扩张型(包括动脉瘤形成)和混合型(扩张和狭窄-阻塞并存);其中按管腔狭窄程度分轻、中、重度狭窄和闭塞。本文37例患儿病变血管活动期管壁呈不同程度增厚,约3.4~7.0mm,走形僵硬,CT平扫可见环形低密度水肿状态带,增强扫描血管壁不均匀强化,管腔呈不同程度狭窄,部分管腔内亦可见不规则的充盈缺损影,考虑栓子形成,相应血管灌注脏器呈现不同程度缺血、水肿、梗死状态,临床常伴发由缺血引起的腹痛或相应肢体痛;非活动期管壁增厚较活动期不同程度减轻,约1.1~3.2mm,CT平扫可见管壁走形僵直,管腔局部因活动期病变程度不同,可以表现为闭塞、狭窄或囊样扩张;闭塞血管局部呈截断改变或胡萝卜须状改变,部分其旁可见细小侧枝血管,相应脏器缺血、梗死部分进一步加重,部分因侧枝循环建立而略有改善;而囊样扩张血管可以表现为管状、柱状、甚至瘤样扩张。本文所述病例中尚未见因动脉壁瘤样扩张破裂出血情况;非活动期管壁密度较活动期增高,部分局部可见斑片状或环形钙化,增强扫描管壁无强化。受累血管初诊时按管腔形态分型狭窄-阻塞型占25%,其中完全闭塞占13.51%,10.81%伴有细小侧支循环形成,2.70%伴局部有血栓形成;扩张型占7.30%,部分管壁伴有钙化(患儿就诊时已处于不自知的复发状态);混合型占68%。按狭窄程度评价,约12.23%轻度狭窄、73.38%中度狭窄、10.79%重度狭窄、3.60%完全闭塞。激素冲击治疗后,大部分病变血管范围逐渐减少,管壁增厚减轻,管腔横径逐渐回复,受累较轻血管甚至可以完全恢复正常血管状态。据文献报道多发性大动脉炎按Lupi-Herrea分类儿童以Ⅱ、Ⅲ型多见,尤其以Ⅲ型为主;而侵犯血管以头臂动脉受累最多,其次为:左锁骨下动脉(90%)、颈动脉(45%)、椎动脉(25%)、肾动脉(20%)、冠状动脉(5%),甚至还可以累及到肺动脉。本文患儿也以Ⅱ、Ⅲ型最为常见,但以Ⅱ型为主,高达49%,累及血管则以腹主动脉(14%)、双肾动脉(10%~11%)、双颈总动脉(10.26%)、双侧锁骨下动脉(6%)及肠系膜上动脉(6%)受累为主,此点较文献略有不同,但亦有5%病例累及肺动脉、冠状动脉。
同时我们认为,鉴于64层MSCTA在血管成像后处理的优势,对于动脉炎病变情况的评价不仅可以通过横轴面图像,还可以通过 MPR、VR、MIP等常用血管后处理程序得到多方位、多角度的图像,直观、精确测量狭窄累及的范围和程度,较好地观察血管内腔变化以及TA血管壁的轻微形态改变,可在早期无管腔狭窄时进行评价,避免及延缓血管狭窄或闭塞的发生,对于临床医师特别是外科医师,可以更为立体全面地展示狭窄段的细部解剖,有利于手术和治疗方案的制定。
超声与MSCTA一直是诊断多发性大动脉炎中互为补充的手段,是反映早期、潜在炎症敏感的检测手段,但因肠腔气体等干扰,一次观察范围较为有限,无法提供直观、全面的形态学改变,在检测如锁骨下动脉远端等病变位置较深的血管时,还是较为困难[20-21]。虽尚无文献比较两者发现早期病变的敏感度及准确度,但Khandelwal等[22]应用CTA对15例TA患者进行了检查研究,提示CTA不仅可以发现TA累及血管的早期病变,且在评估TA是否处于活动期可能比血清学检查更敏感。同时笔者认为累及肺动脉及冠状动脉的病变,超声可能会因检查困难而漏诊,而MSCTA却显示清晰,此点在上文已有展示。
综上所述,笔者认为MSCTA敏感度、准确度高,可为临床诊断、分型、评价及预后判断提供明确直观的客观指标,可作为儿童多发性大动脉炎的首选检查方法。
(注:1mmHg=0.133kPa)
[1]李楠.多发性大动脉炎的临床治疗进展[J].中国心血管杂志,2006,11(3):226-228.
[2]高凤兰.多发性大动脉炎主动脉破裂尸检及文献复习[J].临床与实验病理学杂志,2007,23(5):583-586.
[3]岳爱红,肖慧捷,钟旭辉,等.儿童多发性大动脉炎10例[J].实用儿科临床杂志,2010,25(1):31-33.
[4]李亚男,李善玉,刘丽.儿童多发性大动脉炎25例回顾性分析[J].临床儿科杂志,2011,29(12):1149-1151.
[5]秦冬雪,范新.大动脉炎的影像学诊断比较探讨[J].医学与哲学,2011,32(5):42-43.
[6]李洪亮.多发性大动脉炎的研究进展[J].现代医药卫生,2006,22(22):3443-3444.
[7]邓小虎,黄烽.大动脉炎159例回顾性临床分析[J].中华风湿病学杂志,2006,10(1):39-43.
[8]关晓旭,陈明,丁丽华.大动脉炎的临床特征[J].中华风湿病学杂志,2003,7(4):241-242.
[9]王梅英,张源潮.多发性大动脉炎发病机制研究进展[J].现代免疫学,2009,29(3):262-265.
[10]孔瑞泽,金辉.大动脉炎的诊治进展[J].中国血管外科杂志,2011,3(4):248-250.
[11]李彩凤.多发大动脉炎的诊治与预后[J].中国小儿急救医学,2009,16(5):423-425.
[12]李新香,杨思睿,翟淑波.儿童大动脉炎35例临床分析[J].中国妇幼保健,2009,24(32):4557-4559.
[13]罗松,张龙江,周长圣,等.CTA在大动脉炎诊断中的应用价值[J].放射学实践,2012,27(8):816-819.
[14]Yamada I,Nakagawa T,Himeno Y,et al.TA:evaluation of the thoracic aorta with CT angiography[J].Radiology,1998,209(1):103-109.
[15]Abrawi SA,Fouillet-Desjonqueres M,David L.Takayasu arteritis in children[J].Pediatric Rheumatology,2008,6(1):17-22.
[16]Cong XL,Dai SM,Feng X.Takayasu′s arteritis:clinical features and outcomes of 125patients in China[J].Clin Rheumatol,2010,29(9):973-981.
[17]Roberti I,Reisman L,Churg J.Vasculitis in Childhood[J].Pediatr Nephrol,1993,7(4):479-489.
[18]Baumgartner D,Sailer-Höck M,Baumgartner C.Reduced aortic elastic properties in a child with Takayasu arteritis:case report and literature review[J].Eur J Pediatr,2005,164(11):685-690.
[19]李蓓,史新平,陈文华,等.多层螺旋CT血管成像在多发性大动脉炎诊断中的临床价值[J].中国CT和 HRI杂志,2010,8(5):58-60.
[20]常影春,魏荣丽.多发性大动脉炎的超声检测现状及进展[J].疑难病杂志,2008,7(9):574-575.
[21]钟兴,黄君,李建均.多发性大动脉炎的超声诊断进展[J].中国医学影像学杂志,2005,13(4):295-297.
[22]Khandelwal N,Kalra N,Garg MK,et al.Multidetector CT angiography in Takayasu arteritis[J].Eur J Radiol,2011,77():369-374.