氯沙坦钾与螺内酯治疗充血性心力衰竭的分析
叶 芊 张建虎 王朝森
(北京市监狱管理局清河分局医院,北京 100070)
充血性心力衰竭充血性心力衰竭是一种常见病,氯沙坦钾与螺内酯联合治疗充血性心力衰竭94例其疗效肯定,现报道如下。
1 资料与方法
1.1 一般资料
选2009年1月至2011年12月我院所收治的充血性心力衰竭病例94例,均为男性,所有病例均经临床症状、体征、心脏彩色多普勒检查,按NYHA分级标准心功能符合Ⅲ~Ⅳ级,将全部病例按随机数字表法分为治疗组与对照组,治疗组48例,年龄50~68岁,心功能Ⅲ级34例,心功能Ⅳ级14例,其中冠心病26例,高血压性心脏病15例,肺源性心脏病3例,扩张型心脏病2例,风湿性心脏病2例。对照组46例,心功能Ⅲ级31例,心功能Ⅳ级15例,年龄52~72岁,其中冠心病24例,高血压性心脏病13例,肺源性心脏病4例,扩张型心脏病3例,风湿性心脏病2例。两组在年龄、心衰病因、心功能分级比较存在差异,无统计学意义。
1.2 治疗方法
全部病例均经限盐、休息、治疗原发病、控制诱因的基础上给予消心痛10mg,每日3次口服,双氢克尿噻25mg,每日2次口服,部分病例给予地高辛0.125~0.25mg,每日1次口服,治疗组在此基础上加用氯沙坦钾50mg (商品名:科素亚,杭州默沙东制品有限公司生产,50mg/片),每日1次;螺内酯20mg,每日2次,观察治疗1个月。
1.3 观察项目
在治疗过程中每日两次定时测量患者血压,心率,定期于清晨抽取静脉血,使用自动生化分析仪测定所有患者的心功能、电解质、肌酐等变化,治疗1个月后,进行心脏彩色多普勒检查。
1.4 疗效判定
显效:心功能改善Ⅱ级或以上;有效:心功能改善Ⅰ级;无效:心功能改善不足Ⅰ级或加重。
2 结 果
2.1 临床疗效
两组临床疗效比较差异有显著性(P<0.01)。见表1。
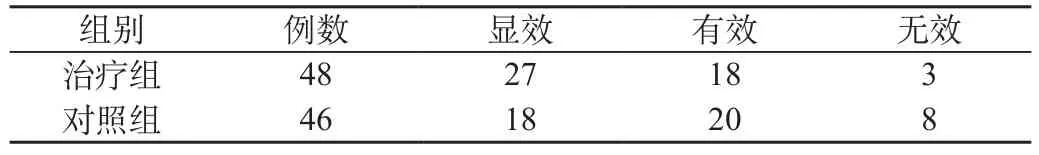
表1 两组疗效比较(例)(P<0.0122)
2.2 不良反应
治疗组2例出现乏力疲劳,不影响治疗。
3 讨 论
慢性充血性心力衰竭(CHF)的治疗主要是改变衰竭心脏的生物学性质,目前研究表明,导致心力衰竭发生发展的基本机制是心室重塑[1]。充血性心力衰竭是指在有适量静脉血回流的情况下,心脏收缩和(或)舒张功能障碍,使得心排血量不能维持组织代谢需要的一种病理状态。在临床上以心排血量不足和组织的血液灌注减少以及肺循环或体循环静脉系统淤血为特征,它是一种临床综合征。从血流动力学角度来讲,由于心肌舒缩功能障碍,导致心脏压力高于正常则诊断为心力衰竭。压力负荷过重引起的心室向心性肥厚和容量负荷过重导致的心室离心性肥厚及心室腔扩大,心室重塑是由于一系列复杂的分子和细胞机制导致心肌结构功能和表型的变化。
其次,慢性充血性心力衰竭时,神经激素的激活对血流动力学有恶化作用,对心肌也有直接毒性作用,它能促进心衰向恶化发展。因此而阻断神经内分泌激活,阻断心肌重塑是当今CHF治疗关键。近年来随着临床实践的深入和大量的医学资料证实,慢性充血性心力衰竭时 “肾素—血管紧张素—醛固酮”系统被激活,肾素及儿茶酚胺产生过度,“肾素—血管紧张素—醛固酮”受体拮抗剂治疗慢性心力衰竭已得到循证医学的证实[2],而氯沙坦钾是血管紧张素II受体(AT1型)拮抗剂,通过阻断内源性及外源性的血管紧张素II所产生的各种药理作用(包括促使血管收缩,醛固酮释放等作用);氯沙坦钾选择性地作用于AT1受体,而不会对其他激素受体和心血管中重要的离子通道的功能造成影响,对降解缓激肽的血管紧张素转化酶(激肽酶II)也不会有抑制,更不会对血管紧张素II及缓激肽的代谢过程有影响。氯沙坦钾治疗慢性心力衰竭的机制是通过拮抗血管紧张素受体使毛细血管前小动脉扩张,降低心脏后负荷,使肾脏近曲小管的钠、水重吸收减少,减少醛固酮分泌,减少水钠潴留,从而减少心脏前负荷,使血容量下降。氯沙坦钾在有潜在心血管危险因素和左心室功能减退或心力衰竭患者中可以有效改变心脏的收缩和舒张功能,改善心脏冠脉循环并抑制及逆转心肌肥厚,从而降低其发病率和病死率。螺内酯结构与醛固酮相似,为醛固酮的竞争性抑制剂,具有保钾利尿和逆转心室重塑,减少心肌纤维化,改善血管内皮功能。螺内酯血浆蛋白结合率高,结合后再释放到靶器官,有药理作用的累积滞后现象。螺内酯利尿作用较弱、起效慢,因ACEI、扩张肝肾血管改善其血流,加强螺内酯的利尿效果,两者联用对重度?CHF效果好,用小剂量螺内酯与氯沙坦钾、地高辛联用有防洋地黄中毒的补钾保障。小剂量安体舒通(20mg,1~2次/天),对抑制心血管的重构,改善心力衰竭的远期预后有较好的作用。因此,氯沙坦钾与螺内酯合用,对充血性心力衰竭的治疗有明显疗效,该药安全性高,副作用小。
[1]中华医学会心血管病学分会,中华心血管病杂志编辑委员会.慢性收缩性心力衰竭治疗建议[J].中华心血管病杂志,2002,30(1):7.
[2]王文燕.醛固酮拮抗剂螺内酯治疗慢性心力衰竭临床观察[J].浙江临床医学,2009,11(5):87.

