醛固酮瘤患者糖代谢紊乱的患病情况
张 炜 张 征 徐尔理* 魏 巍 李 岚
(中国人民解放军第四一一医院内分泌科,上海 200081)
原发性醛固酮增多症是由肾上腺皮质分泌醛固酮过多所引起的综合征,临床上主要表现为高血压及低血钾,是继发性高血压的常见病因之一,约占所有高血压人群的0.5%~2%,而醛固酮瘤占原醛症的40%~60%[1]。近年来国外有学者发现原醛症患者中糖代谢紊乱的患病率同样升高[2],但相关研究未见有国内报道。本组对近10年在我院诊治的醛固酮瘤患者临床及生化资料进行统计分析,以分析其中糖代谢紊乱的患病情况。
1 对象与方法
1.1 基本资料
收集2000年至2010年在上海四一一医院诊治的醛固酮瘤患者65例(男性34例,女性31例),另收集同期在我院行健康体检的人群40例(男性21例,女性19例)作为对照。两组间年龄比较无统计学差异(47.9±12.0)岁、(44.4±6.31)岁,(P>0.05),性别构成亦匹配,男女性别构成比(男∶女)分为1.10∶1(34∶31)及1.11∶1(21∶19)。
本组醛固酮瘤患者的入选标准包括高血、尿醛固酮及血浆肾素活性受抑等,影像学检查确诊肾上腺区占位性病变。
1.2 实验室检查项目
包括血、尿电解质,8:00卧位血醛固酮,24h尿醛固酮,8:00卧位基础及肌注速尿0.7mg/kg体质量(通常40 mg)并站立2h后激发血浆肾素活性值(PRA)[3]。
口服糖耐量试验(oral glucose tolerance test,OGTT):入选者8:00-9:00口服75g葡萄糖粉,在服前及服后30、60、120及180min抽血测血糖及胰岛素。
根据OGTT中空腹血糖(FPG,mmol/L)及空腹胰岛素(FIN,uIU/mL)结果计算胰岛素敏感指数(ISI)及HOMA指数,ISI=LN[1/(FPG×FIN)],HOMA IR=(FPG×FIN)/22.5。并根据OGTT结果计算葡萄糖及胰岛素曲线下面积(AUCG,AUCI)。
本组糖代谢紊乱、糖尿病及糖调节受损的诊断标准依据1999年WHO标准,空腹血糖≥6.1mmol/L和(或)糖负荷后2h血糖≥7.8mmol/L者诊断为糖代谢紊乱,空腹血糖≥7.0mmol/L和(或)糖负荷后2h血糖≥11.1mmol/L者诊断为糖尿病,空腹血糖6.1~7.0mmol/L和(或)糖负荷后2h血糖7.8~11.1mmol/L者诊断为糖调节受损。
所有研究对象测24h尿儿茶酚胺以排除嗜铬细胞瘤,测尿皮质醇、血皮质醇昼夜节律以排除库欣综合征。
1.3 统计学处理

表1 醛固酮瘤患者与对照组糖代谢相关指标比较

表2 伴有或不伴有糖代谢紊乱的醛固酮瘤患者糖代谢相关指标比较Tab2 Comparison of glucose metabolism measurements in patients with aldosterone-producing adenoma with or without glucose metabolism disturbance
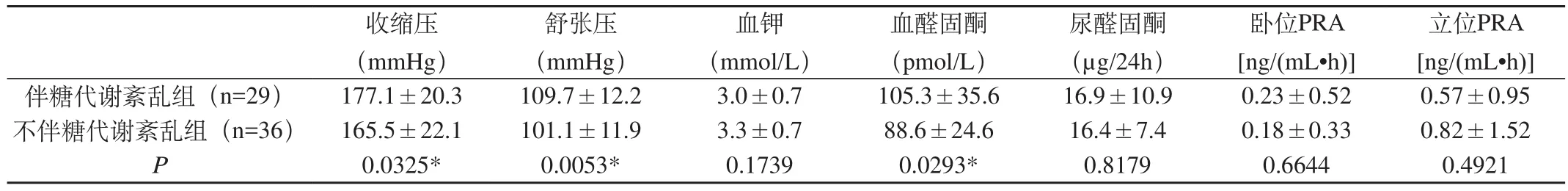
表3 伴有或不伴有糖代谢紊乱的醛固酮瘤患者临床及生化相关指标比较Tab3 Comparison of clinical and laboratory measurements in patients with aldosterone-producing adenoma with or without glucose metabolism disturbance
2 结 果
对所有醛固酮瘤患者行口服糖耐量检查,共发现伴糖代谢紊乱者36例(44.6%,29/65),高于对照组17.5%(7/40)。进一步对糖代谢紊乱的类型进行分析,醛固酮瘤患者中糖调节受损者14例(21.5%,14/65),糖尿病者15例(23.1%,15/65);对照组中糖调节受损者4例(10.0%,4/40),糖尿病者3例(7.5%,3/40),见图1。

图1 醛固酮瘤患者与对照组糖代谢紊乱患病率比较
两组糖代谢相关指标比较结果,醛固酮瘤患者AUCG、AUCI及HOMA IR均高于对照组,差异有统计学意义(P<0.05),见表1。
根据OGTT结果将醛固酮瘤患者分为伴有(组1)及不伴有糖代谢紊乱(组2)两组进行比较,两组年龄比较无统计学差异(49.9±12.2)岁、(46.3±11.8)岁,(P=0.2230),腰围比较亦无统计学差异(89.6±11.7)、(86.0±8.7),(P=0.0.2278)。两组糖代谢相关指标比较见表2,组1患者FPG、糖负荷后2h血糖(2h PPG)、AUCG及AUCI均高于组2患者,组间比较有统计学差异(P<0.05)。两组临床及生化指标比较,组1患者血醛固酮、收缩压及舒张压均高于组2患者,组间比较有统计学差异(P<0.05),其余血钾、尿醛固酮、卧位及立位PRA两者比较无统计学差异(P>0.05),见表3。相关性分析结果醛固酮瘤患者AUCG与8:00血醛固酮呈正相关(r=0.282,P=0.023)。
3 讨 论
近年来国外有学者报道在原发性醛固酮增多症患者中糖代谢紊乱的患病率升高。本组以原醛症中最常见的亚型之一,醛固酮瘤患者为研究对象,发现在醛固酮瘤患者中,根据1999年WHO标准,伴糖代谢紊乱者44.6%,糖调节受损者21.5%,糖尿病者23.1%,均高于对照组。
醛固酮瘤患者自主性分泌醛固酮增多,直接作用于胰岛素受体,从而使胰岛素的敏感性降低;醛固酮可使丝裂原活化蛋白激酶(MAPK)及蛋白激酶B(Akt2)失活,从而阻断胰岛素信号转导通路[4];醛固酮通过下调其自身受体,抑制人类前单核细胞胰岛素受体mRNA的表达及胰岛素结合作用[5];另外,醛固酮有排钾作用,导致细胞外钾浓度降低,而细胞外钾可刺激胰岛B细胞释放胰岛素[6,7],从而使患者血糖升高,导致糖耐量减退,甚至糖尿病。
在本组中,伴糖代谢紊乱的醛固酮瘤患者较不伴糖代谢紊乱的患者血醛固酮为高,相关性分析结果醛固酮瘤患者AUCG与8:00血醛固酮正相关,提示糖代谢紊乱的发生与血醛固酮的分泌相关。
综上所述,醛固酮瘤患者糖代谢紊乱的患病率升高,从而对患者造成一定的危害,而且其原因与醛固酮的高分泌有关,因此对于此类应行仔细的内分泌检查,一经确诊应积极治疗。进一步的工作可对上述患者进行随访,以观察其进手术治疗,激素高分泌状态消除后,患者糖代谢紊乱的情况是否得以改善。
[1]张炜,汤正义,王卫庆,等.原发性醛固酮增多症的分型诊断[J].中华内分泌代谢杂志,2008,24(5):517-520.
[2]Francesco F,Franco V,Chiara B,et al.Prevalence and characteristics of the metabolic syndrome in primary aldosteronism[J].J Clin Endocrinol Metab,2006,91(2): 454-459.
[3]Dai H,Kaoru N,Takahiro O,et al.Preformance of the basal aldosterone to renin ratio and of the renin stimulation test by furosemide and upright posture in screening for aldosterone-producing adenoma in low renin hypertensives[J].J Clin Endocrinol Metab,2001,86(9):4292-4298.
[4]Kraus D,Jager J,Meier B,et al.Aldosterone inhibits uncoupling protein-1,induces insulin resistance,and stimulates proin fl ammatory adipokines in adipicytes[J].Horm Metab Res,2005,37(7): 455-459.
[5]周亚茹,曾正陪,张晶,等.原发性醛固酮增多症的胰岛素抵抗及葡萄糖代谢异常[J].中华内分泌代谢杂志,2006,22(3): 294-297.
[6]Shimamoto K,Shiiki M,Ise T,et al.Does insulin resistance participate in an impaired glucose tolerance in primary aldosteronism[J].J Hum Hypertens,1994,10(2): 775-779.
[7]Schillaci G,Pirro M,Gemelli F,et al.Prognostic value of the metabolic syndrome in hypertension[J].J Am Coll Cardiol,2004,43(10):1817-1822.

