73例持续性枕横位与枕后位产程的观察及处置
持续性枕横位、枕后位是导致头位难产的重要原因,也是剖宫产和阴道手术产的主要原因之一,因此在产程中纠正枕横位、枕后位日益受到产科工作者的重视。为降低剖宫产率,提高孕妇自然分娩率、保证产科质量,同时又减少对孕妇的医疗干预,笔者对2010年4月—2011年3月我科发生的73例持续性枕横位、枕后位产妇严密观察产程,采用自由体位管理,无产程异常时不进行医疗处置,不过早行徒手转胎位,46例(63.01%)在活跃晚期及第二产程自然转为枕前位自然分娩;在有产程异常时进行医疗处理,活跃晚期异常产程时及第二产程20min后行徒手旋转胎头转正胎位,使阴道分娩数达到64例(87.67%),取得满意效果。现报告如下。
1 资料与方法
1.1 一般资料 选取2010年4月—2011年3月住院待产,充分试产至活跃晚期及第二产程或剖宫产术结束分娩时仍为枕横位、枕后位的73例持续性枕横位、枕后位(除外高直后位与前不均倾位)病例进行回顾性分析。其中枕横位20例(左枕横11例,右枕横9例),枕后位53例(右枕后37例,左枕后10例,正枕直后6例);初产妇55例,经产妇18例;无妊娠合并症及并发症。孕妇年龄20岁~38岁,孕周37周~42周,骨盆外测量正常,头盆评分≥7分。
1.2 诊断标准 按照凌萝达等[1]主编的《难产》定义:凡正式临产后,经过充分试产(积极处理后产程仍无进展),分娩以任何方式结束时,不论胎头在骨盆的哪一个平面上,只要其枕部位于母体骨盆后方或侧方者,即称为持续性枕后位或持续性枕横位。特别指出,持续性枕后位向后旋转45°以直后位自然娩出或经徒手旋转至枕前位或直前位后自然娩出者亦应诊断为持续性枕后位。按照乐杰[2]主编的第7版《妇产科学》提出的标准诊断各种产程异常。①潜伏期延长:潜伏期>16h;②活跃期延长:活跃期>8h;③活跃期停滞:活跃期宫颈扩张停止2h以上;④胎头下降延缓:活跃晚期及第二产程胎头下降初产妇<1.0cm/h,经产妇<2.0cm/h;⑤胎头下降停滞:活跃期晚期胎头停留在原处不下降达1h以上;⑥第二产程延长:第二产程初产妇>2h,经产妇>1h;⑦新生儿出生时l min Apgar评分4分~7分为轻度窒息,0分~3分为重度窒息。头位分娩评分:按照凌萝达等[1]主编的《难产》头位分娩评分法,内容包括:骨盆大小、胎儿体重、胎方位、产力强弱4项,以胎儿娩出前最后1次评分为准,4项评分相加为头位分娩评分。其中骨盆大小和胎儿体重2项评分相加为头盆评分。
1.3 护理
1.3.1 一般护理 做好分娩宣教指导及心理护理,让产妇注意饮食、水分的补充和适当的休息,以保持充沛的体力,解除紧张、焦虑,对分娩充满信心,对助产人员产生信任感,提高处置依从性。同时指导产妇及时排空大小便,以利于胎头下降。指导产妇用深呼吸法放松全身,指导家属为产妇行腰骶部按摩以减轻产妇疼痛不适等。
1.3.2 正常产程护理 若第一产程无异常,则不给予任何医疗干预,整个产程可取舒适的自由体位变化活动,包括行走、上下楼梯、蹲、坐、趴、侧卧、侧俯卧、半坐卧,跪位等。潜伏期尽量多休息,活跃期根据自己精神状况选择休息或自由体位活动。第二产程指导产妇正确用力,及时补充高热量、易消化食物,增加产妇体能,使其保持良好产力。接产前产妇可选择自己相对舒适的蹲位或跪位、坐位、侧卧位,极度屈髋屈膝外展蹬足等体位用力,接产时采用适度抬高床头极度屈髋屈膝外展蹬足体位。
1.3.3 产程异常的临床处理 出现产程异常时,立即安置产妇于产床上,取极度屈髋屈膝外展蹬足体位行阴道检查及腹部触诊,查明胎方位,仔细评估骨盆3个平面的头盆关系,以排除头盆不称。对于第一产程潜伏期因精神因素导致的原发性宫缩乏力可进行心理疏导,使用盐酸哌替啶100mg肌肉注射,待产妇体力恢复,宫缩乏力可得到纠正。若仍宫缩乏力用缩宫素静脉输注加强宫缩。活跃期早中期停滞者,若无明显头盆不称,给予以下处理:宫缩乏力者用缩宫素静脉输注加强宫缩,同时指导产妇采取自由体位;羊膜囊特别突出者行人工破膜;宫颈坚韧或水肿者,则用地西泮10mg静脉注射或宫颈封闭(2%利多卡因3 mL~5mL加阿托品0.5mg)。经上述处置后观察有效宫缩2 h~4h,如仍活跃期停滞则行剖宫产。对活跃晚期宫口扩张停滞、胎头下降延缓或停滞以及宫口开全后屏气用力后20min仍为枕横位或枕后位者,行徒手旋转胎头至枕前位。宫缩乏力者,同时用缩宫素输注加强宫缩。
1.3.4 徒手旋转胎头转正胎位方法 产妇取极度屈髋屈膝外展蹬足体位,常规消毒外阴、阴道,戴无菌手套,若阴道检查胎头呈俯屈不良状态,右手示指、中指伸入阴道,两指指腹放置于胎头小囟下枕骨隆突处,在宫缩间歇时向矢状缝方向压屈胎头,帮助胎头俯屈,然后在宫缩时沿骨盆侧壁向耻骨联合方向旋转,同时嘱产妇屏气以利胎头下降固定。枕横位胎头旋转45°~90°,枕后位胎头旋转90°~135°成为枕前位。当手指转到胎头与耻骨联合之间紧贴时停止转动,同时手指稍向下用力以使胎头向空虚的骨盆后部靠近,同时也帮助胎头俯屈。如果1次失败可以重复旋转1次或2次,操作时动作切忌粗暴,不能急于求成。经上述操作,枕后位可转成枕横位但继续旋转困难者,再次判断骨盆出口头盆关系情况。若出口横径宽,而出口前后径偏短,常见于耻骨低矮、骶尾关节固定上凸者,胎头双顶径已越过中骨盆,位于骨盆出口前后径上为持续性枕横位,则不强行继续旋转。
2 结果
73例持续性枕横位、枕后位产妇,出现产程异常者27例(36.99%),其中潜伏期延长1例,活跃期停滞10例,活跃期延长4例,胎头下降延缓或停滞11例,第二产程延长1例。经医疗处置后,9例行剖宫产结束分娩,其中4例因活跃早期停滞,4例因胎头下降停滞行徒手转正胎头失败,1例因活跃早期停滞合并胎儿窘迫行剖宫产术。9例新生儿均无窒息,新生儿体重3000g~3900g。64例阴道自然分娩,第一产程平均时间590 min,第二产程平均时间为38min,其中1例第二产程延长,时间为128min。新生儿体重2250g~2750g者5例 ,2751g~3250g者32例,3251g~3750g者19例,3751g~4100g者8例。4例新生儿窒息,1例1min Apgar评分6分,3例1 min Apgar评分7分,均为轻度窒息,均无颅内出血。活跃晚期及宫口开全后胎头由枕横后位自然转位为枕前位分娩者46例(活跃晚期自然转位2例,宫口开全后自然转位44例),为自然分娩总数的71.88%,为本研究观察总数的63.01%,行徒手旋转胎头为枕前位分娩者18例,为自然分娩总数的28.12%。本组共实施徒手旋转胎头22例,18例成功,4例失败行剖宫产术,徒手转正胎头成功率为81.82%。其中,活跃晚期胎头平坐骨棘及以下1cm行徒手转胎头11例,4例失败至持续性枕后位胎头下降停滞行剖宫产术;宫口开全后20min胎头平坐骨棘下2 cm及以下仍为枕横后位者11例,行徒手转胎头均成功(徒手将枕后位旋转至枕横位后自然转为枕前位分娩者也算徒手转胎头成功)。详见表1。
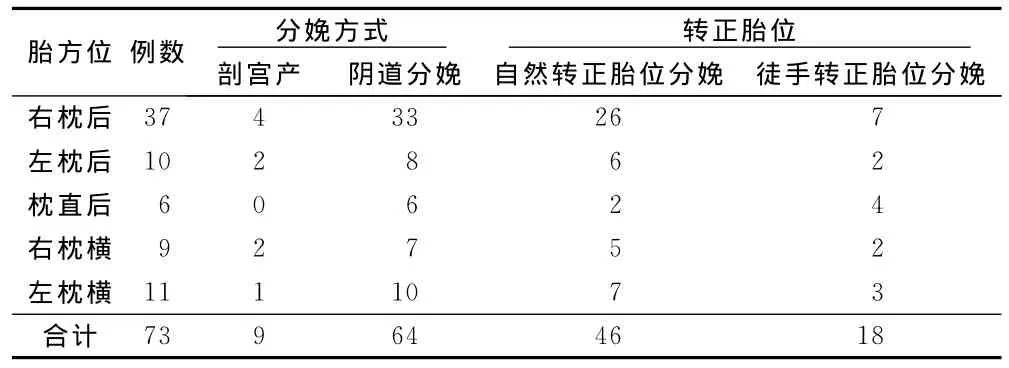
表1 73例产妇分娩方式及转正胎位方式比较 例
3 讨论
分娩是人类繁衍过程中的一个自然及健康的过程,是人类一种本能的行为。母亲和胎儿都有适应分娩过程的能力。胎儿以枕横位衔接入盆是头位分娩的正常衔接方位,胎头取枕后位入盆,不能定为异常机转,其中多数能自然旋转至枕前位分娩[1]。胎儿能否以枕前位娩出,胎头的内旋转机制十分重要。胎头在下降过程中遇到盆壁及盆底阻力时加深俯屈,为适应中骨盆及出口面前后径大于横径的特点,同时胎儿枕部遇到盆底肛提肌的阻力,胎头进行内旋转,肛提肌收缩力推动儿头枕部向阻力小、部位宽的一方,即枕部转向耻骨联合成为直前位[1],胎儿完成内旋转。胎儿内旋转从中骨盆开始至出口面完成。胎头内旋转要靠良好产力才能完成。胎先露的下降动作贯穿于分娩全过程,而胎先露下降的急速下降期相当于宫颈扩张活跃期的减速阶段及第二产程,也就是宫口近开全及开全以后[1]。因此,只有充分试产到分娩后期,才能提高持续性枕横位、枕后位的自然分娩率。不论胎头入盆时取何种胎位,只要影响分娩的产力、产道、胎儿及心理因素能相互适应,胎头内旋转机制正常,胎头就能顺利下降由阴道分娩。
3.1 心理因素及产力 产妇害怕产痛、担心胎位不正,精神紧张、焦虑可导致体内肾上腺素分泌增加,缩宫素分泌减少,导致宫缩乏力。助产士指导产妇深呼吸、家属为产妇按摩腰骶部等措施可以减轻宫缩疼痛、全身放松,适时补充高热量、易消化食物可以保持第二产程有充分的体力与精神,鼓励产妇坚定分娩信心,加强产力。持续性枕后位的处理原则是加强产力,促使胎头旋转及下降[1]。采用自由体位管理,根据产妇需求选择适合自己的体位,多下床活动,分散产妇对分娩阵痛的注意力和减轻阵痛引起的不适感,促使产妇全身放松、情绪稳定、精神舒畅,减少产妇因精神紧张产生的宫缩乏力及活跃期停滞,减少产程中用药。第二产程接产前鼓励产妇取舒适易用力体位,可加强产力,促进胎儿内旋转及下降,从而促进自然分娩。2例左枕横位产妇在宫口近开全时取左侧卧位(胎背同侧侧卧位)20min后胎儿自然转为左枕前位;2例右枕后位产妇在第二产程行右侧卧位(胎背同侧侧卧位)用力15min后自然转为右枕前位;39例产妇宫口开全后取极度屈髋屈膝外展蹬足体位用力20min后自然转为枕前位,3例右枕后很快自然转为右枕横位后直至分娩时转为枕直前位娩出。据报道,侧卧位分娩能使会阴放松[3]。江秀敏等[4]报道,自由体位可促进胎先露下降,加速产程进展,减少产程干预,符合产妇身心需求,促进自然分娩。枕横后位衔接入盆时常俯屈不良,导致协调性宫缩乏力,出现产程异常,在为产妇做好心理护理后仍宫缩乏力者,则需要医疗处置加强宫缩,应用缩宫素及适时人工破膜等,促进产程进展。本组27例产程异常者经处置后仅9例行剖宫产术,其中活跃期停滞10例经处置后有6例阴道自然分娩。部分枕横位、枕后位的产妇并无明显头盆不称,加强分娩知识宣教及精神安慰,充分试产,可以提高自然分娩率。
3.2 判断头盆关系 出现产程异常时,应仔细评估骨盆3平面头盆关系,排除头盆不称后积极处置,严密观察产程,充分试产,但不宜强行试产,在提高自然分娩率的同时,减少母儿并发症。凌萝达等[1]提出,分娩评分10分是头位难产分娩方式的分界线,10分以上可充分试产。本组考虑到枕横位、枕后位时胎头常常俯屈不良使胎头通过骨盆径线过大,当头盆评分≥7分才予充分试产,保持良好产力≥2分的情况下,枕横位2分、枕后位1分,分娩评分均在10分及以上,当胎头转为枕前位后分娩评分提高,结果阴道自然分娩率87.67%,剖宫产率仅12.33%。头盆评分高者,胎头在骨盆中不特别紧贴更利于胎头内旋转转正胎位。本组胎儿体重3751g~4100g者8例,骨盆评分均6分,头盆评分7分,最终阴道分娩,均无母儿损伤。可见,头盆评分7分及以上的枕横后位者可充分试产。头位分娩评分法是协助处理头位难产的重要方法,可以判断持续性枕横位、枕后位分娩的难易度并决定分娩方式。当出现产程异常时,判断胎头双顶径能否通过骨盆最窄面即中骨盆,对做出分娩方式的选择十分重要。中骨盆-出口面是骨盆真正的出口,只要胎头双顶径已经通过,绝大多数能经阴道分娩[1]。对活跃晚期及第二产程胎头下降停滞或延缓,胎头双顶径不能通过中骨盆者及时行剖宫产术。本研究中自然转位为枕前位分娩的46例,均为助产士判断胎头双顶径在宫口近开全或开全时均已通过中骨盆,感觉胎头在骨盆中很饱满,胎先露平坐骨棘下3cm及以下,已达盆底。另18例手转胎位成功分娩者,一旦转位成功,胎头双顶径即通过中骨盆,胎头很快下降至盆底。头盆不是特别紧贴者,一般一次手转胎头即成功。4例徒手转胎头失败者,胎头双顶径均未过中骨盆而行剖宫产。另外,还要特别注意检查评估骨盆出口前后径。在做内骨盆检测判断头盆关系,徒手旋转胎头转位时及接产时均采用产床上极度屈髋屈膝外展蹬足体位,使出口前后径可增大1.5cm~2.0cm[1],提供宽大的骨盆空间,可以使头盆关系评估更准确,更利于胎头内旋转及下降,有42例孕妇宫口开全后取极度屈髋屈膝外展蹬足体位用力后自然转为枕前位,有5例在胎头拨露时仍为持续性枕横位,其中3例由右枕后位自然转为右枕横位,2例由右枕后位徒手转至右枕横位,继续手转胎头不能转至枕前位。5例产妇头盆关系紧张,均为耻骨联合低矮,骶尾关节固定或上凸至骨盆出口前后径短而中骨盆及出口横径略长,胎头只好以略小的双顶径通过略小的骨盆出口前后径,略长的枕下前囟径通过略长的出口横径,而持续于枕横位。最终5例均在胎头双顶径越过骨盆骨质部出口后,胎头在盆底受肛提肌收缩力的作用下继续旋转成为直前位娩出,胎儿体重2650g~3720g,因头盆紧贴,第二产程时间1例35min,4例时间稍长55min~72min,2例轻度新生儿窒息,无颅内出血等并发症。因此,正确评估骨盆3平面头盆关系,特别注意检查骨盆出口前后径后,才能避免强行旋转胎头位置,减少母儿损伤,正确选择分娩方式。
3.3 徒手旋转胎头转正胎位 当持续性枕横位、枕后位时,胎头常常俯屈不良,继而因为胎头通过骨盆经线过大不能完成内旋转。在徒手旋转胎位时重视胎头是否俯屈良好,首先协助胎头俯屈,再进行内旋转,以使胎头以较小的枕下前囟径在骨盆中进行旋转,以提高成功率。同时在宫缩时操作,使定向的外力借助宫缩向下的力量与盆壁及盆底的阻力更利于成功旋转及固定胎位,避免回旋。操作中仅以食指、中指进入阴道操作,孕妇不适感较小。操作中要注意徒手转胎头时及第二产程加强宫缩后的胎心情况,如有胎心异常,立即停止徒手转胎位;若宫缩持续时间过长导致胎心减速,则立即停止缩宫素的应用,要保证第二产程宫缩间歇时间不少于2min。本研究徒手转胎头均在宫口近开全或开全后胎头平坐骨棘及以下实施,成功率为81.82%。本研究在宫口近开全时胎头平坐骨棘及以下1cm行徒手转胎头11例、4例失败,在胎头平坐骨棘下2cm及以下行徒手转胎头11例均成功,因为此时胎头已通过骨盆入口,达到或进入中骨盆,有的甚至已至盆底,盆底的阻力可促使胎儿内旋转,只需稍加外力即可成功转正胎位。胎头位置过高徒手转胎头不易成功,且有脐带脱垂的危险。同时,不必每一例枕横位、枕后位均进行徒手转胎头,特别是头盆未紧贴者及产力良好者应给予一定时间,观察等待胎头自行下降及内旋转,在降低胎儿脐带脱垂风险的同时,也减少了手转胎头对孕妇的不适感。国外报道,有70%~90%胎头达盆底后才转为枕前位[1]。本研究有46例(63.01%)自然转正胎位分娩,2例在活跃晚期,44例在宫口开全后,胎头均在平坐骨棘3cm及以下,均已达盆底。有时在行阴道检查时能明显感到胎头在宫缩时自然旋转,有的在胎头拨露着冠过程中可见胎头旋转,胎儿在数次宫缩中渐转成枕直前位分娩。本研究在第二产程给予观察等待胎儿自然转正胎位时间为宫口开全屏气用力后20min,担心延长观察时间可能导致第二产程延长从而增加母儿并发症。具体观察等待多长时间再行徒手转胎头最恰当,有待进一步研究。
[1] 凌萝达,顾美礼.难产[M].第2版.重庆:重庆出版社,2001:15-329.
[2] 乐杰.妇产科学[M].第7版.北京:人民卫生出版社,2008:182-183.
[3] 黄祝玲.助产学[M].上海:上海科学技术出版社,1995:89.
[4] 江秀敏,高丽素,金丽珠,等.分娩第一产程自由体位的临床研究[J].中华护理杂志,2002,37(3):88-90.

