视盘内与邻近视盘视网膜下出血
王文吉 常青
视盘内与邻近视盘视网膜下出血(intrapapillary hemorrhage with adjacent peripapillary subretinal hemorrhage,IHAPSH),国内外均少有报道。它有独特的临床表现以及良性的自限病程,如果熟悉这一疾病的特征,可免去许多不必要的检查,尤其是侵犯性检查。也无需治疗,门诊观察即可。本文报道我科门诊治疗的2例病例,并结合相关文献对本病的诊断、鉴别诊断及可能的病因作一介绍。
1 病例资料
病例1女性,19岁。因左眼出现飞蚊症1 d来院。门诊检查左眼视盘出血,当时视力未作记录。患者以往体健,否认眼部外伤或病前有屏气、剧咳等可使胸、腹腔压力增加等情况。血常规正常,血压118/72 mm Hg(1 mm Hg=0.133 kPa)。头颅磁共振成像正常,眼压指触正常。诊断视盘血管炎,静脉滴注激素治疗。用药3 d后复查,矫正视力,右眼 +1.0→1.0,左眼﹣ 3.50→1.0。双眼眼前节无炎症,药物扩大瞳孔,玻璃体未见细胞。眼底左眼视盘轻度水肿,表面出血,紧邻鼻侧边缘有一半月形、边界清楚的暗红色视网膜下出血区。视网膜静脉无扭曲、扩张,周边视网膜未见出血(图1)。B超:左眼视盘略隆起(图2),双眼视盘区未见高反射影,无玻璃体后脱离。荧光血管造影,注药前视盘上未见自发荧光。视盘表面及其鼻侧出血处显示低荧光,造影后期视盘轻度渗漏,视网膜血管未有壁染或渗漏(图3)。Goldmann视野检查:除左眼生理盲点扩大外,双眼视野无缺损。泼尼松改口服并渐减量。1个月后复查,视力同前,视盘出血减少。相干光学断层扫描(optic coherence tomography,OCT)显示视盘轻度水肿,鼻侧视网膜下有高反射影,可能为出血(图4)。2个月后,左眼视力仍为1.0,视盘鼻侧上下边缘略模糊,表面仅有少量出血,鼻侧视网膜下出血完全吸收。6个月后随访,双眼矫正视力1.2。双眼视盘较小,C/D=0.2,余眼底正常。除仍有少许飞蚊症外,别无主诉。
病例2男性,13岁。左眼出现飞蚊症1 d来院。否认眼部外伤史,无屏气等情况。双眼视力均为1.0。前房及玻璃体无炎症。左眼视盘表面大片出血,鼻侧边缘有半月形暗红色视网膜下出血,余视网膜未见异常(图5)。左眼眼底正常。双眼眼压在正常范围。因有第1例及文献介绍的经验,本例未做进一步检查及治疗,仅门诊随访观察。2个月后复查,视力仍为1.0,视盘及鼻侧视盘旁视网膜下出血吸收,余视网膜未见异常。
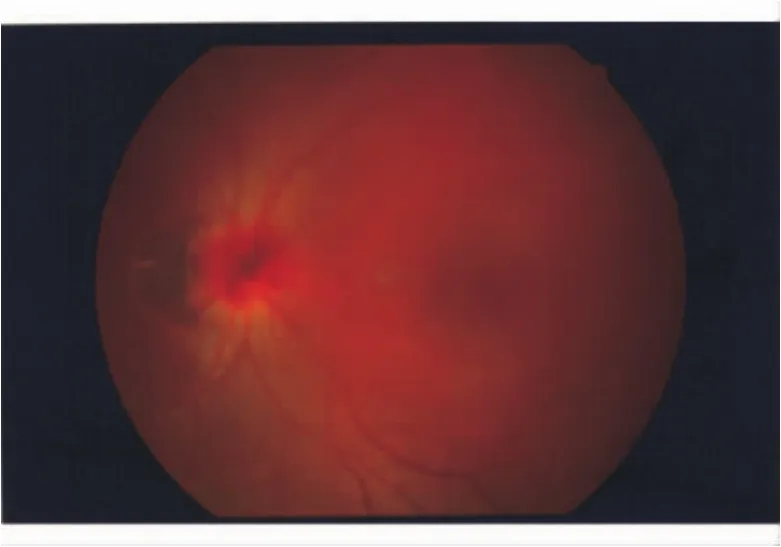
图1. 眼底照片显示视网膜静脉无扭曲、扩张,周边视网膜未见出血

图2. B超显示左眼视盘略隆起
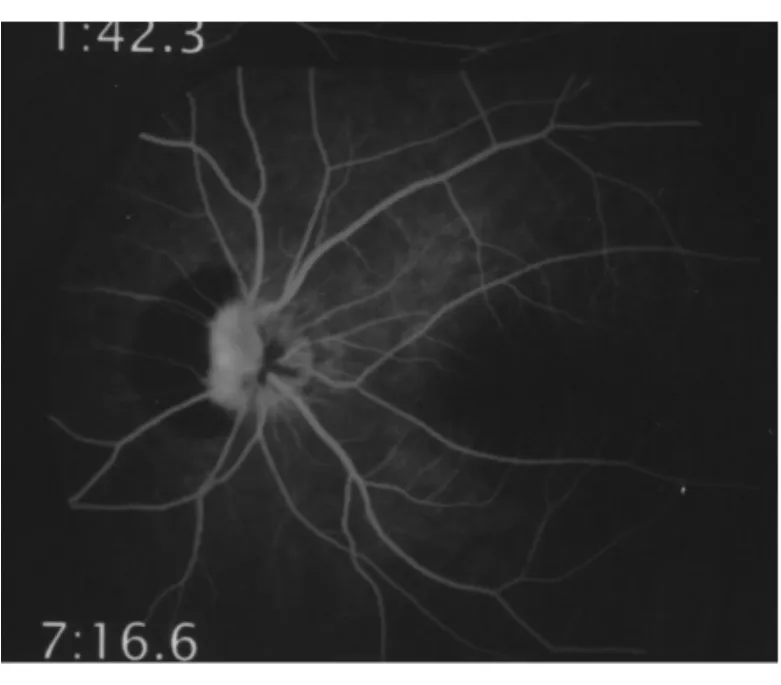
图3. 造影后期视网膜血管未有壁染或渗漏
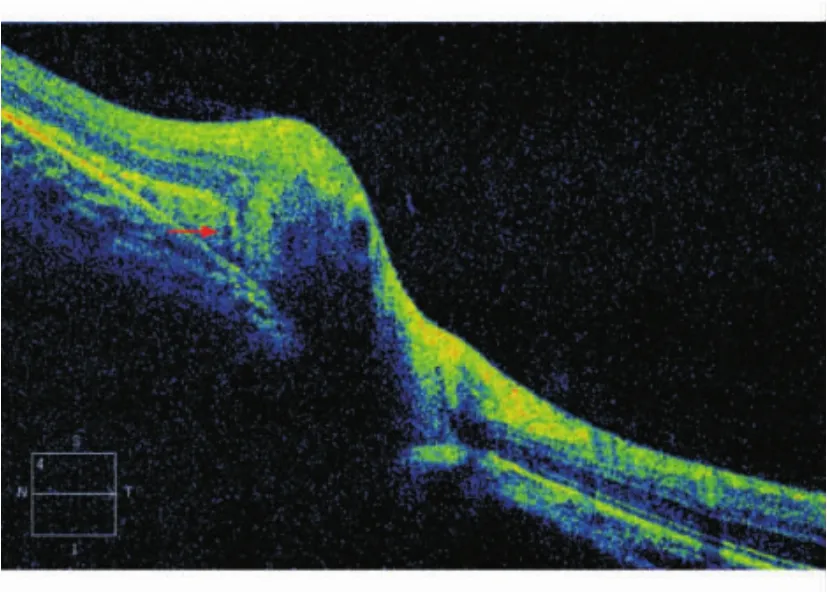
图4. OCT示视盘轻度水肿,鼻侧出血位于视网膜下,箭头所指为视网膜下出血

图5. 眼底照片显示左眼视盘表面大片出血,鼻侧边缘有半月形暗红色的视网膜为视网膜下出血,余视网膜未见异常
2IHAPSH
国外文献均以IHAPSH来报道本病,但国内对其表述尚不统一。严密等[1]称为视盘周围视网膜下出血,蔡琴华等[2]则以视盘及盘周视网膜出血表述。尽管名称不同,但从报道描述的内容看,都属于IHAPSH。本病好发于亚洲的年轻人,多数有近视,单眼多发,起病突然,但症状轻微,以飞蚊症及轻度视力障碍为主。眼前节与玻璃体无炎症现象,主要病变表现在视盘及其周围。视盘表面出血,量少时成火焰状,大量出血可覆盖整个视盘并累及周围视网膜。除视盘出血外,紧邻视盘的边缘也有暗红色的视网膜下出血,部位以鼻侧及上方居多,颞侧少。视网膜下出血多为半月形,环绕1/3~2/3盘沿。视盘可有轻度隆起。视网膜血管正常。玻璃体可有少量出血,这可解释患眼出现飞蚊症状的原因。仅极少数病例有明显的玻璃体内积血。辅助检查方面,荧光血管造影显示视盘与视网膜下出血处呈低荧光。造影后期,视盘可有渗漏,渗漏处多与视盘隆起区域相当。除此之外,未见注药前有自发荧光或其他异常荧光。B超检查视盘轻度隆起,未发现视盘内埋藏玻璃疣的钙化阴影,个别病例有玻璃体与视网膜粘连或玻璃体牵引。OCT除显示视盘隆起与邻近视盘视网膜下出血产生的高反射外,也未见玻璃体与视盘间存在粘连或玻璃体后脱离。视野以生理盲点扩大为多,可有轻度向心视野缺损,也有视野正常者。
3 诊断及治疗
3.1 诊断与鉴别诊断 根据上述的本病好发于年轻人,单眼发病,起病突然,症状轻微,眼底主要表现为视盘及紧邻视盘的视网膜下出血等特点,诊断并不困难。但有时也还需与表现为视盘出血或视盘水肿的其他眼底疾病相鉴别。出血方面,首先是外伤或Valsalva视网膜病变。我们的病例无外伤及相关病史,可以排除。血象正常也除外了血液病引起出血的可能。青光眼或高眼压也常引起视盘出血,不过青光眼出血多发生在视盘上或视盘旁,出血多沿神经纤维分布,故呈条状或梭形,常是一处出血,且应伴有典型的青光眼性视盘凹陷及青光眼视野缺损[3]。视盘玻璃疣是需要重点与之鉴别的疾病。当初严密等[1]报道的37例病例,在探讨发病机制时,就认为是埋藏的视盘玻璃疣导致视盘出血。但绝大多数玻璃疣为双眼发病,与本病单眼多见不同。尽管早期玻璃疣埋藏在视盘深部,检眼镜下难于发现,但B超仍能显示玻璃疣内钙质引发的视盘内高反射以及疣后声衰的典型超声图像。眼眶CT也显示视盘内高密度阴影。荧光血管造影检查中,注造影剂前可见到玻璃疣的自发荧光。视盘玻璃疣确可并发视盘旁视网膜下出血,但出血多继发于脉络膜新生血管膜,荧光血管造影应能见到视网膜下新生血管膜的异常影像[4]。
至于与表现为视盘水肿的疾病鉴别,好发于年轻人表现为视盘水肿的疾病有视盘炎。它多见于年轻女性,单眼或双眼发病。病初有眼痛或眼球转动痛,继而出现明显的视力下降。体征有传入性瞳孔障碍,眼底视盘有水肿或正常。视盘水肿可伴出血,出血量一般不多,分布于视盘及盘周的视网膜上,未见有半月形紧邻视盘的视网膜下出血。视野变化以中心、旁中心暗点、神经束损害或向心性缩小为主,这些都与本病不同。缺血性视神经病变虽也有视盘水肿与出血,但病变多见老年人,急性单眼视力下降为主要症状。虽视盘有水肿及出血,但乏沿视盘的视网膜下出血;水平视野缺损是其特征。视盘血管炎是我们第1例的最初诊断。回顾来看,视盘血管炎的出血应当更广泛,不限于视盘周围,远至赤道部或周边视网膜都有发生。荧光血管造影下近视盘的视网膜静脉管壁有着色,后期并见荧光素渗漏[5]。我们的病例都缺如,且恢复之快也与一般视盘血管炎的病程不符。
3.2 治疗 关于治疗,集各家报道的本病为良性自限性疾病,即使不治疗,出血于2~8个月内吸收,不留后遗症,也无复发。因此确诊为本病后,可以观察等待出血自行吸收。
4 病因
目前,尚未解决的是出血病因。当初 Cibis等[6]及Katz等[7]提出玻璃体牵引说,后经各家观察,特别是采用了新的影像技术(如B超及OCT)后,并未发现玻璃体与视盘间有粘连或牵拉,故此说难以成立[8]。视盘内埋藏性玻璃疣,虽可引发视盘及视盘旁视网膜下出血,但未得到影像学支持。而且,张军军医师于2011年在福州举办的全国眼底病会议上“特发性视盘出血”的发言中指出,对1997年严密等[1]报道的37例病例,经过近20年后进行复查,仅发现1例有视盘玻璃疣。Kokame等[8]提出多数病例有近视及视盘斜向插入巩膜管或小视盘等异常,因此认为鼻侧隆起的视盘边缘,可能容易损伤向视盘提供血液的脉络膜小血管而致出血。这也解释了无论视盘或紧邻视盘的视网膜下出血都好发于视盘鼻侧;荧光造影也多见鼻侧视盘有荧光素渗漏这一现象。
[1] 严密,张军军.视乳头周围视网膜下出血[J].中华眼底病杂志,1997,13(3):143-145.
[2] 蔡琴华,沈伟,李龙标,等.视盘及盘周视网膜出血18例临床分析[J].中国实用眼科杂志,2007,25(4):434-435.
[3] Drance SM.Disc hemorrhages in the glaucomas[J].Surv Ophthalmol,1989,33(5):331-337.
[4] Auw-Haedrich C,Staubach F,Witschel H.Optic disc drusen[J].Surv Ophthalmol,2002,47(6):515-532.
[5] Hayreh SS.Optic disc vasculitis[J].Br J Ophthalmol,1972,56(9):652-670.
[6] Cibis GW,Watzke RC,Chua J.Retina hemorrhages in posterior vitreous detachment[J].Am JOphthalmol,1975,80(60):1043-1046.
[7] Katz B,Hoyt WF.Intrapapillary and peripapillary hemorrhage in young patients with incomplete posterior vitreous detachment.signs of vitreopapillary traction[J].Ophthalmology,1995,102(2):349-354.
[8] Kokame GT,Yamamoto I,Kishi S,et al.Intrapapillary hemorrhage with adjacent peripapillary subretinal hemorrhage[J]. Ophthalmology,2004,111(5):926-930.

