重症急性胰腺炎预防性使用抗生素的荟萃分析
陆婷娜 唐国都 易平 梁志海 徐应龙 梁苏东
·短篇论著·
重症急性胰腺炎预防性使用抗生素的荟萃分析
陆婷娜 唐国都 易平 梁志海 徐应龙 梁苏东
重症急性胰腺炎(SAP)占急性胰腺炎(AP)患者的10%~25%,病死率高达20%~30%。胰腺及胰周组织坏死感染是与病死率密切相关的独立因素,40%~75%的SAP患者会继发与细菌感染相关的并发症[1]。20世纪70年代以来不断出现预防性静脉应用抗生素与安慰剂效果比较的临床研究,但结果不一致,且研究的样本数少,无法明确预防性使用抗生素的效果。各指南在对SAP患者是否预防性应用抗生素上未达成一致[2-3]。为此,本研究对SAP预防性使用抗生素的临床效果进行荟萃分析。
一、资料与方法
1.纳入和排除标准:纳入国内外1966年1月1日至2010年3月1日间发表的SAP患者预防性静脉使用抗生素和安慰剂临床效果比较的随机对照研究(RCT)。SAP诊断标准:(1)APACHEⅡ评分≥8;(2)Ranson评分≥3;(3)增强CT证实胰腺坏死面积≥30%,或Balthazar分级为D、E级;(4)血清C-反应蛋白≥1200 mg/L。排除标准:妊娠,年龄<18岁,慢性胰腺炎急性发作,外伤或手术后胰腺炎,ERCP术后胰腺炎,明确感染的胰腺炎,多脏器功能衰竭者,48 h内可能病死者,恶性肿瘤或免疫缺陷者,对特定种类抗生素过敏、48 h内使用过抗生素者。 终点指标:胰腺坏死发生感染、胰外感染、开放应用抗生素(因感染被证实,具备应用抗生素的明确指征)、手术及病死。
2.文献检索:系统搜索Pubmed,Cochrane Library和Embase收录的标题、摘要或关键词包含“prophylaxis”,“antibiotic”,“severe acute pancreatitis”,中文检索词为“重症急性胰腺炎”、“预防”、“抗生素”的所有文献,由两名评价者独立根据纳入、排除标准严格筛选后获取可能纳入的RCT全文。若存在分歧,通过讨论或征求第三方意见解决。应用Jadad Score对RCT文献进行质量评估,≥3分为高质量。
3.统计学分析:所统计的二分类变量包括各终点指标,使用STATA9.0软件进行分析,统计结果以比值比(OR)及95%的可信区间(95%CI)表示。文献间的异质性将通过χ2检验分析,P<0.10表明研究间存在明显异质性。如果异质性存在,应用以下一种或多种方法减少或消除异质性对统计结果的影响。(1)随机效应模型;(2)亚组分析;(3)剔除异质性较大者再行敏感性分析。如不能合并统计,采取描述性分析。
二、结果
1.文献检索结果:初筛出有关文献323篇,剔除无关及非RCT文献外,纳入23篇,再排除抗生素应用不规范的15篇、未报告终点指标1篇,最终纳入7篇[4-10],Jadad评分均≥3分。纳入总病例数465例,其中预防性抗生素组230例,对照组235例。抗生素组患者给予为期5~21 d针对G-菌或广谱抗生素、碳青霉烯类、喹诺酮类或头孢三代,静脉滴注;对照组不使用任何抗生素或仅使用安慰剂。研究对象基线特征及纳入数据见表1和表2。

表1 基线特征(抗生素/安慰剂例数)
注:“-”:文献中无相关数据
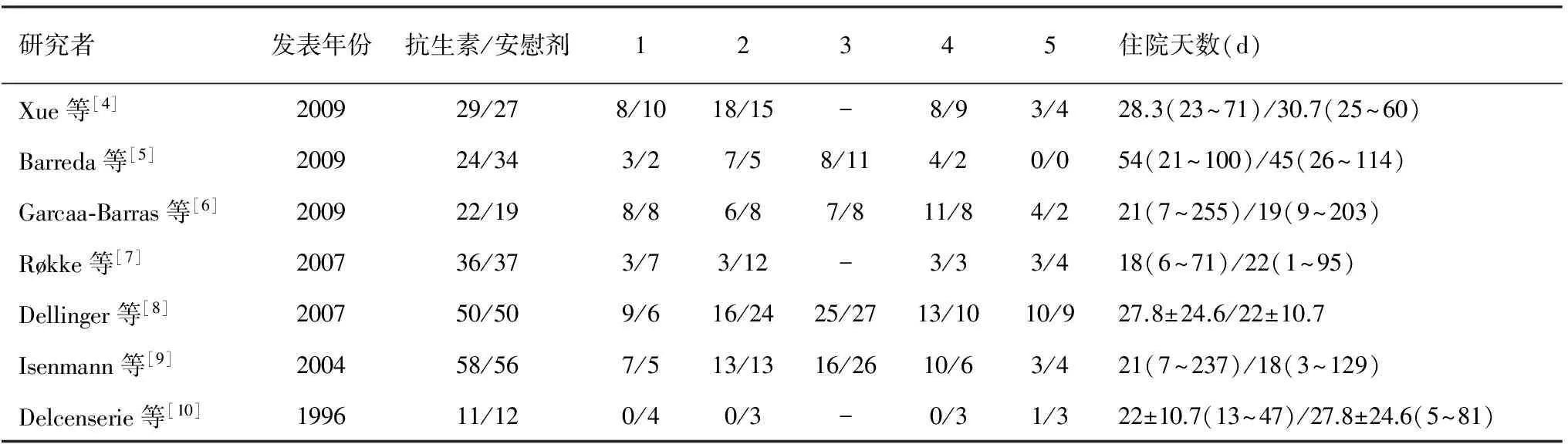
表2 来自各个研究的临床结局原始数据
注:1:感染性胰腺坏死;2:胰腺外感染;3:开放抗生素;4:手术治疗;5:病死率,“-”:文献中无相关数据
2.临床结局:7篇文献[4-10]的抗生素组与安慰剂组的胰腺坏死感染的发病率无显著差异(OR0.859, 95%CI0.525~1.405,P=0.545),各文献间异质性不明显(P=0.362)。胰腺外感染因各文献间存在显著异质性(P=0.088),故使用随机效应模型分析,结果显示抗生素组与安慰剂组间无显著差异(OR0.659, 95%CI0.377~1.282,P=0.244)。进一步进行影响力分析和敏感性分析,根据影响力分析结果, Røkke等[7]的研究是可能造成异质性的最大组分,在剔除该文献后所做的分析结果仍然显示两组间无显著差异(OR0.809, 95%CI0.523~1.251,P=0.341)。需中转手术及病死例数在抗生素组与安慰剂组间无明显统计学差异(OR1.148, 95%CI0.715~1.843,P=0.568;OR0.885, 95%CI0.487~1.608,P=0.688),各文献间无明显异质性(P=0.582,P=0.859)。
4篇文献[5-9]报道了开放性应用抗生素的信息,文献间异质性不明显(P=0.55)。结果显示预防性抗生素治疗并没有减少开放应用抗生素的发生(OR0.673,95%CI0.426~1.066,P=0.091)。
3.亚组分析:根据抗生素种类分为3组:碳青霉烯类组、喹诺酮类组、头孢三代组。在胰腺坏死感染、胰腺外感染、手术、病死率方面,各亚组的两两比较均无明显统计学差异,与总体结果一致。4篇报告了开放应用抗生素的文献包括碳青霉烯类、喹诺酮类两个亚组,碳青霉烯类组在抗生素组与安慰剂组间比较差异无统计学意义,喹诺酮类组倾向预防性使用抗生素。
讨论急性胰腺炎细菌感染的比例达40%~70%,人们寄望于早期应用抗生素以降低感染的发生率和病死率。20世纪70年代最早的三个临床研究[11]使用氨苄西林作为预防性抗生素的种类,但没有达到预期的治疗作用。近年来,胃肠道细菌易位学说使抗生素的选择出现了重大的转折,随后的研究使用的抗生素都是对G-菌敏感或广谱抗生素如亚胺培南、美罗培南、环丙沙星等,结果显示抗生素能降低感染并发症的发生率和病死率10,12-14]。但另一些研究得出不一致的结果[4-6,8-9]。1999年,Golub等[15]对早期8项RCT行荟萃分析,结果显示抗生素组的感染发病率和病死率显著下降,但它包含早期3篇RCT的阴性结果,影响结果的正确性。2001年Sharma等[16]汇总3项RCT研究(140例),抗生素组败血症的发生率下降21.1%,病死率下降12.3%,但总病例数少,可信程度不高。2006年Villatoro等[17]汇总5项RCT研究(294例),抗生素组的病死率显著低于对照组(6%比15.3%),但两组胰腺坏死感染率、手术率、胰腺外感染率和真菌感染率差异无统计学意义。进一步的亚组分析发现, 内酰胺类抗生素能明显降低胰腺感染率和病死率,而喹诺酮类抗生素和咪唑类抗生素无明显效果。但该分析中的部分RCT没有完全遵循严格科学的随机化分组和盲法,对最后结果产生一定程度的影响。国际胰腺病协会(IAP)在2002年的会议共识中指出,SAP患者早期使用抗生素可降低感染发生率,但并不能提高生存率[18]。日本胰腺炎协会最新制定的指南(2010年)指出,预防性使用广谱抗生素能在胰腺组织达到良好的浓度,可减少相关的感染并发症的发生率(证据级别为B),但预防性应用抗生素的必要性仍然没有达成共识,这需要高质量的随机对照试验进一步评估[19]。
本荟萃结果显示,抗生素组与安慰剂组间的感染发生率、开放性应用抗生素、中转手术率、病死率等均无显著性差异,结果表明预防性应用抗生素无明显效果,但亚组分析显示喹诺酮类组倾向预防性使用抗生素。因此,尚需要更多大样本高质量的RCT进一步证实。
[1] Gloor B, Müller CA, Worni M, et al. Pancreatic infection in severe pancreatitis: the role of fungus and multriresistant organisms. Arch Surg, 2001, 136:592-596.
[2] Takeda K, Takada T, Kawarada Y, et al. JPN Guidelines for the management of acute pancreatitis: medical management of acute pancreatitis. J Hepatobiliary Pancreat Surg, 2006, 13:42-47.
[3] AGA Institute medical position statement on acute pancreatitis. Gastroenterology, 2007, 132:2019-2021.
[4] Xue P, Deng LH, Zhang ZD, et al. Effect of antibiotic prophylaxis on acute necrotizing pancreatitis: results of a randomized controlled trial. J Gastroenterol Hepatol, 2009, 24:736-742.
[5] Barreda L,Targarona J,Milian W,et al.Is the prophylactic antibiotic therapy with Imipenem effective for patients with pancreatic necrosis?Acta Gastroenterol Latinoam,2009,39:24-29.
[6] Garcia-Barrasa A, Borobia FG, Pallares R, et al. A double-blind, placebo-controlled trial of ciprofloxacin prophylaxis in patients with acute necrotizing pancreatitis. J Gastrointest Surg, 2009, 13:768-774.
[7] Røkke O, Harbitz TB, Liljedal J, et al. Early treatment of severe pancreatitis with imipenem: a prospective randomized clinical trial. Scand J Gastroenterol, 2007, 42:771-776.
[8] Dellinger EP, Tellado JM, Soto NE, et al. Early antibiotic treatment for severe acute necrotizing pancreatitis: a randomized, double-blind, placebo-controlled study. Ann Surg, 2007, 245:674-683.
[9] Isenmann R, Rǖnzi M, Kron M, et al. Prophylactic antibiotic treatment in patients with predicted severe acute pancreatitis: a placebo-controlled, double-blind trial. Gastroenterology, 2004, 126:997-1004.
[10] Delcenserie R, Yzet T, Ducroix JP. Prophylactic antibiotics in treatment of severe acute alcoholic pancreatitis. Pancreas, 1996, 13:198-201.
[11] Craig RM, Dordal E, Myles L. Letter: The use of ampicillin in acute pancreatitis. Ann Intern Med, 1975, 83:831-832.
[12] Sainio V, Kemppainen E, Puolakkainen P, et al. Early antibiotic treatment in acute necrotising pancreatitis. Lancet, 1995, 346:663-667.
[13] Pederzoli P, Bassi C, Vesentini S, et al. A randomized multicenter clinical trial of antibiotic prophylaxis of septic complications in acute necrotizing pancreatitis with imipenem. Surg Gynecol Obstet, 1993, 176:480-483.
[14] Schwarz M, Meyer H, Beger HG, et al. Antibiotic use in necrotizing pancreatitis. Results of a controlled study. Dtsch Med Wochenschr, 1997, 122:356-361.
[15] Golub R,Siddigi F,Pohl D.Role of antibiotics in acute pancreatitis:A meta-analysis.J Gastrointest Surg,1998,2:496-503.
[16] Sharma VK, Howden CW. Prophylactic antibiotic administration reduces sepsis and mortality in acute necrotizing pancreatitis: a meta-analysis.Pancreas, 2001, 22:28-31.
[17] Villatoro E, Bassi C, Larvin M. Antibiotic therapy for prophylaxis against infection of pancreatic necrosis in acute pancreatitis. Cochrane Database Syst Rev, 2006,4:CD002941.
[18] Mayumi T, Ura H, Arata S, et al. Evidence-based clinical practice guidelines for acute pancreatitis: proposals. J Hepatobiliary Pancreat Surg, 2002, 9:413-422.
[19] Hirota M, Takada T, Kitamura N, et al. Fundamental and intensive care of acute pancreatitis. J Hepatobiliary Pancreat Sci, 2010,17:45-52.
10.3760/cma.j.issn.1674-1935.2012.01.020
广西自然科学基金(桂科自0728107)
530021 广西南宁,广西医科大学第一附属医院消化内科(陆婷娜、唐国都、梁志海);广西医科大学第四附属医院消化内科(陆婷娜、易平);广西医科大学(徐应龙、梁苏东)
唐国都,Email: tguodu02@yahoo.com.cn
2010-12-27)
(本文编辑:吕芳萍)

